- La AEPap
- Federadas
- GTrabajo
- Grupo de Cooperación, inmigración y adopción
- Grupo de Docencia
- Grupo de Educación para la Salud
- Grupo de Investigación
- Grupo de Pediatría Basada en la Evidencia
- Grupo de PrevInfad
- Grupo de TDAH y Desarrollo Psicoeducativo
- Grupo de Vías Respiratorias
- Grupo de Patología Infecciosa
- GT Pediatría Social y Comunitaria
- Grupo Familia y Salud
- Grupo Laboral-Profesional
- Grupo VacunAEPap
- Grupo de Ecografía Clínica Pediátrica
- Grupo de Gastroenterología y Nutrición
- Grupo de Relaciones con Europa
- Grupo de Sueño
- PAPenRED
- Actualidad
- Laboral
- Agenda
- Biblioteca
- Vacunas
- Familia y Salud
- Coronavirus
Resultados salud
Los datos que se exponen a continuación provienen del artículo publicado por Ingrid Wolfe et al en The Lancet en 2013. Esta publicación es una revisión de los resultados de salud infantil de 15 países europeos, entre ellos España, un análisis de la organización sanitaria de cada uno y una propuesta sobre cómo mejorar la salud infantil en Europa
La morbilidad infantil ha cambiado a lo largo de los años. En el momento actual el 79% de las enfermedades crónicas son enfermedades no transmisibles y entre ellas predominan las enfermedades neuropsiquiátricas (24%) (principalmente depresión), del sistema inmune (8%), musculoesqueléticas (12%) y respiratorias (10%) ( principalmente asma) .
La mortalidad infantil ha disminuido en todos los países, pero aun existen diferencias entre países. Es muy ilustrativo pensar que si el índice de mortalidad de todos los países fuera igual al de Suecia (país con menos mortalidad infantil) podríamos haber evitado en Europa, en 2010, la muerte de 6000 niños. El dato es impactante. Alcanzar este cifra es un reto y es posible si hay intención política de hacerlo.
No solo son necesarias medidas políticas. Si se mide la mortalidad por enfermedades prevenibles con tratamiento médico adecuado, se podría valorar en cierto modo la efectividad del sistema de salud. La neumonía es una patología infecciosa grave susceptible de tratamiento adecuado y cuya muerte se puede prevenir con una buena práctica. La mortalidad en los distintos países europeos varía entre un 0 y un 1.76 por 100.000 (ver fig 1). En el caso del asma, la enfermedad crónica más frecuente en la infancia, también existe una variabilidad importante entre países a pesar de ajustar los datos según la prevalencia de asma (ver figura 2). España ocupa un lugar intermedio en ambos indicadores.
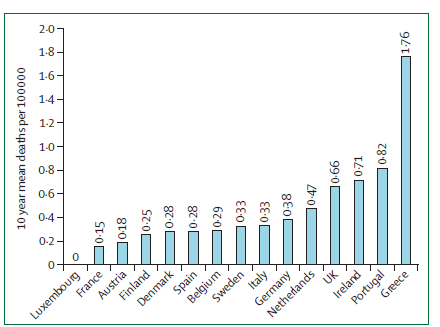
Fig 1.- Mortalidad por neumonía en 14 países
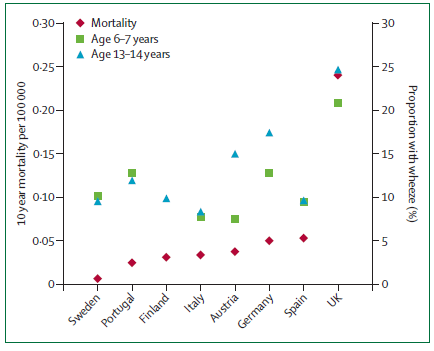
Fig 2:- Mortalidad por asma en niños de Europa (de Wolf et al) entre 0-14 años.
Entre los diferentes aspectos que podrían influir en una mejor atención sanitaria destacan “el primer contacto con el sistema de salud”, responsable de distinguir entre enfermedades graves y problemas menores. Este primer contacto varía mucho entre países. Hay distintos sistemas organizativos (atención por pediatras, médicos de familia o generalistas o un sistema mixto), con distintos niveles de formación, distinto grado de implicación de la enfermería en la salud infantil y distintos sistemas de atención de las urgencias. El estudio de todos estos datos es complejo. Si se toma como referencia el sistema de salud sueco, el primer contacto es con el médico de familia que cuenta con formación en pediatría y una relación cercana con los pediatras. La formación de los profesionales encargados de la atención a los niños es un aspecto importante y muy mejorable en muchos países.
Los autores concluyen que aunque ha mejorado considerablemente la salud infantil en los últimos años , aún hay mucho que hacer, y defienden un acercamiento global en el que se tenga en cuenta :
El manejo de las enfermedades crónicas infantiles con un acercamiento no centrado en el hospital sino en una colaboración entre atención primaria, secundaria y servicios de salud pública (modelos: Noruega, Suecia , Reino Unido);
Con un modelo de “primer contacto” flexible similar al que se utiliza en Suecia o en Italia
Unos estándares básicos de formación en pediatría de atención primaria
Contando con unos indicadores de salud infantil válidos (no dispobibles en Europa por el momento) que sirvan para tomar decisiones políticas de salud
Estimulo de la investigación en distintos aspectos de salud infantil
Disponibilidad de un panel de expertos que examinen el probable futuro de la salud infantil para desarrollar políticas a largo plazo
Políticas sociales adecuadas, más importantes en periodos de crisis, para reducir desigualdades e interrumpir el acúmulo de desventajas en la vida y evitar su trasmisión a la siguiente generación









