- La AEPap
- Federadas
- GTrabajo
- Grupo de Cooperación, inmigración y adopción
- Grupo de Docencia
- Grupo de Educación para la Salud
- Grupo de Investigación
- Grupo de Pediatría Basada en la Evidencia
- Grupo de PrevInfad
- Grupo de TDAH y Desarrollo Psicoeducativo
- Grupo de Vías Respiratorias
- Grupo de Patología Infecciosa
- GT Pediatría Social y Comunitaria
- Grupo Familia y Salud
- Grupo Laboral-Profesional
- Grupo VacunAEPap
- Grupo de Ecografía Clínica Pediátrica
- Grupo de Gastroenterología y Nutrición
- Grupo de Relaciones con Europa
- Grupo de Sueño
- PAPenRED
- Actualidad
- Laboral
- Agenda
- Biblioteca
- Vacunas
- Familia y Salud
- Coronavirus
Bibliografía de 2023
Bibliografía diciembre
Top ten
Documento de consenso de la Sociedad Española de Infectología Pediátrica y el Comité Asesor de Vacunas de la Asociación Española de Pediatría para la vacunación en inmunodeprimidos. An Pediatr (Barc). 2023;99:403-21
El número de personas con inmunodepresión está aumentando considerablemente debido a su mayor supervivencia y al empleo de nuevas terapias inmunosupresoras en diversas patologías crónicas. Se trata de un grupo heterogéneo de pacientes en los que la vacunación como arma preventiva supone uno de los pilares básicos de su bienestar, por su elevado riesgo a padecer infecciones. Este consenso, elaborado conjuntamente entre la Sociedad Española de Infectología Pediátrica (SEIP) y el Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP), aporta unas directrices para programar un calendario adaptado a cada paciente en situaciones especiales que incluye recomendaciones generales, vacunación en pacientes con trasplante de médula y trasplante de órgano sólido, vacunación en niños con errores innatos de la inmunidad, vacunación en el paciente oncológico, vacunación en pacientes con enfermedades crónicas o sistémicas y vacunación en niños viajeros inmunodeprimidos.
Antibiotics for acute otitis media in children. Cochrane Database of Systematic Reviews 2023, Issue 11. Art. No.: CD000219. DOI: 10.1002/14651858.CD000219.pub5.
La otitis media aguda (OMA) es una de las enfermedades más frecuentes en la infancia para la que se suelen prescribir antibióticos; una revisión sistemática informó de una prevalencia agrupada del 85,6% en los países de ingresos altos. Esta es una actualización de una revisión Cochrane publicada por primera vez en la Biblioteca Cochrane en 1997 y actualizada en 1999, 2005, 2009, 2013 y 2015.
Se seleccionan ensayos controlados aleatorizados (ECA) que compararan 1) fármacos antimicrobianos con placebo (13 ensayos :3401 niños y 3938 episodios de OMA) y 2) tratamiento inmediato con antibióticos con conducta expectante (incluida la prescripción diferida de antibióticos) (6 ensayos: 1556 niños)en niños con OMA.
Conclusiones de los autores:
Esta revisión muestra que en los niños con OMA los antibióticos probablemente no tengan un efecto sobre el dolor a las 24 horas, tengan un efecto leve sobre el dolor en los días siguientes y solo un efecto moderado en el número de niños con perforaciones timpánicas, episodios de otitis contralateral y resultados anormales en la timpanometría a las dos o cuatro semanas, en comparación con placebo. En los países de ingresos altos, la mayoría de los casos de OMA remiten espontáneamente sin complicaciones. Los efectos beneficiosos y los posibles efectos perjudiciales de los antibióticos se deben sopesar: por cada 14 niños tratados con antibióticos un niño experimentó un evento adverso (como vómitos, diarrea o sarpullido), que no habría ocurrido si se hubiera diferido la administración de los antibióticos.
En la mayoría de los niños con enfermedades leves en los países de ingresos altos, la estrategia de conducta expectante está justificada. Por lo tanto, en la atención al paciente se debe poner énfasis en los consejos sobre la analgesia suficiente y la función limitada de los antibióticos.
Immediate versus delayed versus no antibiotics for respiratory infections. Cochrane Database of Systematic Reviews TBD, Issue TBD. Art. No.: CD004417. DOI: 10.1002/14651858.CD004417.pub6
Existen dudas acerca de la prescripción de antibióticos para las infecciones respiratorias debido a las reacciones adversas, los costes y la resistencia bacteriana. Una estrategia para reducir la prescripción de antibióticos consiste en entregar la receta, pero recomendar retrasar su administración a la espera de que se resuelvan los síntomas antes. Esta es una actualización de una revisión Cochrane publicada originalmente en 2007 y actualizada en 2010, 2013 y 2017.
Se incluyen ensayos controlados aleatorizados (ECA) que incluyeran participantes de todas las edades con una infección respiratoria, en los que la prescripción diferida de antibióticos se comparó con la inmediata o con no prescribir antibióticos. La prescripción diferida de antibióticos se definió como recomendar retrasar la dispensación de una prescripción de antibióticos durante al menos 48 horas. Se consideraron todas las IRA independientemente de si se recomendaron o no antibióticos.
En esta actualización de 2022 se agregó un nuevo ensayo que incluyó 448 niños (436 analizados) con infecciones respiratorias agudas (IRA) no complicadas. En general, esta revisión incluyó 12 estudios con un total de 3968 participantes; 3750 de los cuales proporcionan datos disponibles para el análisis. Estos 12 estudios incluyeron IRA que abarcaron la otitis media aguda (tres estudios), la faringitis estreptocócica (tres estudios), la tos (dos estudios), el dolor de garganta (un estudio), el resfriado común (un estudio) y diversas IRA (dos estudios). Seis estudios incluyeron solo a niños, dos solo a adultos y cuatro incluyeron a adultos y niños. Seis estudios se realizaron en atención primaria, cuatro en consultorios pediátricos y dos en servicios de urgencias.
Conclusiones de los autores: En muchos desenlaces clínicos no hubo diferencias entre las estrategias de prescripción. Los síntomas de la otitis media aguda y el dolor de garganta mejoraron de forma moderada con la prescripción inmediata de antibióticos en comparación con la prescripción diferida de antibióticos. No hubo diferencias significativas en las tasas de complicaciones. Diferir la prescripción no dio lugar a niveles significativamente diferentes de satisfacción del paciente en comparación con la prescripción inmediata de los antibióticos (86% versus 91%; evidencia de certeza moderada). Sin embargo, la prescripción diferida de antibióticos fue más favorable en comparación con no prescribir antibióticos (87% versus 82%). La prescripción diferida de antibióticos logró tasas inferiores de uso de los antibióticos en comparación con la prescripción inmediata (30% versus 93%). La estrategia sin antibióticos redujo aún más el uso de antibióticos en comparación con la prescripción diferida de antibióticos (13% versus 27%).
En las personas con infección respiratoria aguda la prescripción diferida de antibióticos redujo el uso de antibióticos en comparación con la prescripción inmediata de antibióticos, pero no mostraron ser diferentes al tratamiento sin antibióticos en cuanto al control de los síntomas ni las complicaciones de la enfermedad. Cuando los médicos consideran que no prescribir antibióticos inmediatamente es seguro en personas con IRA, no prescribir antibióticos aconsejando volver a la consulta si los síntomas no se resuelven podría dar lugar a un menor uso de antibióticos con similares desenlaces clínicos y satisfacción del paciente que con la prescripción diferida de los antibióticos. Cuando los médicos no están seguros de no prescribir antibióticos, la prescripción diferida de antibióticos podría ser una decisión aceptable en lugar de la prescripción inmediata para reducir significativamente el uso innecesario de los antibióticos para las IRA, a la vez que se mantienen la seguridad de los pacientes y los niveles de satisfacción.
La investigación adicional sobre las estrategias de prescripción de antibióticos para las infecciones respiratorias podría centrarse en identificar los grupos de pacientes con riesgo alto de complicaciones de la enfermedad, mejorar la comunicación de los médicos con los pacientes para mantener la satisfacción, formas de aumentar la tranquilidad de los médicos de no prescribir antibióticos para las infecciones respiratorias y las medidas de actuación para reducir la prescripción innecesaria de antibióticos para las infecciones respiratorias.
En este video de Double Take del New England Journal of Medicine, Sam Telford y Robert Smith brindan una descripción clínica de las diversas enfermedades transmitidas por garrapatas que se encuentran comúnmente en los Estados Unidos, incluida la enfermedad de Lyme, la babesiosis y la anaplasmosis, entre otras. Comenzando con las características de las garrapatas y su capacidad para actuar como vectores de enfermedades, el video revisa la presentación clínica de estas infecciones, pistas sobre el examen físico y pruebas de laboratorio a considerar cuando se encuentra con un paciente con una posible infección transmitida por garrapatas.
A Longitudinal Study of Group A Streptococcal Colonization and Pharyngitis in US Children. The Pediatric Infectious Disease Journal. 42(12):1045-1050, December 2023.
Los estreptococos del grupo A (GAS) son una causa importante de faringitis en los niños. Recientemente, hubo brotes graves de GAS. Los objetivos de este estudio fueron evaluar la prevalencia de la colonización faríngea en niños sanos, evaluar diferentes definiciones diagnósticas de faringitis por EGA y estimar las tasas de incidencia de estas infecciones.
Métodos: Se realizó un estudio longitudinal de 2 años en niños sanos en los Estados Unidos. Se cultivaron hisopos faríngeos cada 3 meses para colonización por GAS. Los títulos séricos de anticuerpos antiestreptolisina O, antidesoxirribonucleasa B (DNasaB) y antipeptidasa estreptocócica C5a (SCP) se evaluaron al inicio del estudio. Cuando los participantes desarrollaron dolor de garganta, se recogieron hisopos faríngeos para la prueba de detección rápida de antígenos (RADT) y el cultivo, y se determinaron los títulos de anticuerpos en muestras de suero. Se utilizó una variedad de definiciones de casos para la faringitis por EGA.
Resultados: Se inscribieron un total de 422 niños de 3 a 12 años (140, 141 y 141 tenían de 3 a 5, 6 a 9 y 10 a 12 años, respectivamente). La prevalencia general de colonización por GAS durante el estudio fue del 48%. Los títulos basales de anticuerpos antiestreptolisina O, anti-DNasaB y anti-SCP fueron más altos en los niños mayores de 5 años. La incidencia de faringitis por GAS por 100 personas-año fue de 15,9 para la faringitis RADT/probada por cultivo y de 4,6 para la faringitis confirmada serológicamente.
Conclusiones: La colonización de la garganta por GAS y la faringitis fueron frecuentes en niños de 3 a 12 años. La definición de caso empleada afectó la incidencia medida de faringitis por EGA, con tasas más altas detectadas utilizando definiciones basadas en RADT/cultivo. Estos datos sugieren que la definición de caso es importante y que los niños pequeños están expuestos a GAS, lo que puede informar los planes para el desarrollo y la implementación de vacunas.
Tratamiento y prevención de la viruela símica. Enferm Infecc Microbiol Clin. 2023;41:629-34
La viruela del mono es una zoonosis que se transmite principalmente a través del contacto directo con fluidos y lesiones cutáneas de personas infectadas con vesículas aún activas. Aunque el virus fue aislado por primera vez en 1958 y el primer caso humano fue identificado en un niño en 1970, en la República Democrática del Congo, la enfermedad ha aumentado progresivamente su incidencia en África alcanzando en mayo de 2022 una transmisión sostenida fuera de este continente. Al tratarse de un virus de reciente introducción en nuestro sistema sanitario, es necesario conocer el patrón epidemiológico en un entorno diferente al de zonas tradicionalmente endémicas y conocer los tratamientos antivirales disponibles, así como las medidas profilácticas que se podrían considerar, conociendo que como virus emergente en nuestras regiones, la evidencia científica aún es limitada. Existen antivirales que han demostrado, en modelos animales, combatir eficazmente la enfermedad con muy buena tolerancia clínica. Esta enfermedad también nos ha obligado a revisar las características de las vacunas contra la viruela, porque han demostrado un efecto protector contra la viruela símica. Por este motivo, es importante contar con un documento que recopile toda la información científica publicada al respecto.
Tuberculosis in Spain: An opinion paper (Tuberculosis en España: Un documento de opinión). Rev Esp Quimioter 2023; 36(6): 562-583
El presente documento es el resultado de las deliberaciones del Comité sobre Patógenos Emergentes y COVID-19 del Ilustre Colegio Oficial de Médicos de Madrid (ICOMEM) en relación a la situación actual de la tuberculosis, particularmente en España. Hemos revisado aspectos tales como la evolución de su incidencia, las poblaciones actualmente más expuestas y los circuitos sanitarios para la atención a estos pacientes en España. Se ha discutido también la tuberculosis latente, la realidad de la enfermedad extrapulmonar en el siglo XXI y los medios de que en la práctica diaria se dispone para el diagnóstico tanto de las formas latentes como de las activas. La aportación de la biología molecular que ha cambiado la perspectiva de esta enfermedad ha constituido otro de los temas de debate. El documento trata de poner en perspectiva tanto los fármacos clásicos y sus cifras de resistencia como la disponibilidad e indicaciones de los nuevos. Junto a esto, se ha discutido la realidad de la observación directa en la administración de fármacos antituberculosos. Toda esta revolución está posibilitando el acortamiento del tiempo de tratamiento de la tuberculosis tema que ha sido igualmente revisado. Si todo se hace bien, el riesgo de recaída de la tuberculosis es pequeño pero existente. Por otra parte, muchas situaciones especiales han merecido discusión en este documento como por ejemplo la tuberculosis en edad pediátrica y la tuberculosis como causa de preocupación en cirugía y cuidados intensivos. Se ha discutido tanto la situación de la vacuna BCG y sus indicaciones presentes, como el futuro de nuevas vacunas que permitan alcanzar el viejo sueño de erradicar esta enfermedad. Finalmente, las implicaciones éticas y medicolegales que esta enfermedad plantea no son un tema menor y se ha revisado nuestra situación en este particular.
(Identificación de los datos más importantes para el desarrollo de inteligencia artificial en el campo de las enfermedades infecciosas) Rev Esp Quimioter 2023; 36(6): 592-596
Objetivos. Los datos clínicos sobre los que se entrenan y prueban los algoritmos de inteligencia artificial (IA) proporcionan la base para mejorar el diagnóstico o el tratamiento de las enfermedades infecciosas (EI). Nuestro objetivo es identificar datos importantes para la investigación de las enfermedades infecciosas con el fin de priorizar los esfuerzos realizados en los programas de IA.
Material y métodos. Se buscaron 1.000 artículos de revistas de EI de alto impacto en PubMed, seleccionando 288 de los últimos artículos en 10 revistas de primer nivel. Los clasificamos en datos estructurados o no estructurados. Las variables se homogeneizaron y agruparon en las siguientes categorías: epidemiología, ingreso, demografía, comorbilidades, manifestaciones clínicas, laboratorio, microbiología, otros diagnósticos, tratamiento, desenlace y otras variables no categorizables.
Resultados. Se recogieron 4.488 variables individuales, procedentes de 288 artículos. 3670 (81,8%) variables se clasificaron como datos estructurados, mientras que 818 (18,2%) como datos no estructurados. De los datos estructurados, 2.319 (63,2%) variables se clasificaron como directas -recuperables a partir de historias clínicas electrónicas-, mientras que 1.351 (36,8%) fueron indirectas. Los datos no estructurados más frecuentes estaban relacionados con las manifestaciones clínicas y se repetían en todos los artículos. Los datos sobre demografía, comorbilidades y microbiología constituyeron el grupo más frecuente de variables.
Conclusiones. Este artículo identificó que las variables estructuradas han constituido los datos más importantes en la investigación para generar conocimiento en el campo de la EI. La extracción de estos datos debería ser una prioridad cuando un centro médico pretende iniciar un programa de IA para la EI. También hemos documentado que los datos no estructurados más importantes en este campo son los relacionados con las manifestaciones clínicas. Estos datos podrían estructurarse fácilmente con el uso de historias clínicas semiestructuradas centradas en unos pocos síntomas.
Evolución de los serotipos causantes de enfermedad neumocócica invasiva aislados durante 2008-2022 en un Hospital Público Madrileño de nivel dos, en relación con su inclusión en diferentes vacunas conjugadas. Rev Esp Quimioter 2023; 36(6): 597-603
Introducción. El uso de vacunas conjugadas frente a Streptococcus pneumoniae ocasiona cambios en la epidemiología de la Enfermedad Neumocócica Invasiva (ENI). El objetivo de este estudio fue analizar la evolución de los serotipos de S. pneumoniae aislados en el Hospital Universitario de Getafe entre 2008 y 2022.
Material y métodos. Se estudiaron 313 cepas de S. pneumoniae. El serotipado se realizó mediante el test de aglutinación por látex (Pneumotest-latex) y la reacción de Quellung. Además, se determinó la concentración mínima inhibitoria(CMI) frente a penicilina, eritromicina y levofloxacino por el método de gradiente de concentración (E-test) según los criterios de corte EUCAST.
Resultados. Los serotipos más frecuentes en todo el periodo de estudio fueron 8, 3, 19A, 1, 11A y 22F correspondiendo con el 46,6 % de los aislados. Durante los años 2008-2012, los serotipos 3, 1, 19A, 7F, 6C y 11A supusieron en conjunto el 53,6% de los aislamientos. Entre 2013 y 2017 los serotipos 3, 8, 12F, 19A, 22F y 19F representaron el 51% de los aislados. Entre 2018-2022 los serotipos 8, 3, 11A, 15A, 4 y 6C incluyeron al 55,5% de los casos. En total, 5 cepas (1,6%) se mostraron resistentes a penicilina, 64 (20,4%) resistentes a eritromicina y 11 (3,5%) resistentes a levofloxacino. Los niveles de CMI50 y CMI90 frente a los tres antibióticos se mantuvieron estables a lo largo del tiempo.
Conclusiones. El uso de vacunas conjugadas condicionó un descenso de los serotipos cubiertos junto con un aumento de los no vacunales. Los patrones de sensibilidad a eritromicina y levofloxacino se mantuvieron relativamente estables. La resistencia a penicilina fue muy baja, no encontrándose este tipo de cepas resistentes en el último periodo de estudio.
La OMS esboza 40 prioridades de investigación sobre la resistencia a los antimicrobianos. (WHO outlines 40 research priorities on antimicrobial resistance) OMS, 22 de junio de 2023 .Traducido por Salud y Fármacos, publicado en Boletín Fármacos: Prescripción, Farmacia y Utilización 2023; 26(3). Original OMS. Global research agenda for antimicrobial resistance in human health. Policy brief 22 June 2023
Actualización de 27 temas de infectología Pediátrica
Casos clínicos
Streptococcus pyogenes como agente etiológico de epiglotitis aguda. An Pediatr (Barc). 2023;99:438-9
Recientemente la Agencia de Seguridad Sanitaria de Reino Unido ha publicado una alerta sobre el inusual aumento de infecciones por Streptococcus pyogenes en la infancia, pasando de 186 casos en años precedentes a 851 casos, con un predominio de infecciones de la vía aérea superior, así como de infecciones invasivas producidas por esta bacteria. Las principales enfermedades potencialmente graves detectadas han sido: neumonía, fascitis necrotizante, sepsis y shock séptico fulminante1. En consecuencia, se ha registrado un incremento de la mortalidad en edad pediátrica, debido a este patógeno.
La epiglotitis aguda es la inflamación de la epiglotis y sus estructuras adyacentes, que provoca la obstrucción brusca de la vía aérea superior, determinando una emergencia respiratoria. Su etiología es infecciosa fundamentalmente, siendo el Haemophilus influenzae tipo B (HIb) su principal agente etiológico. Sin embargo, gracias a la implementación de la vacunación sistemática en la población infantil del HIb, se ha modificado su epidemiología, descendiendo su incidencia. Así, se han descrito casos ocasionados por otros patógenos emergentes, como otros tipos de H. influenzae, Staphylococcus aureus, Streptococcus pneumoniae y pyogenes, así como algunos virus y hongos2-4.
En este trabajo se describe un caso clínico de epiglotitis aguda producida por S. pyogenes y se revisa la bibliografía actual.
Eritrodermia neonatal: una imagen inolvidable. An Pediatr (Barc). 2023;99:453-4
Se trata de un neonato de 17 días de edad ingresado con erupción eritematosa difusa y desprendimiento de la piel. El recién nacido había estado bien hasta los 13 días, cuando desarrolló una ampolla preauricular. Había nacido por cesárea a las 35 semanas tras un embarazo sin complicaciones y residía en un entorno higiénico, sin antecedentes familiares de enfermedades cutáneas.
El neonato presentó fiebre, costras faciales amarillentas, conjuntivitis, exudado purulento en el ombligo (fig. 1) y signo de Nikolsky positivo1 (fig. 2) en el examen físico. Mucosa oral intacta. Elevación de proteína C reactiva (56mg/L). Se sospechó síndrome de la piel escaldada estafilocócica, iniciándose tratamiento empírico con flucloxacilina intravenosa. Se identificó Staphylococcus aureus resistente a la meticilina (SARM) en los cultivos de piel y de conjuntiva/ombligo, mientras que el hemocultivo fue negativo. Ambos padres tuvieron resultados negativos para SARM.
Neonatal Disseminated Tuberculosis With Genitourinary Involvement. The Pediatric Infectious Disease Journal. 42(12):e493-e494, December 2023.
Mycobacterium tuberculosis (MTB) que afecta al sistema renal es poco común en los niños. 1 Alexander y Carol informaron sobre un niño de 5 meses con tuberculosis (TB) renal y miliar en 2009. Lattimer et al. 2 en su serie de casos encuentran 2-3 años como la etapa más temprana de presentación de la TB renal. Presentamos el caso de un lactante con tuberculosis diseminada que afecta al sistema genitourinario.
Lactante masculino de 58 días de edad, que acude a consulta por cuadro de fiebre, tos y aumento de la actividad respiratoria de 3 días de evolución. Pesó 2,3 kg al nacer, recibió la vacuna del bacilo de Calmette-Guérin al nacer y desde entonces había sido amamantado exclusivamente. A nuestra presentación el peso era de 1,9 kg y presentaba anasarca, taquicardia, dificultad respiratoria e hipoxemia con disminución de la entrada de aire. La radiografía de tórax mostró una opacificación homogénea de las zonas superior, media e inferior derechas con un desplazamiento mediastínico hacia la izquierda ( Fig. 1 F1 ). El análisis de sangre reveló hemoglobina de 8,2 g/dL, recuento de glóbulos blancos de 19.100/mm³, recuento de plaquetas de 188 × 10³/μL, con alanina transaminasa y aspartato transaminasa elevadas, y los gases en sangre arterial mostraron acidosis metabólica. Se inició tratamiento con amikacina intravenosa, piperacilina-tazobactum para sepsis y requirió ventilación mecánica. Las secreciones del tubo endotraqueal fueron positivas para MTB sensible a rifampicina mediante el ensayo GeneXpert MTB/Rif. Se cambiaron los antimicrobianos a amikacina, etambutol y meropenem-amoxicilina-clavulanato para cubrir MTB ante la elevación de transaminasas y la presencia de sepsis. El día 7, el bebé desarrolló poliuria. La ecografía de abdomen reveló riñones hiperecogénicos bilateralmente con ascitis. Se analizó una muestra de orina utilizando el ensayo Xpert MTB ultra/Rif que dio positivo para MTB sensible a rifampicina. Se realizó el diagnóstico final de TB diseminada con afectación genitourinaria. Se continuó con la misma terapia, sin embargo, sucumbió a la enfermedad el día 16 debido a una insuficiencia respiratoria. Posteriormente, al padre se le diagnosticó tuberculosis miliar y la madre fue hospitalizada con ascitis.
Rhabdomyolysis Due to Influenza Type B and RSV Type B Co-infection: A Clinical Case. The Pediatric Infectious Disease Journal. 42(12):e494, December 2023.
La rabdomiólisis es un síndrome causado por necrosis muscular con liberación de mioglobina, electrolitos y otros elementos sarcoplásmicos (es decir, lactato deshidrogenasa, creatina quinasa, alanina aminotransferasa y aspartato aminotransferasa) en el torrente sanguíneo.1 En la población pediátrica, se asocia a diferentes etiologías, especialmente infecciones, toxinas, fármacos, trastornos metabólicos, trastornos electrolíticos y traumatismos. No obstante, los virus son la causa más común de infección. Clínicamente, los niños con rabdomiólisis pueden presentar dolor muscular, debilidad y orina oscura relacionada con la mioglobinuria. Sin embargo, la tríada clásica se observa solo en una minoría de pacientes, y la mayoría de los niños presentan síntomas y signos inespecíficos. El espectro clínico de la rabdomiólisis va desde un aumento asintomático de la creatina quinasa hasta afecciones graves como lesión renal aguda, arritmias cardíacas, síndrome compartimental y coagulopatía intravascular diseminada.2 Por lo tanto, un diagnóstico oportuno es fundamental para un adecuado manejo clínico.
Traducción realizada con la versión gratuita del traductor DeepL.com
A Life-threatening Complication to a (Usually) Benign Disease. The Pediatric Infectious Disease Journal. 42(12):e494-e495, December 2023.
Aunque la varicela suele tener un curso benigno, rara vez pueden ocurrir complicaciones.
Presentamos el caso de un niño de 6 años previamente sano que acudió a urgencias por fiebre persistente de 5 días de evolución. Seis días antes del ingreso apareció un sarpullido, primero en pecho y abdomen y posteriormente en piernas, brazos y cara. Su médico de atención primaria le diagnosticó varicela y comenzó a tomar aciclovir oral.
Al ingreso, al examen físico se observó la presencia de pápulas eritematosas, lesiones vesiculares y costrosas diseminadas por abdomen, espalda y miembros superiores. Algunas de estas lesiones presentaban un centro necrótico, rodeado de eritema ( Fig. 1A ). Sus análisis de sangre mostraron un recuento de glóbulos blancos (WBC) de 9,84 × 109/L y una proteína C reactiva (PCR) de 53,7 mg/L. El paciente comenzó con flucloxacilina oral y ácido fusídico tópico durante 8 días antes de ser dado de alta.
A los 3 días regresa a urgencias por empeoramiento de las lesiones cutáneas y fiebre. Al examen se observaron múltiples lesiones costrosas y nódulos eritematosos indurados dolorosos con centros necróticos y secreción purulenta. Su análisis de sangre mostró un aumento de leucocitos a 19,07 × 109/l (72 % neutrófilos) y PCR a 84,3 mg/l, y una disminución de la hemoglobina a 9,7 g/dl. El paciente ingresó y comenzó con flucloxacilina intravenosa (200 mg/kg/d), clindamicina (40 mg/kg/d) y aciclovir (10 mg/kg/d).
Al paciente se le realizó una prueba de inmunodeficiencia que reveló un déficit severo de inmunoglobulina A (< 5 mg/dL), sin otras alteraciones.
La varicela gangrenosa, una de las complicaciones de la varicela, es un tipo de fascitis necrotizante que, aunque rara, puede ser potencialmente mortal. 1–3 Su subtipo más común es la gangrena húmeda, resultante de una infección bacteriana superañadida, causada con mayor frecuencia por estreptococos β-hemolíticos del grupo A o S. aureus . 1
El tratamiento recomendado incluye la administración temprana y prolongada de aciclovir y antibióticos sistémicos con buena cobertura estreptocócica y estafilocócica. Si bien el desbridamiento es frecuentemente sugerido 1 , 2 , la evolución clínica en nuestro caso fue favorable, aunque no se realizó.
Este caso ilustra la importancia crítica del diagnóstico y tratamiento tempranos de las complicaciones de la varicela, ya que sus consecuencias pueden ser graves.
Wound infection caused by Pasteurella canis and Neisseria animaloris after a dog bite. Rev Esp Quimioter 2023; 36(6): 635-637.
Una paciente de 24 años acudió al servicio de urgencias tras una mordedura de perro en la mano derecha. A la exploración presentaba una herida profunda en el dedo índice de la mano derecha, sin otras complicaciones asociadas. Se prescribió toxoide antitetánico, se limpió y desinfectó la herida sin sutura, y fue dada de alta con 500 mg/8 h de amoxicilina/ácido clavulánico oral completando 7 días de tratamiento. A los 3 días, la paciente acude de nuevo a urgencias por empeoramiento de su estado En la exploración presentaba edema, eritema y aumento de temperatura en el segundo dedo de la mano derecha, con colección asociada. Los análisis de sangre mostraron 15000 leucocitos/µL con 11200 neutrófilos. Se realizó desbridamiento quirúrgico, apertura de la vaina sinovial del tendón y apertura de la "polea A1", y se obtuvieron dos muestras mediante aspiración con aguja para cultivos. Se inició tratamiento antibiótico con clindamicina y amoxicilina/ácido clavulánico (600 mg/24 h y 1200 mg/8 h).
Traducción realizada con la versión gratuita del traductor DeepL.com
Jaundice During Antitubercular Treatment: Not Only Drug-induced Liver Injury. The Pediatric Infectious Disease Journal. 42(12):e497, December 2023.
La tuberculosis (TB) es altamente endémica en el suroeste de China. El daño hepático inducido por fármacos (DILI) por fármacos antituberculosos de primera línea en niños es una situación importante que a menudo conduce a la interrupción del tratamiento y la consiguiente pérdida de eficacia terapéutica. 1 La etiología de DILI debe investigarse exhaustivamente para garantizar una terapia antituberculosa eficaz. 2
Un niño de 13 años que presentó tos, fiebre y sudores nocturnos durante 2 meses ingresó en nuestro departamento el 12 de noviembre de 2021. Tuvo contacto cercano con pacientes con tuberculosis 6 meses antes. Al inicio no se notó ictericia. La tomografía computarizada reveló múltiples lesiones en el pulmón derecho y el pulmón superior izquierdo combinadas con derrame pleural y linfadenopatía mediastínica. GeneXpert mycobacterium tuberculosis/rifampicina del esputo fue positivo para el ácido nucleico de la tuberculosis y negativo para el gen de resistencia a la rifampicina. Se certificó tuberculosis pulmonar. Fue tratado con isoniazida, rifampicina, pirazinamida y etambutol. Diez días después, experimentó ictericia y sus pruebas de función hepática revelaron colestasis (bilirrubina total 88,9 µmol/L y bilirrubina directa 71,8 µmol/L). Se indicó el DILI. Se suspendió el tratamiento antituberculoso y se añadió succinato de adenosilmetionina. La ictericia del paciente persistió con hiperbilirrubinemia conjugada (bilirrubina directa de 71,8 a 50,6 µmol/L). Las pruebas de virus de la hepatitis, virus de Epstein-Barr y citomegalovirus fueron negativas. Los autoanticuerpos, los lípidos sanguíneos y la ceruloplasmina eran normales. Luego se reinició un tratamiento antituberculoso modificado con etambutol, levofloxacino y amikacina después de 1 mes de suspender el tratamiento antituberculoso. Se realizó la secuenciación completa del exoma para buscar más a fondo la causa de la ictericia persistente. Los resultados finalmente revelaron mutaciones heterocigotas compuestas de la proteína 2/ABCC2 de resistencia a múltiples fármacos (c.3928C>T y c.3655-3658delGTCT) que indicaban el síndrome de Dubin-Johnson (DJS). Se reintrodujeron la isoniazida, la rifampicina y la pirazinamida una tras otra cada semana. Se suspendieron la levofloxacina y la amikacina. La bilirrubina conjugada se elevó después de la reintroducción de la rifampicina (de 50,6 a 104,8 µmol/L). Las transaminasas fueron continuamente normales y no se produjeron síntomas gastrointestinales. En este paciente se diagnosticó tuberculosis y DJS. El tratamiento antituberculoso con isoniazida, rifampicina, pirazinamida y etambutol tuvo una duración de 2 meses y el de isoniazida y rifampicina durante 7 meses. El chico resolvió por completo.
Las enfermedades subyacentes al DILI deben buscarse intensivamente para garantizar un tratamiento antituberculoso adecuado. Las enfermedades hepáticas genéticas o metabólicas representan aproximadamente un tercio de la disfunción hepática en los niños. Es posible que antes se haya subestimado la enfermedad hepática metabólica hereditaria subyacente en pacientes con tuberculosis. Con el método de secuenciación genética, se identificará un número cada vez mayor de enfermedades hepáticas metabólicas hereditarias subyacentes. El DJS es un trastorno autosómico recesivo poco común caracterizado por ictericia intermitente de hiperbilirrubinemia conjugada resultante de mutaciones del gen de la proteína 2/ABCC2 de resistencia a múltiples fármacos. 3 Es un trastorno benigno y no requiere terapia específica. Hasta la fecha, se han notificado 2 pacientes 4 , 5 con TB y DJS combinados y se observó elevación de la bilirrubina conjugada después de la introducción de rifampicina. Puede resultar del aumento de la expresión de MRP3. Añadimos otro caso de DJS combinado con TB con el mismo fenómeno. Sin embargo, la bilirrubina conjugada no volvió a los valores iniciales durante un mes con la interrupción temporal de los fármacos antituberculosos. Consideramos que el cambio de bilirrubina del DJS con tuberculosis necesita mayor explicación ya que el estado infeccioso puede estar involucrado en él.
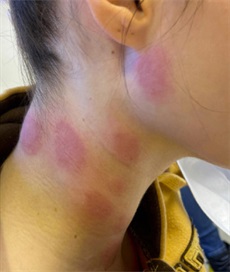
Linfangitis causada por Nocardia brasiliensis tras picadura de mosquito. An Pediatr (Barc). 2023;99:431-2
Paciente de 12 años sin antecedentes médicos de interés que acudió al servicio de Urgencias por dolor en la región inguinal derecha e impotencia funcional con cojera de 72 h de evolución tras una picadura de mosquito en la rodilla derecha. En el examen físico se observó una herida en la rodilla derecha con bordes elevados e hinchados y exudado purulento, así como un área eritematosa y caliente en la ingle derecha asociada a linfadenopatías dolorosas. La ecografía mostró la presencia de 3 ganglios reactivos en la región inguinal derecha (fig. 1). La analítica reveló un nivel de proteína C reactiva de 18mg/l y un recuento leucocitario de 9.479 células/μl (76% neutrófilos). Se obtuvieron muestras de sangre para serología y hemocultivo, y de la herida para la identificación microbiológica, y se ingresó al paciente para iniciar tratamiento por vía intravenosa con amoxicilina/ácido clavulánico (2g/200mg).
Cuando los vómitos no son causados por un virus . Rev Pediatr Aten Primaria. 2023;25:e117-e120.
La otitis media aguda (OMA) es un diagnóstico muy frecuente en Atención Primaria, a veces se complica con supuración y, en otras ocasiones, menos frecuentemente, con mastoiditis.
Se presenta el caso de una niña de 6 años que, tras ser diagnosticada de OMA supurada e instaurarse tratamiento antibiótico, comienza con vómitos, mareos y cefalea, así como con un mal control del dolor con la analgesia habitual y posterior fotofobia. Tras varias visitas, acaba por diagnosticarse una mastoiditis con trombosis del seno transverso, sigmoideo y yugular.
La importancia del caso radica en una rápida sospecha de las posibles complicaciones de una otitis media para realizar un diagnóstico y tratamiento precoz de las mismas.
Fiebre y exantema tras picadura de garrapata . Rev Pediatr Aten Primaria. 2023;25:e121-e125.
Las garrapatas duras se han convertido en los principales vectores de enfermedades infecciosas en el mundo industrializado, pudiendo transmitir a través de su picadura bacterias, virus y protozoos, además de causar procesos alérgicos y tóxicos.
Dentro de las enfermedades transmitidas por garrapatas, las más frecuentes en nuestro medio son: la fiebre botonosa mediterránea, la enfermedad de Lyme y la enfermedad de Debonel/Tibola.
La fiebre botonosa mediterránea es la rickettsiosis más frecuente en Europa. Se ha observado un aumento de los casos en los últimos años, en probable relación con el aumento de temperatura global.
Para ampliar
Topical and oral steroids for otitis media with effusion (OME) in children. Cochrane Database of Systematic Reviews 2023, Issue 12. Art. No.: CD015255. DOI: 10.1002/14651858.CD015255.pub2.
La "otitis media con derrame" [OMD] es una afección frecuente que afecta a los niños pequeños. El líquido se acumula en el oído medio, provocando deficiencias auditivas. Como consecuencia de su mala audición, los niños pueden tener dificultades de comportamiento y retrasos en el desarrollo del habla.
Se pretende averiguar si los corticoides son mejores que el placebo o ningún tratamiento para los niños con OMD. También se quería determinar si había algún efecto no deseado asociado con la administración de corticoides.
Se encontraron 26 estudios , que incluyeron 2770 niños; se incluyeron ensayos controlados aleatorizados (ECA) y ensayos cuasialeatorizados en niños de seis meses a 12 años de edad con OMD unilateral o bilateral. Se incluyeron los estudios que compararon esteroides tópicos u orales con placebo o conducta expectante (ningún tratamiento).
Conclusiones de los autores:
En general, los esteroides orales podrían tener poco efecto en el tratamiento de la OMD, con escasas mejoras en el número de niños con audición normal y ningún efecto en la calidad de vida. Podría haber una reducción en la proporción de niños con enfermedad persistente después de 12 meses. Sin embargo, este efecto beneficioso podría ser pequeño y se debe sopesar contra la posibilidad de efectos adversos asociados con el uso de esteroides orales.
Toda la evidencia relacionada con los esteroides nasales fue de certeza baja o muy baja. Por lo tanto, no está muy claro si los esteroides nasales tienen algún efecto sobre la audición, la calidad de vida o la persistencia de la OMD. La evidencia sobre los efectos adversos fue muy limitada.
Es probable que la OMD se resuelva espontáneamente en la mayoría de los niños. Por lo tanto, el posible efecto beneficioso del tratamiento podría ser pequeño y se debe sopesar con el riesgo de efectos adversos. Los estudios futuros deberían tratar de determinar qué niños tienen más probabilidades de beneficiarse del tratamiento, en lugar de ofrecer intervenciones a todos los niños.
Ventilation tubes (grommets) for otitis media with effusion (OME) in children. Cochrane Database of Systematic Reviews 2023, Issue 11. Art. No.: CD015215. DOI: 10.1002/14651858.CD015215.pub2.
La "otitis media con derrame [OMD]"es una afección relativamente frecuente que afecta a los niños pequeños. El líquido se acumula en el oído medio, lo que puede provocar deficiencias auditivas. Como consecuencia de su mala audición, los niños se pueden retrasar en el habla y tener dificultades en la escuela.
En la mayoría de los casos, la OMD no requiere tratamiento y los síntomas mejoran con el tiempo. En los niños con OMD persistente, se han utilizado diferentes tratamientos, incluidos los medicamentos o la cirugía (inserción de drenajes timpánicos, con o sin adenoidectomía).
Objetivo: Evaluar los efectos beneficiosos y perjudiciales de los tubos de ventilación (drenajes timpánicos) para la OMD en niños.
Se incluyeron 19 ECA (2888 niños). Se incluyeron ensayos controlados aleatorizados (ECA) y cuasialeatorizados en niños (6 meses a 12 años) con OMD durante ≥ 3 meses. Se incluyeron estudios que compararon la inserción de tubos de ventilación (TV) con cinco comparadores: ningún tratamiento, conducta expectante (tubos de ventilación insertados más tarde, de ser necesario), miringotomía, audífonos y otros tratamientos no quirúrgicos . Se consideró que la mayoría de la evidencia fue muy incierta, debido a los amplios intervalos de confianza de las estimaciones del efecto, el escaso número de participantes y el riesgo de sesgo de realización y detección. En esta revisión se presentan los principales desenlaces del seguimiento más prolongado. La evidencia tuvo algunas limitaciones. Ningún estudio investigó la comparación de tubos de ventilación versus audífonos. No se identificaron datos sobre la calidad de vida específica de la enfermedad; sin embargo, muchos estudios se realizaron antes del desarrollo de herramientas específicas para evaluarla en la otitis media. En la mayoría de los estudios se utilizaron tubos de ventilación de acción corta, por lo que los datos específicos sobre el uso de TV de acción prolongada son limitados. Por último, no se identificaron datos específicos sobre los efectos de los TV en niños con mayor riesgo de OMD (p. ej., con síndromes craneofaciales).
Podría haber pequeñas mejoras a corto y medio plazo en la audición y la persistencia de la OMD con los TV, pero no está claro si persisten tras un seguimiento más prolongado.
Los ECA incluidos no permiten afirmar cuándo (ni cuánto) mejoran los TV la audición en un niño concreto. Sin embargo, la interpretación de la evidencia es difícil: muchos niños de los grupos control se recuperan espontáneamente o reciben TV durante el seguimiento, los TV se podrían bloquear o ser expulsados, y la OMD podría reaparecer. La evidencia limitada en esta revisión también afecta la generalizabilidad/aplicabilidad de los hallazgos a situaciones que incluyen a niños con afecciones subyacentes (p. ej., síndromes craneofaciales) o al uso de tubos de acción prolongada.
En consecuencia, los ECA podrían no ser la mejor manera de determinar si una intervención es probablemente eficaz en cualquier niño. En su lugar, se debe comprender mejor los diferentes fenotipos de OMD para dirigir las intervenciones a los niños que más se beneficiarán y evitar el tratamiento excesivo cuando es probable la resolución espontánea.
Different antibiotic treatments for group A streptococcal pharyngitis. Cochrane Database of Systematic Reviews 2023, Issue 11. Art. No.: CD004406. DOI: 10.1002/14651858.CD004406.pub6.
Se quería averiguar qué antibiótico era más eficaz para tratar la faringitis causada por el EbhGA. Se buscaron ensayos controlados aleatorizados, doble ciego, que compararan diferentes antibióticos para las personas con faringitis que dieron positivo para el EbhGA, y tenían entre un mes y 80 años de edad.
Se incluyeron 19 ensayos (18 publicaciones) en los que participaron 5839 personas. Nueve ensayos incluyeron solo niños y 10 ensayos incluyeron personas de 12 años o más. La mayoría de los estudios se publicaron hace más de 15 años, y todos excepto uno informó sobre medidas de desenlace relevantes para los pacientes.
Conclusiones de los autores:
No se sabe con certeza si hay diferencias clínicamente relevantes en la resolución de los síntomas cuando las cefalosporinas y los macrólidos se compararon con la penicilina en el tratamiento de la faringoamigdalitis por EbhGA. Evidencia de certeza baja en niños indica que el carbacefem podría ser más efectivo que la penicilina para la resolución de los síntomas. No hay evidencia suficiente para establecer conclusiones sobre las otras comparaciones de esta revisión. Los datos sobre las complicaciones fueron muy escasos para establecer conclusiones. Los antibióticos tienen un efecto limitado en el tratamiento de la faringitis por EbhGA y los resultados no demuestran que otros antibióticos sean más eficaces que la penicilina. En el contexto de la administración antimicrobiana, la penicilina se podría utilizar si está indicado el tratamiento con un antibiótico. Todos los estudios se realizaron en países de ingresos altos con un bajo riesgo de complicaciones estreptocócicas, por lo que es necesario realizar ensayos en países de ingresos bajos y en poblaciones desfavorecidas, donde el riesgo de complicaciones sigue siendo alto.
Adenoidectomy for otitis media with effusion (OME) in children. Cochrane Database of Systematic Reviews 2023, Issue 10. Art. No.: CD015252. DOI: 10.1002/14651858.CD015252.pub2.
Objetivos: Evaluar los efectos beneficiosos y perjudiciales de la adenoidectomía, sola o en combinación con tubos de ventilación (drenajes timpánicos), para la OMD en niños.
Se incluyen ensayos controlados aleatorizados y ensayos cuasialeatorizados en niños de seis meses a 12 años con OMD unilateral o bilateral. Se incluyeron los estudios que compararon la adenoidectomía (sola o en combinación con tubos de ventilación) con ningún tratamiento o tratamiento no quirúrgico.
Se incluyeron 10 estudios en los que participaron 1785 niños. No se identificaron estudios que compararan la adenoidectomía con el tratamiento médico, solo estudios que compararan la adenoidectomía con no intervención. Se consideró que la evidencia encontrada no estuvo clara debido a problemas con la forma en que se realizaron los estudios y al número relativamente escaso de personas incluidas.
Para los niños y sus cuidadores, es probable que la recuperación de la audición normal sea importante, pero pocos estudios midieron este desenlace, por lo que no está claro el efecto de la adenoidectomía sobre la audición.
La adenoidectomía podría reducir el número de niños con OMD persistente tras uno o dos años de seguimiento, pero la diferencia podría ser pequeña.
No se encontró evidencia sobre la calidad de vida, por lo que no se sabe si la adenoidectomía tiene alguna repercusión sobre ésta.
Pocos estudios proporcionaron información sobre los posibles efectos perjudiciales del tratamiento. Se sabe que las hemorragias son un riesgo en cualquier cirugía. Como parte de esta revisión se encontró que dos niños de 416 que recibieron adenoidectomía sufrieron hemorragias significativas, en comparación con ningún niño (de 375) que no se sometió a adenoidectomía.
Antibiotics for otitis media with effusion (OME) in children. Cochrane Database of Systematic Reviews 2023, Issue 10. Art. No.: CD015254. DOI: 10.1002/14651858.CD015254.pub2.
Se deseaba determinar si los antibióticos son mejores que el placebo o ningún tratamiento, para los niños con OMD (otitis media con derrame).
También se quería saber si hay efectos no deseados asociados con la administración de antibióticos en esta afección.
Se incluyeron ensayos controlados aleatorizados y ensayos cuasialeatorizados en niños de entre seis meses y 12 años de edad con OMD unilateral o bilateral. Se incluyeron estudios que compararan antibióticos orales con placebo o ningún tratamiento.
Se identificaron 19 estudios completados que cumplían los criterios de inclusión (2581 participantes). En ellos se evaluaron diversos antibióticos orales (penicilinas, cefalosporinas, macrólidos y trimetoprima), y en la mayoría de los estudios se utilizó un ciclo de tratamiento de 10 a 14 días. Hubo algunas dudas sobre el riesgo de sesgo en todos los estudios incluidos en esta revisión. En esta revisión se presentan los desenlaces principales y el desenlace secundario principal, en el tiempo de seguimiento más largo informado.
La evidencia del uso de antibióticos para la OMD es de certeza baja a muy baja. Aunque el uso de antibióticos en comparación con ningún tratamiento podría tener un ligero efecto beneficioso sobre la resolución de la OMD hasta los tres meses, el impacto general sobre la audición no está muy claro. Los efectos a largo plazo de los antibióticos son inciertos y pocos estudios incluidos en esta revisión informaron sobre los posibles efectos perjudiciales. Estos importantes criterios de valoración se deben tener en cuenta a la hora de sopesar los posibles efectos beneficiosos y perjudiciales a corto y largo plazo del tratamiento antibiótico en una afección con una elevada tasa de resolución espontánea.
Differentiate Clinical Characteristics Between Viral Pneumonia and Mycoplasma pneumoniae and Nomograms for Predicting Mycoplasma pneumoniae: A Retrospective Study in Primary Hospitals. The Pediatric Infectious Disease Journal. 42(12):1035-1040, December 2023.
Objetivo: Identificar la diferencia en las características clínicas entre la neumonía viral y Mycoplasma pneumoniae , proporcionando pistas sobre su diagnóstico diferencial para hospitales primarios con capacidad insuficiente de detección de patógenos.
Métodos: Revisamos retrospectivamente los registros médicos de niños hospitalizados con infecciones agudas del tracto respiratorio y se analizaron los resultados de las pruebas de microbios patógenos. Se compararon las características clínicas, los parámetros sanguíneos de rutina y la duración y los honorarios de la hospitalización entre M. pneumoniae y la neumonía viral. Se utilizó la regresión logística multivariable para predecir la probabilidad de tener niños hijos con M. pneumoniae y se representó gráficamente mediante un nomograma dinámico. La discriminación y la utilidad clínica del modelo fueron confirmadas por las curvas de análisis de las características operativas del receptor y de la curva de decisión.
Resultado: Se incluyeron un total de 375 niños con neumonía adquirida en la comunidad. La infección por mycoplasma representó la mayor proporción (22,13%). La incidencia tanto de hipotermia como de vómitos fue menor en M. pneumoniae en comparación con la neumonía viral (hipotermia: 10,50 % frente a 0,00 %; vómitos: 7,90 % frente a 0,00 %). La prevalencia de hipertermia fue mayor en M. pneumoniae (hipertermia: 89,5 % frente a 100 %). La procalcitonina, el recuento de glóbulos blancos en sangre periférica y los niveles de linfocitos fueron más altos en el grupo de neumonía viral y, por el contrario, los niveles de eosinófilos fueron más bajos. En cuanto a la duración de la enfermedad, la estancia media fue de 5,20 ± 2,12 (neumonía viral) y 6,27 ± 2,48 días ( M. pneumoniae ). Los niños con M. pneumoniae tuvieron costos hospitalarios generales más altos y requirieron más tratamiento médico. Todo lo anterior fue estadísticamente significativo con una P <0,05. El sistema de puntuación se estableció en base a los resultados anteriores. Las curvas de características operativas del receptor mostraron una buena capacidad de discriminación de modelos con 0,844 del área bajo la curva en el conjunto de entrenamiento y 0,778 en el conjunto de prueba. Las curvas de análisis de la curva de decisión demostraron la superioridad discriminativa de este modelo. Se puede acceder a la calculadora de nomogramas dinámicos basada en la web en https://zhxylxy0160128.shinyapps.io/Nomogram/ .
Conclusión: Los nomogramas tienen una discriminación satisfactoria y la utilidad clínica puede ser beneficiosa para predecir la probabilidad de desarrollar M. pneumoniae en niños. Los niños con M. pneumoniae tienen una carga mayor que aquellos con neumonía viral y pueden requerir un seguimiento hospitalario más intensivo.
Infections in Asymptomatic Unaccompanied Asylum-seeking Children in London 2016–2022. The Pediatric Infectious Disease Journal. 42(12):1051-1055, December 2023.
Los niños no acompañados solicitantes de asilo corren un mayor riesgo de infecciones y enfrentan barreras para acceder a la atención médica. Falta evidencia que respalde las directrices nacionales e internacionales existentes sobre la detección de infecciones asintomáticas en esta población. Describimos los resultados de la detección de infección de rutina de 1104 niños solicitantes de asilo no acompañados que asistieron para realizar pruebas en 3 centros de Londres.
Métodos: Realizamos un análisis retrospectivo de los datos recopilados de forma rutinaria de todos los niños solicitantes de asilo no acompañados atendidos en 3 servicios en Londres, Reino Unido, entre 2016 y 2022.
Resultados: Un total de 1.104 niños solicitantes de asilo no acompañados asistieron a la clínica; todos los exámenes aceptados. La mediana de edad fue de 16 años (rango de 11 a 18 años) y 987 (89%) eran hombres. 407 (37%) tuvieron al menos una infección; 116 (11%) tuvieron infecciones múltiples. La infección por tuberculosis y la esquistosomiasis fueron comunes (se encontraron en 18% y 17%, respectivamente). Se identificó infección por hepatitis B con una prevalencia del 3,9%. También se identificaron comúnmente Giardia 7,7%, tenia 3,3% y Strongyloides 2,8%.
Conclusiones: Presentamos el mayor conjunto de datos conocido hasta la fecha sobre detección de infecciones en niños asintomáticos no acompañados solicitantes de asilo en Europa. Estos datos respaldan las recomendaciones para la detección asintomática de rutina en esta cohorte de alto riesgo, según la prevalencia significativa identificada de infecciones de importancia tanto para la salud personal como para la salud pública.
Prueba rápida de antígenos para adenovirus en niños: la edad y el inicio de los síntomas son importantes. Enferm Infecc Microbiol Clin. 2023;41:617-20
Las infecciones respiratorias son la enfermedad más común asociada a los adenovirus humanos (AdvH)y causan del 7 al 8% de las enfermedades respiratorias víricas en niños menores de 5 años. La distinción entre las infecciones bacterianas y las víricas constituye un problema clínico frecuente.
Materiales y métodos. El estudio incluyó 100 hisopos orofaríngeos obtenidos entre octubre de 2019 y noviembre de 2020 de pacientes que habían acudido a los servicios de urgencias pediátricas con sospecha de infección de las vías respiratorias superiores y resultados negativos en las pruebas de gripe y VRS. Las muestras de los hisopos orofaríngeos se procesaron rápidamente con Standard™ F Adeno Respi Ag FIA y los resultados se confirmaron mediante RealStar® Adenovirus PCR Kit 1.0 (altona Diagnostics).
Resultados. Standard™ F Adeno Respi Ag FIA tenía unos valores de sensibilidad y especificidad del 71,93% y el 100%, respectivamente. El rendimiento de la prueba fue superior en muestras de niños menores de 24 meses y tomadas menos de 72 horas después del inicio de los síntomas. En este subgrupo, la prueba tuvo una sensibilidad del 88,8% y una especificidad del 100%.
Conclusión Standard™ F Adeno Respi Ag FIA puede mejorar la gestión de las enfermedades respiratorias en niños menores de 24 meses con menos de 72 desde el inicio de los síntomas en servicios de urgencias pediátricas.
Epidemiology of RSV Bronchiolitis Among Young Children in Central New York Before and After the Onset of the COVID-19 Pandemic. The Pediatric Infectious Disease Journal. 42(12):1056-1062, December 2023.
La bronquiolitis por virus respiratorio sincitial (VRS) es la principal causa de hospitalizaciones entre bebés en los Estados Unidos. La imprevisibilidad en la estacionalidad del VRS se ha producido tras el inicio de la pandemia de enfermedad por coronavirus 2019 (COVID-19). Las redes de vigilancia locales pueden mejorar la capacidad de programar adecuadamente la profilaxis cuando el riesgo de exposición es mayor.
Métodos: Se realizó un estudio de cohorte retrospectivo para describir los patrones epidemiológicos de la enfermedad por VSR entre pacientes ambulatorios, en el departamento de emergencias y en pacientes hospitalizados en niños <5 años en el centro de Nueva York antes y después del inicio de la pandemia de COVID-19. Se recopilaron datos locales desde octubre de 2015 hasta enero de 2023 y se compararon con datos a nivel estatal. Se utilizaron modelos de regresión lineal para identificar diferencias clínicas y sociodemográficas antes y después de la pandemia.
Resultados: La variación local en la estacionalidad del VRS se observó antes de la pandemia de COVID-19; sin embargo, aparecieron patrones de circulación muy atípicos en la era posterior a la COVID-19. Desde marzo de 2020, los patrones de las temporadas de RSV definidas a nivel local y estatal se han mantenido atípicos (inicio de la temporada local en 2021: semana 27 y 2022: semana 27; inicio de la temporada estatal en 2021: semana 31 y 2022: semana 38). Después de ajustar por el aumento en las pruebas, los casos de bronquiolitis por VRS no fueron significativamente diferentes durante las épocas anterior y posterior a la pandemia. En comparación con la temporada de bronquiolitis de 2021, la temporada de 2022 tuvo una mayor proporción de casos de VRS a pesar de la disminución de las pruebas.
Conclusiones: Los patrones temporales del VRS han cambiado durante la pandemia de COVID-19. Las redes de vigilancia locales pueden ser ventajosas para determinar las tendencias de la actividad del VRS a nivel comunitario para optimizar la administración de profilaxis. Se produjeron cambios en los patrones de las pruebas del VRS a lo largo del período de estudio y se deben tener en cuenta al describir la enfermedad del VSR en bebés y niños.
Comparing the Clinical Courses of Children With Human Rhinovirus/Enterovirus to Children With Other Respiratory Viruses in the Outpatient Setting. The Pediatric Infectious Disease Journal. 42(12):e432-e439, December 2023.
Si bien las infecciones causadas por rinovirus y enterovirus son comunes entre los niños, la totalidad de su impacto clínico sigue siendo difícil de alcanzar. Comparamos los resultados clínicos de niños con infecciones por rinovirus/enterovirus con otros virus respiratorios comunes en entornos ambulatorios.
Métodos: Realizamos un análisis retrospectivo de muestras nasofaríngeas positivas individualmente para rinovirus/enterovirus humanos (HRV/ENT), influenza A/B (FLU) o virus respiratorio sincitial (RSV) de pacientes ≤17 años presentados para pruebas clínicas mediante reacción en cadena de la polimerasa multiplex entre 2016 y 2019. Evaluamos los siguientes resultados de pacientes ambulatorios: días de síntomas respiratorios antes de la prueba; visitas por síntomas respiratorios; recepción de un tratamiento respiratorio; recepción de antibióticos e ingreso hospitalario. Se realizaron análisis estadísticos controlando la edad y las condiciones comórbidas.
Resultados: Se incluyeron 1355 muestras positivas en este análisis (HRV/ENT: n = 743, FLU: n = 303 y RSV: n = 309). En comparación con HRV/ENT, los niños con GRIPE tuvieron un 28 % menos de días de síntomas respiratorios (β: −0,32; intervalo de confianza del 95 %: −0,46 a −0,18; P < 0,001), menos visitas por síntomas respiratorios y probabilidades significativamente menores de sufrir síntomas respiratorios, recibir un tratamiento respiratorio o antibióticos, e ingreso al hospital. Los niños con VRS tuvieron un número similar de días de síntomas respiratorios, visitas ambulatorias y probabilidades de ingreso hospitalario, pero aumentaron significativamente las probabilidades de recibir tratamiento respiratorio y antibióticos en comparación con aquellos con VRS/ENT.
Conclusión: Los médicos deben tener un alto nivel de vigilancia al tratar a niños con pruebas virales respiratorias positivas para HRV/ENT dado el potencial de resultados clínicos similares y, en algunos casos, peores que los virus altamente patógenos conocidos.
Epidemiology and Burden of Influenza in Children 0–14 Years Over Ten Consecutive Seasons in Italy. The Pediatric Infectious Disease Journal. 42(12):e440-e446, December 2023.
En Europa, la cobertura de vacunación contra la gripe en la población pediátrica es baja. Este estudio describe la incidencia de la influenza y la utilización de la atención médica asociada en la población pediátrica en Italia.
Métodos: Se evaluaron datos no identificados de registros médicos electrónicos de niños de 0 a 14 años atendidos por más de 150 pediatras de familia en la red Pedianet en Italia durante 10 temporadas de influenza que abarcaron 2010-2020. La incidencia de la gripe (casos por 1.000 personas-mes), las secuelas relacionadas y el uso de recursos sanitarios asociados se determinaron utilizando datos de diagnóstico, prescripción y exámenes médicos.
Resultados: Durante 10 temporadas, se diagnosticó un promedio de 8892 casos de influenza (rango, 4700-12 419; total 88 921) en una cohorte de 1 432 384 niños de 0 a 14 años de edad. La cobertura de vacunación contra la influenza fue del 3,6% entre los niños con diagnóstico de influenza y del 6,8% entre los niños sin diagnóstico. La utilización de recursos de atención médica relacionada con la influenza incluyó 1,58 visitas al pediatra familiar por episodio de influenza y 220 admisiones al servicio de urgencias y 111 hospitalizaciones, con el mayor uso de recursos entre niños de 1 a 4 años y el más bajo entre niños <6 meses. Las complicaciones más comunes de la influenza fueron la otitis media aguda (2,9% de los casos de influenza) y la neumonía (0,5%). Se prescribieron antibióticos en el 38,7% de los casos de gripe; no se recetaron agentes antivirales. Se documentó un ingreso a la unidad de cuidados intensivos y 2 casos que requirieron soporte ventilatorio. No se informaron muertes relacionadas con la influenza.
Conclusión: La vacunación pediátrica contra la influenza fue baja a pesar de la carga y el uso de la atención médica relacionada con la influenza estacional en la población pediátrica durante un período de 10 años en Italia.
Perinatal and Other Risk Factors for Common Infections in Infancy: A Prospective Cohort Study. The Pediatric Infectious Disease Journal. 42(12):e447-e453, December 2023.
Se dispone de datos limitados de estudios de cohortes prospectivos en países de altos ingresos sobre los factores de riesgo perinatales de infecciones comunes en niños. Nuestra hipótesis fue que los factores perinatales pueden ser factores de riesgo de episodios infecciosos durante el primer año de vida.
Métodos: En este estudio prospectivo de cohortes de Salud y Microbiota en los primeros años de vida de bebés a término (n = 1052) nacidos entre 2016 y 2018, el número y la duración de los episodios de infección se recopilaron en línea a intervalos de una semana a un mes. En un modelo de regresión multivariado, las principales exposiciones fueron factores perinatales como el modo de parto y los antibióticos intraparto. Los factores ambientales fueron exposiciones adicionales. Los resultados fueron el número y la duración de los episodios infecciosos en el primer año de vida.
Resultados: La media de episodios de infección fue de 4,2 (DE 2,9). La duración media de los síntomas de infección fue de 44 días (40 DE). Las infecciones de las vías respiratorias superiores representaron el 83% de los episodios (3.674/4.455). Los factores perinatales no se asociaron con el número ni la duración de los episodios de infección, pero la cesárea se asoció con una mayor aparición de infecciones del tracto urinario en la infancia [odds ratio ajustado (aOR): 3,6; Intervalo de confianza (IC) del 95%: 1,13–11,1]. De las exposiciones adicionales el sexo masculino (aOR: 1,1; IC 95%: ,0-1,2) y la presencia de hermanos (aOR: 1,3; IC 95%: 1,2-1,4) se asociaron con el número de episodios de infección.
Conclusiones: Este estudio de cohorte prospectivo mostró que los factores perinatales, el modo de parto y los antibióticos durante el parto no se asociaron con el riesgo de infecciones comunes en la infancia, pero el parto por cesárea se asoció con un riesgo de infecciones del tracto urinario.
Pediatric Utilization of Methicillin-resistant Staphylococcus aureus Nasal Swabs for Antimicrobial Stewardship. . The Pediatric Infectious Disease Journal. 42(12):e466-e469, December 2023.
El Staphylococcus aureus resistente a la meticilina (MRSA) puede causar infecciones graves y los regímenes de tratamiento empírico en niños frecuentemente incluyen un antibiótico anti-MRSA. Los estudios en adultos han demostrado un alto valor predictivo negativo (VPN) de los hisopos nasales (MNS) de MRSA en una variedad de síndromes infecciosos. Los MNS negativos se han utilizado como herramienta para guiar la reducción de los antibióticos anti-MRSA en adultos, especialmente en aquellos con infecciones del tracto respiratorio inferior, pero los datos en niños son mínimos. El objetivo principal de este estudio fue determinar el VPN y el valor predictivo positivo (VPP) del MNS en niños hospitalizados para el tratamiento de una infección.
Métodos: Este fue un estudio de cohorte retrospectivo en un solo sitio de pacientes pediátricos ingresados con un diagnóstico sospechoso de infección a quienes se les realizó una MNS durante su hospitalización entre el 1 de junio de 2018 y el 25 de noviembre de 2022.
Resultados: Este estudio identificó 172 pacientes que cumplieron con los criterios de inclusión. Once (6,4%) hisopos nasales fueron positivos para MRSA y 10 (5,8%) cultivos microbiológicos de fuentes sospechosas de infección fueron identificados como positivos para MRSA. Se encontró que el MNS tenía una sensibilidad del 20%, una especificidad del 94%, un VPP del 18% y un VPN del 95% para todos los sitios de infección.
Conclusión: MNS tiene un VPN alto y un PPV bajo en niños. MNS se puede utilizar como herramienta de administración de antimicrobianos para guiar la desescalada de los antibióticos anti-MRSA en niños.
Outcomes of Infants Who Are Febrile Aged 29-90 Days Discharged from the Emergency Department. J Pediatr. 2023 Dec;263:113714.
Evaluar las características y resultados de los lactantes de 29 a 90 días febriles que reciben el alta febril del departamento de urgencias pediátricas (SU).
Diseño del estudio Este fue un estudio de cohorte retrospectivo multicéntrico de bebés de 29 a 90 días que visitaron cualquiera de los 7 SU pediátricos de Clalit Health Services en Israel entre el 1 de enero de 2019 y el 31 de marzo de 2022. Se incluyeron los bebés que fueron dados de alta con fiebre del SU después de haber tomado ido cultivos de sangre y orina tomados. La medida de resultado primaria fue la incidencia de nuevas visitas (RV) a un servicio de urgencias. Las medidas de resultado secundarias fueron la incidencia de infección bacteriana invasiva, infección del tracto urinario, ingresos a la unidad de cuidados intensivos pediátricos y muertes. Se evaluaron variables asociadas con los resultados primarios.
Resultados Se incluyeron un total de 1.647 lactantes. La mediana de edad (RIQ) en la visita al servicio de urgencias fue de 58,5 (47,7; 72,7) días; el 53,1% eran hombres. Un total de 329 pacientes (20%) regresaron al servicio de urgencias en un plazo de 120 horas. En general, el 7,8% de los lactantes dados de alta tuvieron un urocultivo positivo, 4 (0,2%) tuvieron un hemocultivo positivo y ninguno tuvo meningitis. Un paciente ingresó en la unidad de cuidados intensivos pediátricos y no hubo muerte. La proteína C reactiva anormal se asoció con el RV entre los bebés de 61 a 90 días. Conclusiones Los bebés de 29 a 90 días que tenían fiebre y fueron dados de alta siguiendo un protocolo desde el servicio de urgencias pediátrico tuvieron una tasa de VD RV relativamente alta. Sin embargo, la tasa de infección del tracto urinario era relativamente baja y la tasa de infección bacteriana invasiva era extremadamente baja. No hubo muertes ni secuelas graves.
Discharging Febrile Infants from the Emergency Department J Pediatr. 2023 Dec;263:113797.
Curelaru et al estudiaron el desempeño de una estrategia de manejo basada en protocolos para bebés febriles entre 29 y 90 días de edad que fueron atendidos en siete departamentos de emergencia (DE) en Israel y que fueron dados de alta a casa después de cumplir con los criterios de bajo riesgo de infección bacteriana grave. Entre otros estudios de cohortes retrospectivos sobre este tema, este estudio israelí en este volumen de The Journal tiene las ventajas de: 1) informes y seguimiento integrales, ya que los centros de atención eran un sistema de seguro de salud público exigido por el estado para aproximadamente la mitad de los la población; 2) gran inscripción de evaluaciones y gestión iniciales clínicas y de laboratorio basadas en protocolos; 3) captura de resultados amplios, incluido el resultado primario del estudio que es una medida validada de la calidad de la atención en el servicio de urgencias, es decir, la tasa de una nueva visita no programada al servicio de urgencias en un plazo de 5 días.
Los bebés inscritos se limitaron a aquellos que cumplían criterios de bajo riesgo de infección bacteriana grave, a los que se les realizaron cultivos de sangre y orina y fueron dados de alta. De los 1.646 lactantes incluidos, el 17,3% tuvo una nueva visita no programada (tiempo medio de 45 horas), de los cuales el 20,7% tenía una infección del tracto urinario y el 1,4% tenía bacteriemia. Ninguno tenía meningitis; El 60% de los bebés que regresaron fueron hospitalizados.
El valor principal de este estudio es que representa un estudio epidemiológico integral de la precisión/desempeño de un protocolo que concluye que ciertos bebés tienen un riesgo bajo de infección bacteriana grave y pueden ser atendidos en casa. La tasa de “falsos negativos”, es decir, aquellos que volvieron a visitar, fue del 17,3%. Una mayor extrapolación o generalización de estos hallazgos está limitada por dos factores: 1) No se capturó el motivo de la nueva visita o de la hospitalización posterior. 2) Los bebés incluidos en el estudio, es decir, aquellos dados de alta a casa después de las pruebas, representaron sólo una cuarta parte de los bebés febriles de 29 a 90 días de edad evaluados en los servicios de urgencias durante el período del estudio (Figura 1), y más de un tercio habían sido hospitalizados en el primer encuentro y otros a los que no se les habían realizado cultivos de sangre y orina antes del alta del servicio de urgencias.
Doxycycline for the Treatment of Lyme Disease in Young Children. The Pediatric Infectious Disease Journal. 42(12):e470-e472, December 2023.
La doxiciclina se considera el tratamiento de primera línea de la enfermedad de Lyme en adolescentes y adultos, pero preocupaciones en gran medida refutadas sobre la tinción permanente de los dientes impidieron su uso y evaluación en niños <8 años. Intentamos describir los efectos adversos a corto plazo y los fracasos del tratamiento entre niños pequeños que reciben doxiciclina oral para la enfermedad de Lyme.
Métodos: Completamos una evaluación doble de niños con enfermedad de Lyme tratados con doxiciclina. Realizamos una serie de casos retrospectiva de pacientes <8 años a quienes se les diagnosticó enfermedad de Lyme y se les trató con doxiciclina. Luego realizamos un estudio de encuesta de seguimiento telefónico de los padres de los pacientes para recopilar detalles adicionales sobre los resultados clínicos y las reacciones adversas a la doxiciclina. Se calcularon estadísticas descriptivas.
Resultados:
Se identificó un total de 32 pacientes a través de la serie de casos retrospectiva y 18 participaron en la encuesta de seguimiento. El diagnóstico clínico más común (22/32; 69%) fue eritema migratorio único. Siete (22%) tenían enfermedad de Lyme neurológica. Tres pacientes (9%) interrumpieron prematuramente el tratamiento con doxiciclina debido a efectos adversos. Durante el seguimiento telefónico, se informó que 2 niños tenían manchas dentales. No se identificó ningún paciente con fracaso del tratamiento durante la serie de casos retrospectiva. En el seguimiento telefónico, 3 pacientes tuvieron síntomas residuales después del tratamiento, aunque ninguno fue convincente del fracaso del tratamiento.
Conclusiones:
Nuestro estudio sugiere que la doxiciclina es generalmente bien tolerada y es un tratamiento eficaz para la enfermedad de Lyme en niños pequeños. Se necesitan estudios observacionales prospectivos con evaluación a largo plazo de las tinciones dentales y los resultados clínicos. Los antibióticos alternativos, principalmente amoxicilina, siguen siendo el tratamiento preferido para las manifestaciones no neurológicas de la enfermedad de Lyme en niños pequeños, pero es probable que la doxiciclina sea una alternativa segura y eficaz cuando sea necesaria.
External Validation of the UTICalc with and Without Race for Pediatric Urinary Tract Infection. J Pediatr. 2023 Dec;263:113681.
Objetivo Validar externamente UTICalc, una popular herramienta de apoyo a la toma de decisiones clínicas utilizada para determinar el riesgo de infecciones del tracto urinario (ITU) en niños febriles, y comparar su desempeño con y sin la inclusión de la raza y con diferentes umbrales de riesgo.
Métodos Realizamos un estudio retrospectivo de casos y controles de un solo centro de niños febriles (2-24 meses) en un departamento de emergencias. Los casos con ITU confirmada por cultivo se emparejaron 1:1 con los controles. Comparamos el rendimiento del modelo original que incluía la raza (versión 1.0) con un modelo revisado que no consideraba la raza (versión 3.0). Evaluamos el rendimiento del modelo en umbrales de riesgo entre el 2% y el 5%.
Resultados Incluimos 185 casos y 197 controles (mediana de edad 8,4 meses; IQR, 4,4-13,0 meses; 60,5% niñas). Cuando se utilizó UTICalc versión 1.0, el área del modelo bajo la curva característica del operador receptor (AUROC) fue del 73,4% (IC del 95%: 68,4%-78,5%), que fue similar al modelo de la versión 3.0 (73,8%; IC del 95%: 68,7%- 78,8%). Cuando se utilizó un umbral de riesgo del 2 %, el modelo de la versión 3.0 demostró una sensibilidad del 96,7 % y una especificidad del 25,0 %, con disminuciones en la sensibilidad y ganancias en la especificidad en umbrales de riesgo más altos. La versión 1.0 del UTICalc tuvo 12 falsos negativos, de los cuales 10 eran negros (83%); mientras que la versión 3.0 tuvo 6 falsos negativos, de los cuales 2 eran negros (33%).
Conclusiones Las versiones de UTICalc con y sin raza tuvieron un rendimiento similar entre sí con una ligera disminución con respecto a la muestra de derivación original. La eliminación de la raza no afectó negativamente la precisión de la UTICalc.
Intrauterine Syphilis is Lethal for the Fetus. J Pediatr. 2023 Dec;263:113795.
Lo viejo vuelve a ser nuevo... más bien, lo viejo se olvida pero no desaparece. De hecho, recientemente ha habido un resurgimiento notable de la sífilis relacionada con la epidemia de opioides y el intercambio de drogas por sexo. Las mujeres embarazadas infectadas escapan al reconocimiento de la infección, ya sea porque no son examinadas y tratadas de manera óptima durante el embarazo, o porque no buscan atención prenatal. El resultado es el resurgimiento simultáneo de sífilis congénita. En este volumen, Wozniak et al informan sobre un estudio de 18 años de pruebas de laboratorio, prospectivo, agresivo y de múltiples frentes realizado en una sola institución en madres e hijos, que confirmó 191 casos de sífilis congénita. Hubo 59 muertes, una sorprendente tasa de letalidad del 31%. De las muertes, el 90% fueron nacidos muertos (la mayoría en el tercer trimestre) y el 10% ocurrieron en el período neonatal. Este estudio fue realizado gracias a la pasión y el trabajo de los investigadores y la cooperación de neonatólogos y laboratoristas. No será replicado. La antigüedad de los datos de 1982 a 2002 es irrelevante porque hay un resurgimiento de la enfermedad de Treponema pallidum , pero nada más ha cambiado: la transmisión es sexual, ocurren infecciones repetidas, la infección del feto aumenta durante el embarazo al igual que la letalidad fetal (inusual en casos intrauterinos). infecciones), la letalidad para el feto es alta, los métodos de diagnóstico actuales son sensibles y específicos, el organismo sigue siendo extremadamente susceptible a la penicilina y el tratamiento apropiado de la madre trata al feto. Se recomiendan múltiples puntos de detección durante el embarazo. El tratamiento recomendado está "establecido" (es decir, no ha cambiado durante décadas) y tiene mucho éxito. La morbilidad y la mortalidad por sífilis congénita se pueden prevenir por completo. Necesitamos hacer llegar atención prenatal a todas las madres y especialmente a las más vulnerables, y los proveedores médicos deben seguir las recomendaciones de detección, tratamiento y seguimiento. Nuestro agradecimiento a Wozniak et al por comprobar la realidad de las terribles consecuencias si se pasa por alto alguna de estas marcas.
The Mortality of Congenital Syphilis. J Pediatr. 2023 Dec;263:113650. doi: 10.1016/j.jpeds.2023.113650
Documentar la tasa de letalidad (CFR) de sífilis congénita diagnosticada mediante herramientas moleculares y pruebas de infectividad en conejos (RIT) de muestras clínicas, además de la evaluación estándar, y compararla con la CFR utilizando los Centros para el Control y la Prevención de Enfermedades (CDC). Definición de caso de vigilancia.
Diseño del estudio Estudio de cohorte prospectivo, de un solo sitio, de todos los casos de sífilis entre madres y sus bebés desde 1984 hasta 2002. El diagnóstico de sífilis congénita se determinó mediante inmunotransferencia IgM, reacción en cadena de la polimerasa y RIT de muestras fetales o infantiles, además de pruebas clínicas y de laboratorio y criterios radiológicos. Los datos se revisaron retrospectivamente para determinar la mortalidad fetal y neonatal.
Resultados Durante el estudio de 18 años, hubo 191 casos de sífilis congénita confirmada por anomalías en la evaluación clínica, de laboratorio o radiográfica y/o inmunotransferencia de IgM en suero positiva, reacción en cadena de la polimerasa en sangre o RIT en sangre/líquido cefalorraquídeo. De los 191 casos, 59 fallecieron para una tasa de letalidad del 31%. De las 59 defunciones, 53 (90%) nacieron muertos y 6 (10%) fallecieron en el período neonatal. La mayoría (74%, 39/53) de los mortinatos ocurrieron en el tercer trimestre. La definición de casos de vigilancia de los CDC identificó correctamente a todos los bebés con sífilis congénita, pero la tasa de mortalidad infantil de los CDC fue del 10%, lo que subestimó la tasa de mortalidad infantil en más de un 300%.
Conclusiones Nuestros hallazgos corroboran la alta sensibilidad de la definición de vigilancia de los CDC para la sífilis congénita, pero resaltan su mala estimación de la mortalidad asociada. La tasa de letalidad entre la progenie infectada de mujeres embarazadas con sífilis fue del 31%, debido principalmente a la muerte en el tercer trimestre y, como tal, resalta la necesidad de detectar y tratar adecuadamente la sífilis durante el embarazo.
Clinical Features and Follow-up of Referred Children and Young People With Long COVID. The Pediatric Infectious Disease Journal. 42(12):1093-1099, December 2023.
Los datos a nivel de paciente sobre las características clínicas y los resultados de los niños y jóvenes remitidos por una posible enfermedad prolongada por coronavirus (COVID) pueden guiar a los médicos sobre qué esperar al tratar a los pacientes y asesorar a las familias.
Métodos: En octubre de 2020 se estableció una clínica de COVID posagudo para personas <21 años. Se estandarizó el ingreso y se adaptó el manejo a los síntomas que se presentaban. Los datos se extrajeron de las historias clínicas de todos los pacientes evaluados hasta diciembre de 2021, y la cohorte del estudio estuvo compuesta por pacientes que tenían antecedentes de infección confirmada por coronavirus 2 del síndrome respiratorio agudo severo, tenían ≥1 síntoma que persistía durante ≥12 semanas y no tenían un diagnóstico preexistente que explicara los síntomas. A principios de 2022 se realizó una entrevista de seguimiento estructurada.
Resultados: Se remitieron un total de 104 pacientes, 81 de los cuales cumplieron los criterios de inclusión. La mediana de edad fue de 14 años (rango intercuartil, 13 a 16) y la mayoría eran mujeres, blancas/caucásicas y tenían seguro médico comercial. Los pacientes informaron previamente de buena salud, pero más de la mitad informaron de una discapacidad de moderada a grave en su primera visita. Se identificaron dos grupos de síntomas de presentación: fatiga con síntomas múltiples y fatiga y dolor de cabeza con síntomas cardiopulmonares. Las pruebas de rutina exhaustivas no confirmaron diagnósticos alternativos. Condiciones incidentales: más comúnmente ansiedad, depresión y/o trastorno de pánico; migrañas; y disfunción autonómica, se diagnosticaron por motivos clínicos. Las entrevistas telefónicas (N = 55) revelaron que el 78% de los pacientes mejoraron en aproximadamente 6 meses.
Conclusiones: Dentro de los límites de una cohorte observacional de un solo centro, basada en derivaciones, este estudio brinda tranquilidad a los pacientes y a los padres en el sentido de que la mayoría de los casos de COVID prolongado fueron autolimitados. Las evaluaciones exhaustivas pueden ser más útiles para descartar diagnósticos alternativos que para confirmar alteraciones fisiológicas específicas.
Commentary: Post-COVID Condition in Children and Young People: Where Are We Now?. The Pediatric Infectious Disease Journal. 42(12):1100-1101, December 2023.
Pooling Saliva Sample as an Effective Strategy for the Systematic CMV Screening of Newborns—A Multicentric Prospective Study. The Pediatric Infectious Disease Journal. 42(12):1117-1120, December 2023.
El citomegalovirus es la causa más común de infecciones congénitas en todo el mundo. El cribado de todos los recién nacidos en las dos primeras semanas de vida es la única manera de detectar todos los casos de infección congénita, permitiendo el seguimiento de los niños con infección asintomática al nacer y la intervención temprana.
Apuntar: En este estudio multicéntrico, nuestro objetivo fue evaluar la viabilidad de utilizar una estrategia de pool de saliva para el cribado masivo en 7 hospitales portugueses y estimar la prevalencia actual de esta infección congénita en estos hospitales.
Métodos: Se examinó a un total de 7033 recién nacidos entre junio de 2020 y junio de 2022, y se analizaron 704 grupos de 10 muestras de saliva mediante reacción en cadena de la polimerasa (PCR).
Resultados: De los 704 pools analizados, 685 fueron negativos y 19 tuvieron resultados de PCR positivos para citomegalovirus. Después de las pruebas de PCR individuales, 26 recién nacidos dieron resultados positivos en saliva, de los cuales 15 fueron confirmados mediante análisis de orina. Por lo tanto, la prevalencia de infección congénita en este estudio fue del 0,21% (intervalo de confianza del 95%: 0,12%-0,35%).
Conclusiones: En este estudio, la estrategia de agrupación demostró ser eficaz para el cribado sistemático de recién nacidos, aunque esta baja prevalencia plantea dudas sobre la rentabilidad de implementar el cribado universal. Sin embargo, esta prevalencia probablemente sea resultado de las medidas de control tomadas durante la pandemia; por lo tanto, se espera que las tasas vuelvan a los valores prepandemia, pero sólo un nuevo estudio después de la pandemia podrá confirmarlo.
Prevention, Diagnosis and Management of Pneumocystis jirovecii Infection in Children With Cancer or Receiving Hematopoietic Cell Therapy. The Pediatric Infectious Disease Journal. 42(12):e479-e482, December 2023.
La neumonía por Pneumocystis jirovecii (PJP) es una infección fúngica potencialmente mortal que afecta a pacientes inmunocomprometidos, especialmente aquellos con deficiencia o disfunción de células T. La quimioprofilaxis es casi 100% efectiva y es fundamental porque la exposición parece ubicua y el tratamiento es un desafío.
Epidemiología y fisiopatología Pneumocystis jirovecii (anteriormente Pneumocystis carinii) es un hongo con formas quísticas y tróficas. Cada forma tiene un ciclo de replicación distinto y un papel en la infección. La forma quística, caracterizada por una pared celular gruesa que contiene β-1,3-glucano, es la etapa infecciosa, y la forma trófica se adhiere a los neumocitos tipo I, lo que provoca neumonitis grave en huéspedes inmunocomprometidos. 1
El impacto previamente devastador de la PJP en niños con cáncer ha mejorado significativamente después de la profilaxis de rutina. Antes de esto, la PJP era una causa frecuente de muerte en niños con leucemia. 2 La exposición al organismo es muy común; El 85% de los niños sanos de 2 años tienen anticuerpos contra Pneumocystis, por lo que evitar la exposición parece inviable. 1
Los factores de riesgo más importantes para la PJP son la deficiencia o disfunción de las células T, pero a diferencia del VIH, no existe un límite de riesgo para el recuento de linfocitos o CD4 en pacientes con cáncer. La mediana de los recuentos de CD4 y linfocitos fue de 250 y 515/mm 3 , respectivamente, en 1 cohorte de niños con PJP relacionada con una neoplasia maligna. 3 Los corticosteroides (especialmente >2 mg/kg o >20 mg/día durante >14 días) son un factor de riesgo específico. Los agentes que reducen las células B también aumentan el riesgo, posiblemente al inhibir la presentación de antígenos. 1–3 Otros factores de riesgo incluyen irradiación craneoespinal o torácica, acondicionamiento mieloablativo para el trasplante de células hematopoyéticas (HCT), enfermedad de injerto contra huésped (EICH) de alto grado y terapia específica de células T (p. ej., alemtuzumab). 1–4 Sin embargo, todos los pacientes que reciben terapia mielosupresora tienen algún riesgo. 4
The Challenge of Extensively Drug-resistant Gram-negative Pathogens in Children: Newer Antibiotics and When to Use Them for Empiric and Definitive Therapy. The Pediatric Infectious Disease Journal. 42(12):e483-e487, December 2023.
La resistencia a los antimicrobianos es una amenaza creciente para la salud pública en todo el mundo para recién nacidos, lactantes y niños. 1 La carga de infecciones resistentes a los antibióticos en recién nacidos y niños es sustancial. 2 Muchos países desarrollados cuentan con sólidos programas de vigilancia antimicrobiana de salud pública basados en hospitales y clínicas, además de datos epidemiológicos informados por investigadores académicos y de la industria que permiten al médico evaluar patrones de resistencia locales para informar la terapia empírica para sospecha de ). Infecciones por bacilos gramnegativos (GNR). Los cultivos son fundamentales para informar la terapia definitiva 48 a 72 horas después del tratamiento inicial, especialmente para patógenos resistentes a múltiples fármacos, como se revisó recientemente. 3 , 4 Los patógenos extremadamente resistentes a los medicamentos pueden requerir antibióticos en investigación para su tratamiento, potencialmente disponibles para los médicos a través de una vía de “paciente designado” de la EMA a través de los fabricantes o mediante programas de uso compasivo específicos para los reguladores gubernamentales de cada país. Es posible que sea necesario consultar a los comités de ética locales, basándose en las directrices locales, y es posible que se requiera el consentimiento de los padres/niños.
La Organización Mundial de la Salud ha publicado una lista prioritaria de los patógenos más resistentes a los antibióticos, incluidos Acinetobacter baumannii , Pseudomonas aeruginosa , Enterobacterales y Staphylococcus aureus . 5 Además, se ha documentado una profunda resistencia en otros GNR no fermentadores, incluidos Stenotrophomonas maltophilia y el complejo Burkholderia cepacia . Es probable que la resistencia a los antibacterianos, particularmente en patógenos gramnegativos, continúe aumentando a medida que aumenta el uso de antibióticos de amplio espectro, tanto más antiguos como más nuevos. Eventualmente se producirá resistencia a cualquier antibiótico, incluso a aquellos que se usan apropiadamente.
La terapia empírica debe reflejar los patrones de susceptibilidad a los patógenos locales. En general, se reconoce que los médicos pueden aceptar una tasa de resistencia de ~10% para el tratamiento empírico de niños hospitalizados con infecciones graves, prestando especial atención a la respuesta clínica y a los resultados de los cultivos para evaluar la necesidad de ampliar el espectro antimicrobiano del tratamiento. Para infecciones menos invasivas, como la cistitis, el médico puede estar dispuesto a aceptar una tasa más alta de resistencia local para poder usar antibióticos más estándar y de menor espectro mientras se puede observar la respuesta del niño al tratamiento. Se puede utilizar un agente más activo para la terapia empírica basada en un mayor riesgo de infección XDR (hospitalizaciones recientes/exposición reciente a antibióticos, colonización por patógenos XDR, infecciones previas por bacterias XDR). El criterio del médico es esencial para cada niño tratado. Para aquellos niños que experimentan infecciones más graves y potencialmente mortales, puede justificarse el uso de un agente de amplio espectro para lograr >95% de actividad contra aislados locales durante las primeras 48 a 72 horas de tratamiento. Luego, el médico puede reevaluar la respuesta al tratamiento y decidir qué antibiótico, si corresponde, debe usarse para completar el ciclo de tratamiento.
En las infecciones documentadas microbiológicamente, a menudo se dispone de información importante sobre el patógeno en un plazo de 24 horas (p. ej., fermentador de glucosa versus no fermentador) para guiar el tratamiento. En un plazo de 48 a 72 horas, tanto los datos de identificación como los de susceptibilidad estarán disponibles, lo que permitirá al médico seleccionar el agente más apropiado para la terapia definitiva. Generalmente se prefieren los antibióticos betalactámicos, dadas las características farmacocinéticas/farmacodinámicas, la eficacia clínica y microbiológica y la seguridad. La Tabla 1 proporciona una lista de nuevos antibióticos betalactámicos/inhibidores de betalactamasas con información sobre la estabilidad de las betalactamasas más comunes, uno de los mecanismos de resistencia más comunes en patógenos gramnegativos.
CONCLUSIONES
El tratamiento de las infecciones bacterianas MDR y XDR requiere un enfoque multidisciplinario que incluya especialistas en enfermedades infecciosas pediátricas, microbiólogos, farmacéuticos y otros subespecialistas médicos y quirúrgicos según el sitio de la infección. Los principios de administración de antibióticos, incluidas las dosis apropiadas de antibióticos y la duración del tratamiento para infecciones bacterianas reales, siempre deben abordarse en las decisiones de tratamiento. Ahora existen muchas opciones nuevas para abordar el desafío del aumento de la resistencia a los antibióticos; La cartera de nuevos agentes es prometedora. Los médicos que atienden a niños con infecciones multirresistentes pueden evaluar la susceptibilidad de los patógenos a los antibióticos en investigación más nuevos y, con las aprobaciones específicas de cada país, pueden adquirir antibióticos en investigación para el tratamiento. Los patrones de resistencia local pueden informar una terapia empírica efectiva, pero los resultados de los cultivos permitirán la selección específica de antibióticos para el niño.
Respiratory Syncytial Virus in Outpatient Children with Bronchiolitis: Continuous Virus Circulation During the Nonepidemic Period. The Pediatric Infectious Disease Journal. 42(12):e488-e490, December 2023
Nuestro objetivo era estimar la tasa de positividad del virus respiratorio sincitial entre los niños ambulatorios con bronquiolitis según el periodo epidémico de bronquiolitis definido por el Instituto Francés de Salud Pública. La tasa de positividad fue del 28,9% durante el periodo no epidémico y del 50,6% durante el periodo epidémico, lo que sugiere una circulación continua del virus entre los picos anuales de bronquiolitis.
La infección por el virus respiratorio sincitial (VRS) es una de las principales causas de muerte en los países de renta baja y de hospitalización en los países de renta alta.1 El VRS también se asocia a una elevada carga ambulatoria.2 Debido a la falta de terapias curativas o preventivas disponibles en la población general, la reducción de esta carga sigue siendo un reto mundial.1
La bronquiolitis es el síndrome clínico más característico, constituye la mejor aproximación a las epidemias de VRS,3 y es la principal causa de hospitalizaciones en niños pequeños.4
Varios países disponen de una red nacional de vigilancia del VRS.5,6 Sin embargo, la mayoría de los casos de VRS se detectan en los hospitales en pacientes con bronquiolitis y/o infección respiratoria aguda. Los datos de vigilancia en atención primaria son escasos,5 a pesar de la importante carga de VRS detectada en el ámbito ambulatorio.2
Antes de la pandemia de COVID-19, las epidemias de bronquiolitis se producían anualmente en la estación invernal, por lo que las redes de vigilancia se centraban en este periodo.5 Este calendario permitía a los sistemas sanitarios prepararse para la epidemia anual de bronquiolitis. En febrero/marzo de 2020, se aplicaron a nivel mundial intervenciones no farmacológicas sin precedentes para reducir la propagación del COVID-19. Estas medidas tuvieron un impacto sorprendente e inmediato en las enfermedades víricas y no víricas, lo que provocó cambios epidemiológicos importantes en las epidemias de bronquiolitis.
En este contexto, en febrero de 2021 iniciamos un estudio sobre las enfermedades por VRS en niños ambulatorios en el que se utilizaron pruebas rápidas de detección de antígenos para el VRS, los virus de la gripe (A y B) y el SARS-CoV-2.7 Debido a la inusual duración y estacionalidad de la epidemia de bronquiolitis y al interés por detectar los otros 3 virus, el estudio continuó incluso después de que finalizara el periodo epidémico anual.
Esta estrategia nos permitió estimar la tasa de positividad del VRS entre los niños ambulatorios con bronquiolitis durante los periodos epidémicos y fuera de ellos, que comunicamos aquí.
Aceptación y desigualdades socioeconómicas en la vacunación frente a meningococo B en la Comunidad de Madrid en el periodo anterior a su inclusión en el calendario. An Pediatr (Barc). 2023;99:393-402
La principal medida de prevención frente a la enfermedad meningocócica invasiva es la vacunación. El objetivo de este estudio es evaluar la aceptabilidad y las desigualdades socioeconómicas en el acceso a la vacuna frente a meningococo B (MenB) en la Comunidad de Madrid en el periodo previo a la introducción de la misma en el calendario.
Materiales y métodos Se realizó un estudio observacional descriptivo en la cohorte de niños/as nacidos entre 2016 y 2019, de tipo ecológico, empleando registros poblacionales electrónicos. Se describieron las coberturas de vacunación, se analizaron los factores asociados al estado vacunal, se describieron las distribuciones espaciales de cobertura de vacunación y de índice de privación (IP) y se analizó la asociación entre ambas mediante regresión espacial.
Resultados Se observó una tendencia creciente de las coberturas de primovacunación, pasando de un 44% en la cohorte de nacidos en el año 2016 a un 68% en la cohorte de 2019. Se encontró asociación estadísticamente significativa entre el estado vacunal y el IP (OR de primovacunación en zonas con IP5 respecto a zonas con IP1: 0,38; IC 95%: 0,39-0,50; p<0,001). El análisis espacial mostró correlación inversa entre el IP y la cobertura de vacunación.
Conclusiones El ascenso de las coberturas de esta vacuna muestra aceptación por parte de la población. La relación entre nivel socioeconómico y cobertura de vacunación confirma la existencia de una desigualdad en salud, y subraya la importancia de su inclusión en el calendario.
Enterovirus Central Nervous System Infection in Infancy, the Value of Routine Testing. The Pediatric Infectious Disease Journal. 42(12):1031-1034, December 2023
Métodos: Análisis de cohorte retrospectivo de bebés con infección del sistema nervioso central (SNC) por EV que acudieron a un centro terciario entre enero de 2017 y diciembre de 2022. Registramos los datos demográficos de los pacientes, los síntomas informados por los padres en el momento de la presentación y las pruebas de sangre y líquido cefalorraquídeo (LCR) en el momento de la presentación.
Resultados: En el estudio final se incluyeron setenta y ocho pacientes. El cuarenta y uno por ciento de los bebés con una infección del SNC por EV tenían un recuento normal de glóbulos blancos en el LCR. La presentación clínica fue similar en lactantes con y sin pleocitosis del LCR. La proteína C reactiva mediana fue mayor en los casos de infección del SNC por EV sin pleocitosis.
Conclusión: La infección del SNC por EV comúnmente se presenta sin pleocitosis del LCR. Se debe considerar la realización de pruebas de EV en lactantes febriles sin fuente, independientemente de los parámetros del LCR.
¿Estamos en camino de alcanzar los objetivos de ONUSIDA para 2030 para las personas con VIH en España? Enferm Infecc Microbiol Clin. 2023;41:587-8
Alcanzar los objetivos de ONUSIDA para 2030 en personas que viven con VIH: un modelo de simulación para apoyar la priorización de intervenciones de atención médica. Enferm Infecc Microbiol Clin. 2023;41:589-95.
Objetivo Simulamos el impacto de la implementación de diferentes intervenciones sanitarias para mejorar la atención continua de las personas diagnosticadas, en tratamiento y con supresión vírica del VIH en España para el período 2020-2030.
Métodos El modelo se llevó a cabo en 4 fases con la participación de un panel de expertos multidisciplinario: (1) revisión de la literatura médica publicada; (2) selección/definición de las intervenciones y su eficacia; (3) reunión de consenso, y (4) desarrollo de un modelo de toma de decisiones analítico para proyectar el impacto de la implementación/refuerzo de estas intervenciones para mejorar la atención continua de las personas con VIH, correspondiente al período 2017-2019 (87% diagnosticados, 97% en tratamiento y 90% con supresión vírica), a través de la creación de diferentes escenarios para el período 2020-2030. Se seleccionaron un total de 19 intervenciones sobre la base de ampliar la oferta de pruebas rápidas de VIH, y la implementación de programas de formación/entre pares, alertas electrónicas, atención multidisciplinaria y mHealth, entre otras. La efectividad de las intervenciones se definió a partir del porcentaje de incremento en el diagnóstico, tratamiento y supresión vírica tras la implementación, dirigida a toda la población y a grupos específicos de alto riesgo (hombres que mantienen relaciones sexuales con otros hombres, migrantes, trabajadoras sexuales, personas transgénero y personas que consumen drogas inyectables).
Resultados La implementación de 8 intervenciones para el diagnóstico, 3 para el tratamiento y 8 para la supresión vírica dirigidas a las poblaciones objetivo durante el período 2020-2030 debería mejorar la atención continua recibida en aproximadamente un 100% de personas diagnosticadas (con un remanente de casos residuales indetectables), un 98% de personas tratadas y un 96% de personas con supresión vírica.
Conclusiones La planificación, la priorización e implementación de una selección de intervenciones basadas en la atención continua del VIH actual podría permitir alcanzar los objetivos 95-95-95 de ONUSIDA en España para 2030.
Cranberries for preventing urinary tract infections. Cochrane Database of Systematic Reviews 2023, Issue 11. Art. No.: CD001321.DOI: 10.1002/14651858.CD001321.pub7
¿Cual es el problema? Los arándanos (en forma de jugo, tabletas o cápsulas) se han utilizado durante muchos años para prevenir infecciones del tracto urinario (ITU). Los arándanos contienen proantocianidinas (PAC), sustancias que pueden evitar que las bacterias se adhieran a las paredes de la vejiga. Esto puede ayudar a prevenir infecciones y reducir la necesidad de que los trabajadores dediquen tiempo a las citas médicas. Sin embargo, actualmente no existe un régimen establecido sobre la dosis de PAC a utilizar ni una regulación formal por parte de las autoridades sanitarias sobre los productos de arándano. En particular, es posible que la dosis sugerida no esté incluida en el paquete.
¿Qué hicimos? Analizamos los resultados de ensayos controlados aleatorios (ECA), que compararon la aparición de infecciones urinarias en personas que tomaban un producto de arándano con aquellas que tomaban un placebo o ningún tratamiento. También analizamos los resultados de ECA que compararon un producto de arándano con otros tratamientos como antibióticos o probióticos.
¿Qué encontramos? Se encontraron 50 ECA con 8857 personas. Cuarenta y cinco ECA compararon el arándano con un placebo o ningún tratamiento. La ingesta de arándanos en forma de jugo, tabletas o cápsulas redujo la cantidad de infecciones urinarias en mujeres con infecciones urinarias recurrentes, en niños con infecciones urinarias y en personas susceptibles a las infecciones urinarias después de una intervención como la radioterapia de la vejiga. Sin embargo, las ITU no parecieron reducirse en hombres y mujeres ancianos institucionalizados, en adultos con disfunción neuromuscular de la vejiga y vaciado incompleto de la vejiga, ni en mujeres embarazadas. Pocas personas informaron efectos secundarios y el más común fue el dolor abdominal de barriga. No encontramos suficiente información para determinar si los productos de arándano son más o menos efectivos en comparación con los antibióticos o probióticos para prevenir más infecciones urinarias.
Conclusiones Los productos de arándano pueden ayudar a prevenir las ITU que causan síntomas en mujeres con ITU frecuentes, en niños con ITU y en personas que se han sometido a una intervención que involucra la vejiga. Sin embargo, se requiere una evaluación adicional en ECA bien diseñados y registrados prospectivamente para aclarar mejor quiénes con infecciones urinarias se beneficiarían de los productos de arándano.
Conclusiones de los autores:
Tras una búsqueda exhaustiva, no se encontraron ECA que evaluaran la efectividad del jugo de arándano rojo para el tratamiento de las IU. Por lo tanto, en la actualidad no hay evidencia de buena calidad que indique que es efectivo para el tratamiento de las IU. Se necesitan estudios bien diseñados, doble ciego y de grupos paralelos que comparen el jugo de arándano rojo y otros productos de arándano rojo versus placebo para evaluar la efectividad del jugo de este arándano en el tratamiento de las IU. Los resultados deben incluir una reducción de los síntomas, la esterilización de la orina, los efectos secundarios y el cumplimiento con el tratamiento. También se deben evaluar la posología (cantidad y concentración) y la duración del tratamiento. Los consumidores y los médicos acogerán con agrado la evidencia de estos estudios.
Faringoamigdalitis y estreptococo, ¿enemigo o colonizador? . Rev Pediatr Aten Primaria. 2023;25:e105-e111.
Introducción: la principal etiología de la faringoamigdalitis aguda (FAA) es vírica, y entre la bacteriana, Streptococcus pyogenes constituye un colonizador no despreciable de la población pediátrica sana. El objetivo del estudio es conocer el modo de utilización del test de diagnóstico rápido estreptocócico (TDR) en los servicios de urgencias pediátricas para poder optimizar su uso, reducir el sobrediagnóstico de las FAA estreptocócicas (FAAE) y la prescripción de antibióticos.
Material y métodos: se recoge la información retrospectiva del número de TDR realizados a los pacientes atendidos en el servicio de urgencias pediátricas de un hospital terciario, desde enero de 2022 a enero de 2023 (ambos inclusive). También se ha recogido información acerca de a cuántos se les había practicado más de un TDR y el tiempo transcurrido.
Resultados: durante los 13 meses estudiados se realizaron un total de 1610 TDR (43% en <5 años). Se realizó más de un TDR a 89 pacientes (53% en <5 años) y el 40% de estos se llevaron a cabo en los primeros 40 días.
Discusión: las pruebas microbiológicas para detectar Streptococcus pyogenes no son capaces de diferenciar entre infección activa y estado de portador sano. Según los resultados de nuestro estudio parece existir un uso inadecuado de los TDR; la mayoría de las pruebas se realizan en <5 años, donde la etiología estreptocócica es menos frecuente y el estado de portador sano predominante. Esto conlleva un sobrediagnóstico de la FAAE, sobretratamiento antibiótico, aparición de efectos adversos y resistencias bacterianas.
Los colirios antibióticos acortan la duración de las conjuntivitis infecciosas en niños . Rev Pediatr Aten Primaria. 2023;25:429-33.
Conclusiones de los autores del estudio: el tratamiento de la conjuntivitis infecciosa aguda en niños con antibióticos tópicos se asoció con una duración significativamente menor de la sintomatología conjuntival.
Comentario de los revisores: el uso de antibiótico tópico, aunque de forma modesta, beneficia al paciente, acortando la curación clínica en las conjuntivitis agudas. No obstante, dado el curso autolimitado de esta patología y la falta de estudios de coste-efectividad en este ámbito, no parece justificada su indicación generalizada desde Atención Primaria. Se necesitarían realizar dichos estudios para evaluar el impacto global en la sociedad del tratamiento en estos pacientes.
Este artículo se publica simultáneamente con la revista electrónica Evidencias en Pediatría (www.evidenciasenpediatria.es).
Referencia bibliográfica original: Effect of topical antibiotics on duration of acute infective conjunctivitis in children: A randomized clinical trial and a systematic review and meta-analysis. JAMA Netw Open. 2022;5:e2234459
Bibliografía noviembre 2023.
Top ten
En las últimas dos décadas las ITS constituyen un importante problema de Salud Pública mundial por su alta prevalencia, propagación creciente y su impacto sobre la salud. Los adolescentes y jóvenes son más vulnerables a padecer y transmitir ITS por predisposición a la iniciación sexual precoz, a las relaciones casuales, su estilo de vida e inadecuada percepción de riesgos y falta de prevención en las conductas sexuales.
En nuestro país y en el mundo occidental, la infección por C. Trachomatis es la ITS bacteriana más frecuente en mujeres y continúa en ascenso en ambos sexos. Las infecciones por gonococo y sífilis han aumentado principalmente en varones y las ocasionadas por VPH y VHS en forma considerable en ambos sexos1,2,3.
La educación sexual integral y la prevención son las herramientas fundamentales para evitar su transmisión, modificar prácticas de riesgo, asumir hábitos saludables, utilizar métodos anticonceptivos barrera y recomendar estrategias de prevención y vacunas disponibles4.
Monitoring of antimicrobial consumption in paediatrics. Enferm Infecc Microbiol Clin. 2023;41:527-8
Consumo de antibióticos en pediatría de atención primaria antes y durante la pandemia de COVID-19. Enferm Infecc Microbiol Clin. 2023;41:529-34
En España existe un alto consumo de antibióticos, especialmente en los primeros años de vida. Un uso excesivo de antimicrobianos contribuye a la aparición de resistencias. El objetivo de este estudio es analizar la evolución del consumo de antibióticos en población pediátrica entre 2014 y 2021 en la atención primaria del Principado de Asturias, y estudiar el impacto de la pandemia por COVID-19 sobre el mismo.
Métodos Estudio observacional y retrospectivo que recoge las prescripciones de antibacterianos para uso sistémico dispensadas a partir de recetas oficiales emitidas para pacientes menores de 14 años en atención primaria. Se mide el consumo en dosis diarias definidas (DDD) por 1.000 habitantes y día (DHD).
Resultados La tasa de consumo de antibióticos descendió desde 13,9DHD en 2014 a 4,0 en 2021 (β=−1,42; p=0,002) con un punto de inflexión en el año 2019. Entre 2019 y 2020 el descenso fue del 47,1%. El consumo se mantuvo en niveles muy bajos entre abril de 2020 y septiembre de 2021, con un repunte contenido desde octubre de 2021. La prevalencia de uso de antibióticos cayó desde el 39,9% en 2014 al 17,5% en 2021 (β=−3,64; p=0,006). Disminuyó el consumo relativo de amoxicilina-clavulánico y aumentó el de amoxicilina y cefalosporinas de tercera generación.
Conclusión En Asturias, el consumo pediátrico de antibióticos en atención primaria se desplomó a partir de 2020, coincidiendo con la COVID-19. La monitorización de estos indicadores permitirá comprobar en qué medida se mantienen los cambios en el tiempo.
Moraxella Catarrhalis Infrequently Cultured from Middle Ear Fluid of Children with Acute Otitis Media. The Pediatric Infectious Disease Journal. 42(11):e416-e417, November 2023.
Comparamos la distribución de organismos en la nasofaringe y el líquido del oído medio en 164 episodios de otitis media aguda en niños de 6 a 35 meses de edad. A diferencia de Streptococcus pneumoniae y Haemophilus influenzae , Moraxella catarrhalis se aísla del oído medio en sólo el 11% de los episodios con colonización nasofaríngea por este organismo.
Durante una infección viral de las vías respiratorias superiores, la obstrucción de la trompa de Eustaquio provoca una acumulación de presión negativa en el oído medio con la consiguiente succión de bacterias de la nasofaringe. En consecuencia, uno esperaría que los patógenos que colonizan la nasofaringe tuvieran las mismas posibilidades de ingresar al oído medio. Si la distribución de los patógenos que causan la infección del oído medio difiere de la distribución de los patógenos en la nasofaringe, se debe concluir que los organismos difieren en su capacidad para migrar al oído medio o, una vez en el oído medio, difieren en su capacidad para causar infecciones agudas. otitis media (OMA).
En este informe, comparamos la distribución de patógenos que frecuentemente colonizan la nasofaringe, 1 es decir, Moraxella catarrhalis ( Mcat ), Streptococcus pneumoniae ( Spn ) y Haemophilus influenzae no tipificable (NT Hi ), con su distribución en el líquido del oído medio (MEF). en el momento del diagnóstico de OMA en niños sintomáticos que presentan otorrea purulenta.
MÉTODOS Utilizamos datos de un ensayo controlado aleatorio descrito anteriormente realizado entre 2015 y 2020 en el que inscribimos a 250 niños de 6 a 35 meses de edad con OMA recurrente, y los seguimos durante 2 años. 2 Todos los niños incluidos habían sido vacunados con al menos 2 dosis de la vacuna neumocócica de 13-valente. Aquí incluimos todos los episodios en los que los niños presentaron otorrea purulenta y al menos 1 síntoma de OMA (llanto, irritabilidad, dificultad para dormir o fiebre). Se excluyeron los episodios durante los cuales el niño estaba recibiendo antibióticos orales u óticos. Obtuvimos muestras nasofaríngeas (NP) y muestras de otorrea para cultivo bacteriano utilizando hisopos flocados en el momento del diagnóstico de OMA. Cada hisopo se transportó al laboratorio clínico del hospital en medio de transporte Amies y se procesó utilizando 2 técnicas microbiológicas estándar descritas anteriormente utilizando agares de sangre de oveja, chocolate y tripticasa de soja.
Para cada organismo recuperado de la nasofaringe (solo o en combinación con otros organismos), examinamos si también se recuperó del oído medio.
RESULTADOS De los 250 niños inscritos, 79 contribuyeron con un total de 164 episodios con muestras pareadas de NP y MEF ( Tabla 1 ). La edad media de inscripción fue de 13,1 meses. Mcat estuvo presente en nasofaringe en el 59% (97/164) de los episodios, Spn en el 51% (84/164) y NT Hi en el 67% (110/164). Entre los 97 episodios en los que Mcat estuvo presente en la nasofaringe, en 11 (11%) Mcat se recuperó del oído medio. Las cifras correspondientes para la recuperación de Spn y NT Hi fueron del 33% (28/84) y del 41% (45/110), respectivamente. Mcat solo en el MEF se observó en 2 episodios.
.Measles Complications in Pediatric Patients in Poland. The Pediatric Infectious Disease Journal. 42(11):e430-e431, November 2023.
Leemos con gran interés el artículo de Hester et al. 1 sobre las complicaciones del sarampión en niños en los Estados Unidos. En ese estudio, los autores observaron que la complicación más común del sarampión entre los niños hospitalizados, además de la mala alimentación, era la otitis media (42%). 1 Ben-Chetrit et al. 2 también reportaron que la otitis media fue la segunda complicación más común después de la neumonía en niños menores de 5 años (15,1% del total de complicaciones). En niños menores de 10 años, según Ilyas et al. 3 la otitis media ocurre en el 3,8% de los casos de sarampión, y un 8,3% adicional presenta otitis media junto con neumonía. En un estudio de Lo Vecchio et. Alabama. 4 (249 niños hospitalizados por sarampión), de ellos ocurrieron complicaciones en 207 (83,1%), siendo la más común la neumonía (23,3%). Atti et al. 5 mostraron que de 454 niños hospitalizados con sarampión, sólo el 46,7% no tuvo complicaciones. Los resultados presentados son un recordatorio de que los profesionales de la salud deben ser conscientes de que el sarampión es una enfermedad siempre presente y sus complicaciones pueden ser muy peligrosas para la salud y la vida de los pacientes no vacunados. En un estudio observacional retrospectivo en nuestra propia institución, incluimos a 84 pacientes que fueron hospitalizados por sarampión en el Departamento de Enfermedades Infecciosas Infantiles (Varsovia, Polonia), desde enero de 2017 hasta diciembre de 2019. La mediana de edad fue de 1 año y 11,5 meses. El 79,76% de los pacientes no tenía antecedentes de vacunación contra el sarampión. Sin datos de vacunación disponibles para el 14,29% de los pacientes. En nuestra cohorte, el sarampión no complicado ocurrió solo en el 32,14% de los pacientes, siendo la neumonía la complicación más común en el 46,43%. La otitis media se observó en el 22,62% de los niños, de los cuales el 8,33% ocurrió simultáneamente con neumonía. La mediana de edad de los niños con otitis media fue significativamente menor que la de los niños sin esta complicación (12 meses frente a 33 meses, P = 0,0039 ). Otras complicaciones frecuentes fueron diarrea (11,90%) y hepatitis (9,52%). El sarampión sigue siendo una importante amenaza para la salud de los niños no vacunados.
TOXOPLASMOSIS: estudio epidemiológico de hospitalización en España (2000-2021) Boletín Epidemiológico Semanal. 2023;31(3):166-175 o revista.isciii.es/index.php/bes/article/view/1312. doi: 10.4321/s2173-92772023000300002
Introducción: La toxoplasmosis es una zoonosis de distribución mundial causada por Toxoplasma gondii. El ser humano actúa como huésped intermediario dentro de un ciclo multiespecie en el que los hospedadores definitivos son los félidos. La importancia de la infección humana se centra, principalmente, en personas inmunocomprometidas y en los casos congénitos (mujeres gestantes que han transmitido la enfermedad al feto). El objetivo fue describir la epidemiología de la hospitalización con diagnóstico toxoplasmosis en España durante el período 2000-2021.
Método: Se plantea un análisis descriptivo de las hospitalizaciones en España con diagnóstico de toxoplasmosis entre los años 2000-2021, a partir de datos del Registro de Atención Sanitaria Especializada. Las variables analizadas fueron: sexo, edad y Comunidades y Ciudades Autónomas (CCAA).
Resultados: durante el período 2000-2021 se produjeron 8.102 altas hospitalarias con diagnóstico toxoplasmosis, (tasa de hospitalización acumulada por 100.000 hab. TH=0,81). Esta TH ha ido disminuyendo a lo largo del período, pasando de 1,55 en 2000 hasta 0,48 en 2021. El número de ingresos fue mayor en hombres y en éstos, se ha ido produciendo un descenso más acusado. El grupo de edad con la mayor TH acumulada fue el de 35-39 años (TH=1,96). Las CCAA con mayores TH totales fueron, Ceuta, Melilla, Islas Baleares y Cataluña.
Conclusiones: Las TH por toxoplasmosis han descendido progresivamente a lo largo del período 2000-2021, tanto a nivel nacional como por CCAA, siendo más marcado en Ceuta, Melilla, Aragón y Cataluña.
Este descenso es más acusado en hombres y se debe, sobre todo, a la disminución de la TH en el grupo de edad de 35-39 años, que es el que mayor TH presenta en el período analizado.
La toxoplasmosis es una enfermedad de gran importancia en personas inmunodeprimidas y durante el embarazo. Para evitar la infección, son imprescindibles pautas de seguridad alimentaria, la adopción de medidas profilácticas y el seguimiento de las mujeres durante la gestación. Existen pocos análisis epidemiológicos de esta enfermedad en España. Los registros de altas hospitalarias ofrecen información de interés y se cree que pueden llegar a proporcionar una aproximación a la incidencia real de esta infección en el territorio. A pesar de ello, son necesarios estudios que informen de la situación de la enfermedad desde un punto de vista zoonótico, para así poder implantar políticas de control efectivas a todos los niveles.
Vigilancia de la tuberculosis en España (2015-2021) Boletín Epidemiológico Semanal. 2023;31(3):176-189. doi: 10.4321/s2173-9277202300030000
Introducción: La tuberculosis es una enfermedad de declaración obligatoria en España. El objetivo de este estudio fue analizar su situación epidemiológica en el periodo 2015-2021.
Método: Análisis epidemiológico descriptivo de los casos de TB notificados por las CCAA a la RENAVE durante 2015-2021. Las variables analizadas fueron: sexo, edad, CCAA, año de declaración, país de nacimiento y residencia, localización, fecha del caso, resultado del tratamiento, estado frente al VIH y diagnóstico. Se realizó análisis descriptivo de las variables principales y témporo-espacial de las tasas de notificación.
Resultados: En 2021, se notificaron 3.754 casos de TB en España, con una tasa de notificación de 7,61 por 100.000 habitantes. Hubo una disminución del 2,18% respecto a 2020 y del 28,07% respecto a 2015. Durante todo el periodo de estudio, se observó un mayor número de casos en hombres (razón 1,6-1,7) y una tendencia decreciente en las tasas de notificación en todas las CCAA, excepto Ceuta. Este descenso de tasas fue superior para las formas pulmonares. La tasa de letalidad se mantuvo relativamente estable para ambos sexos. La calidad de la información proporcionada ha mejorado entre 2015 y 2021, pero se mantiene baja o incluso ha disminuido en variables esenciales como “resultado del tratamiento” o “diagnóstico de VIH”.
Conclusiones:
Las tasas de incidencia de tuberculosis en España siguieron una tendencia descendente en el periodo 2015-2021, correspondiendo el mayor descenso a las formas pulmonares de la enfermedad. No obstante, los datos de 2020 y 2021 deben ser interpretados con cautela, debido al impacto que la pandemia COVID-19 pudo tener en los datos.
Dos de las metas marcadas por la OMS para 2020 (descenso de las tasas totales y de localización pulmonar) fueron alcanzadas, pero no parece alcanzable la marcada para 2035 si continuase el mismo ritmo de descenso. Una de las barreras más importantes para la consecución de estas metas, a pesar del descenso de la incidencia de la enfermedad, es el aumento de las resistencias a los tratamientos.
La calidad de la información en 2021 con respecto a 2015, especialmente en lo relativo a la exhaustividad en la cumplimentación y la actualización de la información de variables, mejoró para la mayoría de las variables (a excepción del resultado del tratamiento, agente causal y tratamiento previo) aunque sigue siendo insuficiente en gran parte de las variables, especialmente algunas como la fecha de fin de tratamiento, resultados de pruebas de susceptibilidad antimicrobiana, agente causal, resultado prueba VIH o tratamiento previo.
Sería de gran utilidad mejorar la recogida de datos en cuanto a resultados del tratamiento, ya que en prácticamente la mitad de los casos figura como “desconocido”.
El descenso observado en las TN en personas nacidas en España fue superior al de los nacidos fuera de España, que se ha ralentizado.
Enfermedad invasiva por Haemophilus influenzae. España 2021-2022
Boletín Epidemiológico Semanal. 2023;31(3):201-214. doi: 10.4321/s2173-92772023000300005
Resumen
Introducción: Este informe muestra la información de la enfermedad invasiva por Haemophilus influenzae (EIH) en España relativa a los años 2021-2022.
Método: Análisis epidemiológico descriptivo de los casos de EIH notificados a la Red Nacional de Vigilancia Epidemiológica (RENAVE), años 2021 y 2022. Las variables analizadas fueron: sexo, edad, fecha de inicio de síntomas, lugar de residencia, defunción y serotipo del agente patógeno.
Resultados: En 2021 se produjo un descenso acusado de la tasa de incidencia (TI), mientras que en 2022 se observó un aumento de la TI alcanzando la cifra de años prepandémicos. En 2021 se notificaron 179 casos de EIH con una TI de 0,40. En 2022 se notificaron un total de 462 casos (TI de 0,97). La mayor TI en 2021 y en 2022 se observó en menores de 1 año, TI de 5,05 y TI de 8,20, respectivamente. En 2022 los dos grupos de menor edad (menores de 1 año y grupo de 1 a 4 años) presentaron una TI superior a la observada en años prepandémicos. Se desconoce el serotipo de la mayoría de los casos de EIH que ocasionaron este incremento.
Conclusiones: Durante el año 2021 se produjo un descenso de la TI respecto al año anterior (2020). En 2022 se recuperaron las TI prepandémicas y se produjo un incremento de las TI de los grupos de menor edad. Se han notificado un elevado porcentaje de casos con variables básicas desconocidas. Los datos completos de caracterización microbiológica son esenciales para vigilar la enfermedad.
PACTA-Ped: programa de optimización de antimicrobianos en un hospital de tercer nivel en España. An Pediatr (Barc). 2023;99:312-20
La lucha contra la resistencia a los antimicrobianos es actualmente prioritaria; son necesarios esfuerzos para mejorar la prescripción y reducir la propagación de infecciones en el entorno pediátrico.
Métodos Estudio longitudinal prospectivo sobre el uso de antimicrobianos realizado desde el inicio del programa de optimización del uso de antimicrobianos (PROA) en enero de 2016 hasta diciembre de 2017 (período 2; P2) en el hospital infantil. Los resultados obtenidos se han comparado retrospectivamente con el periodo anterior al inicio del PROA (2014-2015, periodo 1; P1). La población estudiada fueron niños ingresados que recibieron antimicrobianos de amplio espectro, antifúngicos o tratamiento antibiótico intravenoso durante más de 5 días.
Resultados Durante el P2 se incluyeron un total de 160 pacientes. Los antibióticos más comunes para los que se realizó una recomendación fueron: meropenem (41,6%) y cefotaxima (23,4%). En el 45% de los episodios se recomendó «no cambiar» el antimicrobiano prescrito. La tasa de aceptación de las recomendaciones por parte de los facultativos responsables fue del 89%. Se objetivó una disminución promedio del 27,8 y del 22,9% en los días de tratamiento (DOT)/1.000 días de ingreso y el número de tratamientos iniciados/1.000 ingresos, respectivamente. El uso de carbapenémicos, cefalosporinas y glucopéptidos disminuyó del P1 al P2. El coste medio anual del tratamiento antimicrobiano pasó de 150.356€/año durante en el P1 a 98.478€/año en el P2.
Conclusiones Nuestro PROA conllevó una disminución significativa en el uso de antibióticos y antifúngicos de amplio espectro. Los costes asociados con la prescripción de antimicrobianos disminuyeron desde el inicio del PROA y resultó una acción coste-efectiva durante el período de estudio.
Antibiotic defined daily dose in pediatrics. A single center study to proof the principle that a specific pediatric definition could be not needed. Enferm Infecc Microbiol Clin. 2023;41:559-62
Evaluar si una dosis diaria definida pediátrica específica (PeDDD) puede ser reemplazada por la dosis diaria definida (DDD) indicada por la Organización Mundial de la Salud (OMS).
Métodos El 50 percentil del peso por la edad media de los niños admitidos desde 2016 hasta 2020 al Istituto Giannina Gaslini, Génova, Italia, fue utilizado para calcular el PeDDD con vancomina a 40mg/kg y meropenem a 60mg/kg. Luego los datos obtenidos fueron utilizados para calcular el número de PeDDD basado en la cantidad de medicamentos entregados trimestralmente desde 2012 hasta 2016. Posteriormente, el número de DDD fue calculado con vancomicina a 2g y meropenem a 3g. Con los resultados, se generaron 2 curvas que fueron comparadas con paralelismo y área bajo la curva (AUC).
Resultados. PeDDD resultó ser 2,6 veces DDD por ambos medicamentos, pero ambas curvas obtenidas eran paralelas y las AUC eran idénticas.
Conclusiones. DDD, según la definición de la OMS, podría adoptarse en Pediatría para medir el consumo de antibióticos y, por lo tanto, podría no ser necesario un PeDDD específico.
Letter: Incidence and aetiology of Danish children with community-acquired pneumonia treated with chest tube drainage in 2022–2023 versus the previous three decades (Arch Dis Child. 2023 Nov;108(11):945-946
En 2022-2023 se informó una aparición de neumonía complicada debido a estreptococos invasivos del grupo A (GAS). 1 Nuestro objetivo era explorar la incidencia y la causa de la neumonía adquirida en la comunidad complicada tratada con drenaje con tubo torácico (CTD) en 2022-2023, en comparación con las tres décadas anteriores.
Inscribimos retrospectivamente a todos los pacientes de 0 a 17 años tratados con ETC debido a neumonía adquirida en la comunidad entre 1993-1994 y 2022-2023 en el Hospital Universitario de Copenhague, Rigshospitalet, un centro terciario de referencia para ETC en el este de Dinamarca, las Islas Feroe y Groenlandia. 2,6 millones de habitantes). Los datos de 1993-1994 a 2009-2010 se publicaron parcialmente anteriormente. 2 Los pacientes fueron identificados mediante códigos de diagnóstico de derrame pleural y empiema pleural. La información clínica y los resultados de laboratorio se extrajeron de los registros médicos. Se excluyeron los pacientes con enfermedades crónicas graves, como cáncer y enfermedades cardíacas. Un microorganismo se consideró causante si se identificaba en sangre o líquido pleural mediante cultivo, PCR de ARNr 16S y/o ensayos de PCR múltiple. 3 Las incidencias se calcularon por 100.000 habitantes de 0 a 17 años desde la semana 21 hasta la semana 20 del año siguiente.Se incluyeron un total de 176 niños. En la temporada 2022-2023, 26 niños tuvieron CTD en comparación con una mediana de 5 (rango 1-13) niños por año antes de 2022-2023. Esto correspondió a incidencias anuales de 4,9 frente a 0,9 (rango 0,2-2,5) por 100.000 niños (RR 5,0; IC del 95 %: 3,3 a 7,6; p<0,001; prueba de χ 2 de Pearson) ( figura 1 ) . GAS causó 19 de 26 (73%) casos en 2022-2023, en contraste con 16 de 66 (24%) casos con etiología confirmada en las décadas anteriores (p <0,001; prueba de χ 2 de Pearson) ( figura 1 ) . En 2022-2023, se identificaron coinfecciones virales, incluidas varicela, influenza y metapneumovirus humano, en 14 de 20 (70%) casos de EGA. La mediana de duración del ingreso hospitalario en casos con EGA fue de 12 días (RIC: 8-16) en 2022-2023 frente a 17 días (RIC: 13-21) antes de 2022-2023 (p = 0,144; prueba de suma de rangos de Wilcoxon) .
Current Management of Pediatric Parapneumonic Pleural Effusions and Pleural Empyema. The Pediatric Infectious Disease Journal. 42(11):e407-e410, November 2023.
Los derrames pleurales paraneumónicos (DPP) pediátricos y el empiema pleural (EP) son las principales complicaciones de la neumonía pediátrica adquirida en la comunidad (pCAP) en la infancia. Si bien el EPP se define como un derrame pleural exudativo, en caso de detección bacteriana o marcadores sustitutos como pH bajo o leucocitosis, se establece el término PE. En el pasado, se han propuesto diferentes sistemas para clasificar las etapas del EPI/PE y la categorización sigue siendo un área de debate. 1–3 En la práctica clínica, los EPI/PE se clasifican comúnmente mediante un sistema de clasificación que se refiere a los hallazgos de la ecografía pleural introducido por Jaffe et al. 2 ( Tabla 1 ). Otros sistemas para categorizar el EPI/PE incluyen además hallazgos de la química y la microbiología del líquido pleural para predecir los resultados y facilitar la toma de decisiones sobre la inserción del drenaje. 9
Casos clínicos
Gonococcal Conjunctivitis in a 10-Year-old: Indication of Sexual Abuse?. The Pediatric Infectious Disease Journal. 42(11):e425-e426, November 2023.
La conjuntivitis gonocócica (CG) es rara en poblaciones no neonatales y el período de incubación entre la exposición y las manifestaciones oculares es de 3 a 19 días. 1
En los niños, después del periodo neonatal, la causa más probable de transmisión es el abuso sexual, aunque pueden existir otras vías (fómites o transmisión manual). 2 Para confirmar la sospecha de abuso sexual es de suma importancia buscar infección oral, genital o anal, en las que no es posible la transmisión por otras vías distintas a la agresión sexual. 3
Normalmente, la CG se presenta con un inicio hiperagudo y una progresión muy rápida de conjuntivitis purulenta grave, inyección conjuntival con quemosis, edema palpebral, eritema y queratitis epitelial o estromal y linfadenopatía preauricular. 2 , 3 Debido a la capacidad de Neisseria gonorrhoeae de causar queratitis ulcerosa rápida y grave que puede provocar perforación corneal y pérdida visual, el diagnóstico y el tratamiento oportunos son esenciales. 3
En niños prepúberes, el cultivo sigue siendo el método preferido para muestras uretrales de niños y muestras extragenitales (faringe, recto) de niños y niñas. 4
Las recomendaciones para el tratamiento de la CG prepuberal son escasas. El Centro para el Control y la Prevención de Enfermedades recomienda una única inyección intramuscular de 1 g de ceftriaxona para adolescentes. 1 , 4
Presentamos el caso de un niño de 10 años, que acude a urgencias por cuadro de 24 horas de evolución con edema doloroso en párpado superior derecho y secreción hiperpurulenta de color amarillo verdoso (fig. 1 ) . Se negaron fiebre, dolor de garganta, disuria, exudado uretral o dolor anal. La faringe era normal y no se observaron exudado uretral ni lesiones anales. El examen ocular reveló hiperemia conjuntival leve sin lesiones corneales y sin oftalmoplejía ni proptosis. El fondo de ojo era normal.
Intracranial Empyema in Children: A Single-center Retrospective Case Series. The Pediatric Infectious Disease Journal. 42(11):e417-e420, November 2023.
Realizamos un estudio observacional retrospectivo de 42 niños con empiema intracraneal ingresados en un centro neuroquirúrgico pediátrico durante un período de 9 años. El empiema intracraneal es raro, pero causa una morbilidad y mortalidad significativas. Veintiocho casos tuvieron origen neuroquirúrgico, más comúnmente para colecciones subdurales. Las bacterias del grupo Streptococcus anginosus son patógenos importantes en el empiema subdural, cuyo aislamiento predice cursos postoperatorios más complicados.
Nasal Dermoid Fistula. J Pediatr. 2023 Nov;262:113357. doi: 10.1016/j.jpeds.2023.01.022
Un niño de 8 años presentó una fosa cutánea que no cicatrizaba y un drenaje purulento cerca del canto medial del ojo derecho. La lesión se desarrolló tras la extirpación de un quiste que contenía material y pelos sebáceos. También estaba presente un seno con secreción sebácea en la punta nasal ( Figura 1 ). Las imágenes posteriores ( Figura 2 ) y el tratamiento establecieron el diagnóstico de fístula dermoide nasal recurrente.
A Rare But Pathognomonic Sign of Congenital Syphilis. J Pediatr. 2023 Nov;262:113622
Una niña nació a las 34 semanas 2/7 de gestación de una mujer primigrávida sana de 26 años. El embarazo fue mal controlado y no se registraron visitas médicas. La madre ingresó en el hospital el día del parto debido a una rotura prematura de membranas. El cribado inicial reveló un anticuerpo anti- Treponema pallidum positivo con reagina plasmática rápida (RPR) reactiva en una dilución 1:32. El resto de serologías fueron anodinas. La madre recibió 1 dosis de dexametasona y terapia antibiótica con ampicilina y azitromicina antes del parto. El parto transcurrió sin complicaciones y el puntaje de Apgar fue de 9 tanto al minuto 1 como al minuto 5. El peso al nacer fue de 2410 g, adecuado para la edad gestacional. Al nacer fueron evidentes una erupción ampollosa palmoplantar ( Figura 1 ), secreción nasal, hepatoesplenomegalia y linfadenopatía inguinal, y el bebé ingresó en la unidad de cuidados intensivos neonatales.
Staphylococcus lugdunensis Septic Arthritis in a Pediatric Patient. The Pediatric Infectious Disease Journal. 42(11):e426-e427, November 2023.
En este documento informamos un caso único de artritis séptica inducida por Staphylococcus lugdunensis (SL) en un niño de 10 años, proporcionando nuevos conocimientos sobre el manejo de la infección por SL y ampliando nuestra comprensión de la presentación clínica de este patógeno.
La queja inicial del paciente fue dolor en la rodilla izquierda de 2 semanas de duración, no acompañado de fiebre ni signos de traumatismo. El examen inicial mostró dolor a la palpación en la rodilla y la cadera izquierdas, con un rango reducido de movimiento de la articulación de la cadera. Los hallazgos de laboratorio incluyeron anemia hipocrómica microcítica, trombocitosis, proteína C reactiva elevada y velocidad de sedimentación globular, todos sugestivos de inflamación. Los demás parámetros eran normales. Al paciente se le diagnosticó artritis séptica basándose en el cultivo de SL del líquido sinovial e hiperemia en la articulación de la cadera izquierda a partir de una gammagrafía ósea. Sin embargo, en discusión con los radiólogos, la osteomielitis concomitante no se pudo negar completamente y, por lo tanto, el tratamiento inicial del paciente consistió en cefazolina intravenosa (IV) y un ciclo de 4 días de dexametasona IV, de acuerdo con nuestro protocolo institucional. 1 Los síntomas mejoraron gradualmente y se cambió el régimen a cefalexina oral, por un total de 3 semanas de tratamiento antibiótico.
Desafortunadamente...,
A Rare Case of Rat Bite Fever in an 8-Month-old Girl. The Pediatric Infectious Disease Journal. 42(11):e430, November 2023.
Una niña de 8 meses presentó una hinchazón dolorosa en el pie izquierdo. Tres días antes de la consulta la niña presentó fiebre de 2 días con exantema efímero, por lo que había recibido paracetamol. Desde entonces dejó de gatear. No se informaron otros síntomas o anomalías. No hubo contactos con enfermos, antecedentes de viajes, contactos con animales o lesiones. El niño estaba completamente vacunado. El parto había sido por cesárea seguida de tratamiento antibiótico debido a infección neonatal. Además, el paciente sufrió una abstinencia de anfetaminas y flufenazina debido a la esquizofrenia de la madre.
A Nonhealing Ulcerating Lip Lesion. J Pediatr. 2023 Nov;262:113397
Un niño sano de 4 años presentó una historia de 9 meses de una lesión labial que no se resolvió. Los miembros de su familia son refugiados afganos que transitaron por Pakistán antes de su llegada a Canadá ocho meses antes. La lesión comenzó como una pápula eritematosa indolora con apariencia de perforación mientras estaba en Pakistán. La lesión creció lentamente y desarrolló una ulceración central dolorosa y sangrado intermitente ( Figura 1 ). Había visitado a numerosos médicos canadienses y había recibido numerosos antibióticos tópicos y sistémicos sin mejorar. Finalmente fue ingresado para consulta de subespecialidad y biopsia, que resultó positiva en las pruebas moleculares para Leishmania tropica , confirmando un diagnóstico de leishmaniasis cutánea del Viejo Mundo (OWCL). Debido a la ubicación de la lesión en el labio, los desafíos con la ingesta oral y las limitaciones de viaje de su familia, elegimos un ciclo de 7 días de anfotericina B liposomal intravenosa 3 mg/kg/dosis una vez al día como tratamiento.1
Edematous Plaque on the Elbow of an Infant. J Pediatr. 2023 Nov;262:113661
Una niña de 13 meses fue remitida a la clínica de dermatología por una erupción con ampollas que apareció 2 semanas después de recibir la vacuna contra la varicela. Los hallazgos del examen clínico revelaron múltiples pápulas y placas rosadas que afectaban el torso y las extremidades con una placa eritematosa edematosa prominente que afectaba el codo derecho ( Figura 1 ). Los resultados de los estudios de laboratorio demostraron recuento sanguíneo completo, triptasa, BP180, IgG, IgM e IgA normales. Se realizó una biopsia por sacabocados de 4 mm en el codo derecho. La histopatología reveló espongiosis epidérmica costrosa y un infiltrado dérmico rico en eosinófilos con desgranulación de eosinófilos que rodean los haces de colágeno (figuras de llama) ( Figuras 2 y 3 ). Las tinciones con triptasa y CD117 demostraron mastocitos raros y dispersos. La inmunofluorescencia directa fue negativa para una dermatosis específica. Estos hallazgos, en combinación con su presentación clínica, confirmaron un diagnóstico de síndrome de Wells, probablemente atribuido a una vacunación reciente. Fue tratada con cetirizina oral y esteroides tópicos, con excelente mejoría clínica.
Bilious Worm Emesis Secondary to Intestinal Helminthic Infection. J Pediatr. 2023 Nov;262:113587.
Un niño de 5 años de Virginia Occidental acudió al servicio de urgencias con dolor abdominal y vómito no bilioso. La historia social inicial fue poco reveladora. Los resultados de laboratorio fueron significativos para leucocitosis con neutrofilia. El tratamiento temprano incluyó reanimación con líquidos y observación hospitalaria por sospecha de deshidratación secundaria a gastroenteritis viral. El primer día de hospitalización, el paciente desarrolló vómitos biliosos. Una serie radiográfica del tubo digestivo superior con seguimiento del intestino delgado demostró un retraso en el paso del contraste a través del duodeno. Los episodios posteriores de vómito bilioso contenían un gusano vivo de 24 cm ( Figura ).
Se determinó que la emesis biliosa era causada por una fuerte carga parasitaria. La investigación por enfermedades infecciosas pediátricas reveló una historia social adicional, incluida la vivienda en granjas con presunta exposición a fertilizantes y posiblemente heces humanas. Los análisis de laboratorio confirmaron la identificación de Ascaris lumbricoides . El paciente recibió aceite mineral y 1 dosis de mebendazol, y finalmente expulsó más lombrices en las heces. Demostró una mejora clínica constante durante el alta y el seguimiento ambulatorio de enfermedades infecciosas.
Para ampliar
Epidemiology and Clinical Features of Human Metapneumovirus and Respiratory Syncytial Viral Infections in Children. The Pediatric Infectious Disease Journal. 42(11):960-964, November 2023.
El metapneumovirus humano (HMPV) y el virus respiratorio sincitial (RSV) son dos causas comunes de infecciones agudas del tracto respiratorio en bebés y niños pequeños. El objetivo de este estudio es comparar la demografía y los resultados de los niños hospitalizados con infecciones por HMPV y RSV en los Estados Unidos.
Métodos: Realizamos un análisis de cohorte retrospectivo de niños de 1 mes a menos de 3 años dados de alta durante 2016 con infección por HMPV o RSV utilizando la base de datos para pacientes hospitalizados de niños. Se excluyeron los niños con coinfección por HMPV y RSV. Los datos se ponderaron según las estimaciones nacionales.
Resultados: Hubo 6.585 niños con infección por HMPV y 70.824 con infección por RSV dados de alta durante el período de estudio. La edad media de los niños con infección por HMPV fue mayor que la de los niños con infección por RSV (0,73 ± 0,8 frente a 0,42 ± 0,7 años; P <0,05). La tasa de mortalidad fue significativamente mayor en los niños con presencia de alguna condición crónica compleja en comparación con aquellos sin ella, tanto en HMPV [odds ratio (OR): 32,42; IC: 9,931-105,857; P <0,05] así como los grupos RSV (OR: 35,81; IC: 21,12–57,97; P <0,05). La mediana ajustada de la duración de la estancia fue más larga (4,64 días; IC: 4,52–4,76 días vs. 3,33 días; IC: 3,31–3,35 días; P < 0,001) y los cargos totales fueron mayores ($44 358; IC: $42 145–$46 570 vs $22 839 ; IC: $22 512–$23 166; P < 0,001), con infección por HMPV. La tasa de mortalidad fue similar en la infección por HMPV en comparación con la infección por RSV en el análisis multivariable (OR: 1,48; P > 0,05).
Conclusión: En los niños hospitalizados en los Estados Unidos, la infección por HMPV es menos común que la infección por RSV. Las enfermedades crónicas complejas son más prevalentes en niños hospitalizados con infección por HMPV. La hospitalización con HMPV se asocia con una estancia más prolongada y gastos hospitalarios más elevados. La mortalidad ajustada es similar con ambas infecciones.
Osteoarticular Infections: Younger Children With Septic Arthritis and Low Inflammatory Patterns Have a Better Prognosis in a European Cohort. The Pediatric Infectious Disease Journal. 42(11):969-974, November 2023.
Las infecciones osteoarticulares (IOA) se asocian con complicaciones y secuelas en niños, cuya predicción es de gran importancia para mejorar los resultados. Nuestro objetivo fue diseñar modelos de predicción de riesgos para identificar complicaciones tempranas y secuelas en niños con OAI.
Métodos: Este estudio observacional incluyó a niños (>3 meses a 17 años) con IOA aguda ingresados en un hospital pediátrico de tercer nivel entre 2008 y 2018. Se registraron el tratamiento clínico, las complicaciones y las secuelas. Desarrollamos un modelo predictivo logístico multivariable para un curso agudo complicado (ACC) y otro para secuelas.
Resultados: Se identificaron 240 niños, 17,5% con ACC y 6,0% y 3,6% con secuelas a los 6 y 12 meses de seguimiento, respectivamente. En el modelo predictivo logístico multivariable para ACC, los predictores fueron fiebre al ingreso [odds ratio ajustado (aOR): 2,98; Intervalo de confianza (IC) del 95%: 1,10-8,12], proteína C reactiva ≥100 mg/L (aOR: 2,37; IC 95%: 1,05-5,35), osteomielitis (aOR: 4,39; IC 95%: 2,04-9,46) e infección por Staphylococcus aureus (aOR: 3,50; IC 95%: 1,39-8,77), con un área bajo la curva ROC de 0,831 (IC 95%: 0,767-0,895). Para las secuelas a los 6 meses, los predictores fueron edad ≥4 años (ORa: 4,08; IC 95%: 1,00–16,53), proteína C reactiva ≥110 mg/L (ORa: 4,59; IC 95%: 1,25–16,90), diseminación enfermedad (ORa: 9,21; IC 95%: 1,82-46,73) y absceso óseo (OR: 5,46; IC 95%: 1,23-24,21), con un área bajo la curva ROC de 0,887 (IC 95%: 0,815-0,959).
Recommended Duration of Antibiotic Treatment for Immunocompetent Children With Salmonella Osteomyelitis. The Pediatric Infectious Disease Journal. 42(11):e429, November 2023.
Menos del 1% de las infecciones pediátricas por Salmonella se presentan con osteomielitis, a menudo asociada a hemoglobinopatías, pero extraordinaria en niños inmunocompetentes. 1 , 2 A pesar de la terapia antibiótica relevante, el tratamiento suele ser prolongado y la duración no cuenta con consenso internacional. Presentamos un caso de osteomielitis por Salmonella (MOS) en una niña de 10 meses inmunocompetente.
Una niña de 10 meses, previamente sana, ingresó en la sala de pediatría debido a fiebre persistente y dificultad para gatear. Al examen físico se observó fiebre (38,1°C), eritema, hinchazón, dolor y disfunción de la articulación del hombro izquierdo. Tres semanas antes, la familia había estado de vacaciones en Bali, Indonesia. No informaron ningún evento de trauma. Al ingreso, las muestras de sangre revelaron aumento de leucocitos (17,2 mil millones/L), proteína C reactiva (PCR) (79 mg/L) y velocidad de sedimentación globular (55 mm/h), las ecografías y radiografías de las articulaciones del hombro eran normales y las heces, Las muestras de garganta y orina resultaron negativas para el cultivo. El cultivo de sangre y líquido articular reveló Salmonella enterica serotipo enteritidis tipo ST11 susceptible a ampicilina, piperacilina/tazobactam, ceftriaxona, meropenem, azitromicina, gentamicina, trimetoprima/sulfametoxazol y ciprofloxacina. La resonancia magnética mostró acumulación de líquido en la región anterior del hombro. Tres semanas después del ingreso, la radiografía de la región del hombro mostró una reacción perióstica en todo el húmero. A la niña de 10 meses le diagnosticaron bacteriemia por Salmonella , artritis séptica del hombro y osteomielitis del húmero. Fue tratada con éxito con 4 semanas de ceftriaxona intravenosa (IV) (2 semanas con ciprofloxacina oral debido al aumento de la PCR a pesar de la terapia intravenosa relevante) después de 5 semanas de ciprofloxacina oral. El paciente se recuperó completamente.
No se ha establecido ningún consenso internacional sobre la duración del tratamiento con antibióticos (AB) en la OMS pediátrica. En la literatura, la duración del tratamiento oscila entre 3 semanas y 6 meses. 3 Anteriormente, Pääkkönen y Peltola 4 propusieron un mínimo de 20 días de AB IV y Saavedra-Lozano et al 3 sugirieron un mínimo de 3-4 semanas de terapia AB (duración total). Ambos coinciden en que la duración de la terapia AB debe adaptarse individualmente en casos complejos en presencia de niños menores de 3 meses, destrucción ósea significativa, sepsis, shock, inmunodeficiencia, agentes resistentes o inusuales como especies de Salmonella . 3 , 4 En esos casos, Saavedra-Lozano et al recomiendan una duración mínima de AB durante 4 a 6 semanas con al menos 3 semanas de terapia intravenosa para niños <3 meses y 1 a 2 semanas para niños >3 meses de edad antes del cambio. a la terapia oral. 3 De manera similar, Wen et al recomiendan de 4 a 6 semanas de antibióticos con un mínimo de 3 semanas de terapia parenteral cuando se trata la OMS 5 ( Tabla 1 ).
Endocarditis infecciosa en pacientes pediátricos de Andalucía (España), 2008-2020 Enferm Infecc Microbiol Clin. 2023;41:549-58
La endocarditis infecciosa (EI) pediátrica es un cuadro grave con mortalidad significativa. La información en España es limitada y procede de series de casos de centros únicos. El objetivo fue describir la epidemiología, la clínica, la microbiología y los resultados de la EI pediátrica en Andalucía.
Pacientes y métodos Estudio descriptivo observacional retrospectivo multicéntrico de pacientes <18años con diagnóstico de EI en 6 hospitales andaluces durante el periodo 2008-2020.
Resultados Se identificaron 44 episodios de EI (41 pacientes) con mediana de edad de 103 meses (RIQ 37-150 meses). Las cardiopatías congénitas (CC) fueron el principal factor predisponente, presente en 34 casos (77%). Un total de 21 (48%) episodios de EI ocurrieron en pacientes con material protésico. Estos tuvieron una mayor tasa de CC (p=0,002) y disfunción orgánica (p=0,04) que aquellos con válvula nativa.
La fiebre fue un síntoma prácticamente universal asociada con insuficiencia cardíaca en el 23% de los episodios. Staphylococcus aureus (25%), estafilococos coagulasa negativos (18%) y Streptococcus viridans (14%) fueron los microorganismos aislados con mayor frecuencia y tres (7%) pacientes portadores de catéter venoso central tuvieron una infección fúngica.
Se observaron complicaciones tromboembólicas en el 30% de los episodios, y tuvieron requerimientos quirúrgicos el 48% de casos. La mortalidad fue del 9%. El material protésico y la PCR >140mg/l fueron predictores independientes de EI complicada.
Conclusiones Los hallazgos del estudio subrayan la elevada morbilidad de la EI pediátrica. La información generada podría favorecer la identificación de los perfiles epidemiológicos y clínicos de los niños con EI y formas complicadas.
Boletín Epidemiológico Semanal. 2023;31(3):190-200. doi: 10.4321/s2173-92772023000300004
Introducción: Legionelosis es una enfermedad de origen ambiental transmitida por aerosoles de agua contaminada con L. pneumophila. El reservorio está en el medio ambiente. La legislación para el control de las instalaciones de riesgo y la vigilancia de casos para identificar brotes de forma temprana son la clave para su control. Se presenta el análisis de la información de la vigilancia epidemiológica de legionelosis en 2022.
Método: Análisis descriptivo de los datos de vigilancia en 2022 en España. Se analiza también la información de la red europea de vigilancia de casos asociados a viajar.
Resultados: Se notificaron 1.992 casos, de los que 1.959 fueron autóctonos y la tasa de notificación por 100.000 habitantes (TN) fue de 4,11. Se produjo un aumento del 43,1% sobre los casos de 2021.
Se notificaron 1.360 casos en hombres (TN=5,83, edad mediana de 65 años) y 592 en mujeres (TN=2,44, edad mediana de 70 años) y siete casos sin esta información. Las tasas más elevadas se dieron en 45-64 y 65-84 años, tanto para hombres como para mujeres.
La letalidad aumentó con la edad. La letalidad global fue del 6,2% (122/1.959), en hombres fue 5,6% (76/1.360) y 7,8% en mujeres (46/592).
Se notificaron 34 brotes (112 casos y 2 defunciones).
Se notificaron 65 casos en viajeros de otros países.
Discusión:
La notificación de esta enfermedad en España se incrementó en 2022 después del descenso en 2020, durante la que se produjo una drástica limitación de movimientos y viajes, además, la dificultad de mantener la vigilancia pudo también contribuir. Este incremento se inscribe en la tendencia ascendente de las tasas que se observaba antes de la pandemia. Es difícil valorar las causas del incremento de los casos esporádicos en el periodo analizado, aunque podría tener relación con un mayor diagnóstico e identificación de la bacteria, tanto en fuentes de infección asociadas al uso de dispositivos que usan agua a presión como en ámbitos donde se está poniendo especial atención en el diagnóstico como en los centros sociosanitarios.
La enfermedad se caracteriza por afectar más a hombres que a mujeres y a personas de edad avanzada o también con factores de riesgo como hábito tabáquico o inmunosupresión. Además, en el caso de los hombres, la incidencia es alta en la etapa activa de la vida, lo que podría explicarse por la relación con el desempeño de algunas profesiones o trabajos.
Hay que destacar la mejora de la cumplimentación de la información sobre la evolución de los casos en estos dos últimos años.
La prevención de esta enfermedad de origen ambiental dependerá, tanto de la identificación de nuevos riesgos y fuentes de infección que proporciona la vigilancia de la enfermedad, como del cumplimiento de la legislación vigente.
España es uno de los países europeos que notifica tasas más elevadas de legionelosis.
Conclusiones: La tendencia de la enfermedad es creciente. La enfermedad afectó más a hombres que a mujeres, a personas de edad avanzada y con factores de riesgo como hábito tabáquico o inmunosupresión. Además, para los hombres, la incidencia fue alta en la etapa activa de la vida, en relación con el desempeño de algunas profesiones o trabajos.
Hospitalizations and Clinical Severity of COVID-19 Among Infants Under 1-Year-old. The Pediatric Infectious Disease Journal. 42(11):e400-e402, November 2023.
Este estudio evaluó las hospitalizaciones por COVID-19 y la gravedad clínica en bebés (<1 año, n = 2667), de marzo de 2020 a marzo de 2021. Las hospitalizaciones se asociaron con una edad más temprana [OR (IC del 95%): <1 mes, 26,3 (16,1–43,1), 1–2 meses, 4,7 (3,1–7,34), 3–11 meses, 1,0 (referencia, 1,0–1,0)] y enfermedad sintomática, principalmente con fiebre. La enfermedad por COVID-19 moderada a grave se asoció con bebés mayores de 3 meses [OR (IC del 95 %): 4,0 (1,4–11,1)], origen étnico y afecciones subyacentes.
El síndrome respiratorio agudo severo por coronavirus 2 (SARS‑CoV‑2 o COVID-19, enfermedad por coronavirus 2019) a menudo se informa como leve en la infancia; sin embargo, varios factores de riesgo, por ejemplo, comorbilidades subyacentes, podrían empeorar los resultados. 1 Entre los bebés menores de 1 año, varios estudios informaron tasas más altas de hospitalización y admisiones a unidades de cuidados intensivos (UCI), especialmente en recién nacidos. 2 , 3 Otros estudios revelaron hallazgos diferentes. Parcha et al. 4 estudiaron COVID-19 en niños; los bebés menores de 1 año tuvieron las segundas tasas de hospitalización más bajas, superando sólo las tasas de los niños de 6 a 11 años. Kainth et al. 5 informaron tasas más bajas de enfermedad grave en bebés menores de 60 días. Un estudio realizado en Israel (568 niños hospitalizados) mostró que la enfermedad por COVID-19 de moderada a grave se asociaba con la edad del niño mayor (>1 año), el sexo masculino y afecciones médicas subyacentes específicas (prematuridad e inmunodeficiencia). 6 El presente estudio tuvo como objetivo evaluar las hospitalizaciones por COVID-19 y la gravedad clínica entre bebés (<1 año).
Risk of New-onset Type 1 Diabetes in Danish Children and Adolescents After SARS-CoV-2 Infection: A Nationwide, Matched Cohort Study. The Pediatric Infectious Disease Journal. 42(11):999-1001, November 2023.
Investigamos la asociación entre la infección por SARS-CoV-2 y la diabetes tipo 1 (DT1) de nueva aparición en niños y adolescentes en un estudio de cohorte emparejado a nivel nacional. El índice de riesgo de diabetes tipo 1 de nueva aparición dentro de los 6 meses posteriores a la infección por SARS-CoV-2 fue de 1,22 (0,58–2,58). El riesgo de diabetes tipo 1 de nueva aparición en niños y adolescentes no aumentó significativamente después de la infección por SARS-CoV-2.
La incidencia de diabetes tipo 1 (DT1) en niños y adolescentes ha aumentado durante la pandemia de COVID-19 1 y se ha demostrado una asociación entre la infección por SARS-CoV-2 y la DT1. 2 , 3 Sin embargo, antes de la pandemia también se informaron tasas crecientes de diabetes tipo 1 infantil. 4 Además, la incidencia y gravedad de la cetoacidosis diabética (CAD) aumentaron durante la pandemia. 5 Este estudio tuvo como objetivo determinar la asociación entre la infección por SARS-CoV-2 y la DT1 de nueva aparición y la CAD al inicio de la DT1 en niños y adolescentes daneses.
Improved paediatric antimicrobial prescribing with a smartphone application: a before and after interventional study Arch Dis Child. 2023 Nov;108(11):899-903
Introducción Los niños tienen un alto consumo de antimicrobianos que requiere una complicada toma de decisiones por parte de los prescriptores. A pesar de esto, las intervenciones de administración de antimicrobianos (AMS) a menudo no se traducen en medicina pediátrica. Script es una aplicación para teléfonos inteligentes lanzada en Auckland, Nueva Zelanda, para apoyar la toma de decisiones de los prescriptores de antimicrobianos. El objetivo era mejorar el cumplimiento de las directrices clínicas locales existentes para infecciones tanto en adultos como en niños.
Métodos Se recogieron y evaluaron prospectivamente las prescripciones de antimicrobianos de pacientes hospitalizados y de urgencias para determinar el cumplimiento de las directrices. Se recopilaron datos de prescripción de referencia y se compararon con la prescripción a los 4 meses y 1 año después del lanzamiento de la aplicación. Los investigadores calificaron las recetas como “apropiadas” o “inapropiadas”. La calificación se realizó ciega al momento de la prescripción en relación con la intervención.
Resultados Tras el lanzamiento de la aplicación Script, el cumplimiento de las directrices aumentó significativamente de 241 de 348 (69%) prescripciones de antimicrobianos calificadas como apropiadas durante el período inicial a 301 de 359 (83%) después de 4 meses (p<0,0001). Esta mejora desde el inicio se mantuvo al año con 263 de 323 (81%) adherencia (p<0,001). Al año, esta mejora podría demostrarse por separado para las prescripciones médicas, quirúrgicas y del departamento de emergencias.
Conclusión Hubo una mejora significativa y sostenida en el cumplimiento de las directrices antimicrobianas pediátricas tras la introducción de una aplicación de apoyo a la prescripción. La necesidad de buscar orientación para las dosis de antimicrobianos debido a los cálculos basados en la edad y el peso en pediatría puede significar que las intervenciones de AMS, como el apoyo a las decisiones y las herramientas de prescripción, sean particularmente adecuadas para la prescripción pediátrica.
Severe encephalitis: aetiology, management and outcomes over 10 years in a paediatric intensive care unit (24 July, 2023)
Objetivo Describir las características, diagnóstico diferencial, manejo y resultados de la encefalitis grave en niños.
Diseño Un estudio de cohorte retrospectivo de 10 años en niños ingresados en una unidad de cuidados intensivos pediátricos (UCIP) terciaria con sospecha de encefalitis. Se compararon los datos de seguimiento de uno a seis meses entre diferentes categorías.
Participantes Pacientes de 0 a 17 años de edad con encefalopatía aguda y uno o más de fiebre, convulsiones, hallazgos neurológicos focales, anomalías del líquido cefalorraquídeo, EEG/neuroimagen compatibles con encefalitis.
Principales medidas de resultados Epidemiología, características clínicas, resultados y análisis de factores de riesgo.
Resultados 175 niños con encefalitis requirieron ingreso en una unidad de cuidados intensivos (UCI) durante 10 años. La mediana de edad fue de 4,5 meses (RIC 1,6-54,8). La causa principal fue el enterovirus (n=49, 28%), seguido del parechovirus, la influenza, el virus del herpes simple (VHS), el herpesvirus humano-6 (VHH-6), el Streptococcus pneumoniae, la encefalomielitis aguda diseminada y el anti-N- metilo . -Encefalitis asociada al receptor de D-aspartato. La encefalitis inmunomediada tuvo mayor prevalencia en mujeres, mayor edad y mayor duración de la encefalopatía. La ventilación mecánica fue requerida por 74 niños (42%); apoyo hemodinámico por 28 niños (16%), 3 recibieron apoyo de oxigenación por membrana extracorpórea (ECMO). Once pacientes murieron (tasa de letalidad del 6,3%): cinco con HHV-6, dos con enterovirus, dos con influenza, uno con HSV y un metapneumovirus humano. En el seguimiento, 34 niños tenían una discapacidad leve o moderada y seis discapacidad grave. En un modelo de regresión logística multivariable, tres factores se asociaron con discapacidad grave o muerte: edad <2 años (OR 8,2, IC 1,0 a 67,2), etiología de Herpesviridae (OR 14,5, IC 1,2 a 177,3) y duración de la intubación (OR 1,005). , IC 1,00 a 1,01).
Conclusiones La encefalitis tiene una etiología variada y provoca muerte o discapacidad grave en 1 de cada 10 niños que requieren cuidados intensivos.
Persistence of immunity following a single dose of inactivated poliovirus vaccine: a phase 4, open label, non-randomised clinical trial. Lancet Microbe. 2023 Nov;4(11):e923-e930.
INTRODUCCIÓN
La erradicación definitiva de la poliomielitis requiere la retirada del tipo 2 de Sabin de la vacuna oral contra el poliovirus y la introducción de una o más dosis de vacuna con poliovirus inactivado (VPI) en los calendarios de inmunización rutinarios. Sin embargo, se desconoce la duración de la inmunidad de la VPI de dosis única. El objetivo de este estudio es abordar esta deficiencia.
MÉTODOS
En este ensayo clínico de fase 4, abierto y no aleatorizado, se evaluó la inmunidad a la VPI en dosis única. Se seleccionaron dos grupos de lactantes o niños: el primer grupo había recibido previamente la VPI a las 14 semanas de edad o más (grupo de VPI previa; edad >2 años); el segundo no había recibido previamente la VPI (grupo sin VPI previa; edad 7-12 meses). En el momento de la inscripción, todos los participantes recibieron una dosis de VPI. Los niños del grupo sin VPI previa recibieron una segunda dosis de VPI a los 30 días. Se les extrajo sangre tres veces en cada grupo: los días 0, 7 y 30 en el grupo de VPI previa y los días 0, 30 y 37 en el grupo de IPV no previa. Los anticuerpos contra el poliovirus se midieron mediante microneutralización. La inmunidad se definió como la presencia de un anticuerpo detectable o una respuesta anamnésica rápida (es decir, cebado). Se utilizó la χ2 para comparar proporciones y la prueba U de Mann-Whitney para evaluar variables continuas. Para evaluar la seguridad, se observó a los vacunados durante 30 minutos, los cuidadores de cada niño participante informaron de los acontecimientos adversos después de cada visita de seguimiento y se les preguntó durante cada visita de seguimiento sobre cualquier acontecimiento adverso durante el período intermedio. Los acontecimientos adversos se registraron y clasificaron según la gravedad de los síntomas clínicos. El estudio está registrado en ClinicalTrials.gov, NCT03723837.
RESULTADOS
Desde el 18 de noviembre de 2018 hasta el 31 de julio de 2019, 502 participantes fueron reclutados para el estudio, 458 (255 [65%] niños y 203 [44%] niñas) se incluyeron en el análisis por protocolo: 234 (93%) en el grupo de VPI previa y 224 (90%) en el grupo sin IPV previa. En el grupo de VPI previa, 28 meses después de una dosis de VPI, 233 (>99%) de los 234 niños presentaban persistencia de la inmunidad frente al poliovirus de tipo 2 (100 [43%] de los 234 niños eran seropositivos; 133 [99%] de los 134 eran seronegativos e inmunizados). En el grupo sin VPI previa, 30 días después de una dosis de VPI, los 224 (100%) niños que no habían sido infectados por el poliovirus de tipo 2 se habían seroconvertido (223 [>99%] niños) o estaban primados (uno [<1%]). No se consideraron acontecimientos adversos atribuibles a las intervenciones del estudio.
INTERPRETACION
Una única dosis de VPI administrada a las 14 semanas de edad o más es altamente inmunógena e induce una inmunidad de tipo 2 casi universal, persistiendo la inmunidad durante al menos 28 meses. La iniciativa de erradicación de la poliomielitis debe dar prioridad a la administración de la primera dosis de IPV para mitigar la carga paralítica causada por el poliovirus de tipo 2.
Archivist: Kawasaki disease sub-groups Archives of Disease in Childhood 2023;108:870.
La enfermedad de Kawasaki (EK) y la enferme dad de Kawasaki atípica (AKD) siempre preocuparon al Archivero . Muchos niños con fiebre, ganglios linfáticos y sarpullido no padecen EK y se recuperan completamente de su enfermedad viral. En ocasiones, se pasaba por alto el diagnóstico de EK y el niño terminaba con las conocidas secuelas de las arterias coronarias. Wang H et al ( Lancet Child Adolesc Health 2023;7: 697–707. https://doi.org/10.1016/S2352-4642(23)00166-9). Han examinado 1016 pacientes con EK e identificado cuatro subgrupos. Han utilizado un enfoque basado en datos para examinar la posibilidad de que la EK no sea una entidad patológica única. Analizaron datos clínicos de pacientes con Kawasaki...
Archivist: More on Kawasaki disease Archives of Disease in Childhood 2023;108:915.
Los aneurismas de la arteria coronaria (CAA) son las principales secuelas tras el diagnóstico de enfermedad de Kawasaki (EK). Sabemos que el bebé más pequeño tiene mayor riesgo de sufrir esta complicación y el inicio temprano de inmunoglobulina intravenosa (IGIV) es la clave para la prevención. Por supuesto, existe una influencia genética y ambiental en la respuesta y el resultado. ¿Podemos identificar a los bebés o niños en riesgo en las primeras etapas de su enfermedad? Hay varias herramientas de predicción disponibles para identificar a quienes corren riesgo de sufrir CAA y las iniciales se basaron en poblaciones japonesas. Puede que sea necesario disponer de esas herramientas de predicción derivadas de diferentes poblaciones…
Is SARS-CoV-2 Infection Causing the Reactivation of Cytomegalovirus?. The Pediatric Infectious Disease Journal. 42(11):e427-e429, November 2023.
La infección por CMV suele ser una infección latente y el virus se reactiva una vez que se suprime el sistema inmunológico del huésped. La infección por CMV es una de las causas comunes de infección congénita en recién nacidos e incluso de aborto espontáneo y muerte neonatal. 1 El CMV se transmite de la madre al feto a través de la placenta y es más peligroso para el feto cuando se contrae al principio del embarazo. Un estudio encontró que los pacientes de edad avanzada críticamente enfermos con infección por coronavirus 2 (SARS-CoV-2) del síndrome respiratorio agudo grave tenían más probabilidades de estar coinfectados con CMV. 2 Sin embargo, aún no existen estudios sobre si la infección por CMV también se produce en personas en edad fértil tras la infección por SARS-CoV-2. Desde que el gobierno chino ajustó su estrategia de control de la COVID-19, muchas personas han resultado infectadas en un corto período. Nuestro laboratorio identificó por primera vez una muestra positiva para SARS-CoV-2 el 12 de diciembre de 2022, y las pruebas posteriores revelaron un rápido aumento en la proporción de la población infectada al 66,19 % ( Figura 1 ) . Esta tendencia de infección también es consistente con el estudio realizado en Macao, China, y la tendencia de prevalencia publicada por el Centro Chino para el Control y la Prevención de Enfermedades. 3 , 4 La tasa de positividad de CMV-IgM también aumentó drásticamente después del pico de infecciones por SARS-CoV-2.
Bibliografía octubre 2023
Nirsevimab para la prevención de la enfermedad por virus respiratorio sincitial en niños. Posicionamiento de la Sociedad Española de Infectología Pediátrica An Pediatr (Barc). 2023;99:257-63.
Recomendaciones de la Sociedad Española de Neonatología para la profilaxis frente a las infecciones graves por virus respiratorio sincitial con nirsevimab, para la estación 2023-2024. An Pediatr (Barc). 2023;99:264-5
Las infecciones por el virus respiratorio sincitial (VRS) son la causa más frecuente de hospitalización pediátrica en España en menores de un año, siendo especialmente frecuentes las formas graves que precisan hospitalización en los recién nacidos y lactantes de menos de 3 meses y las causantes de un elevado número de consultas en medicina de atención primaria y urgencias hospitalarias por infecciones del tracto respiratorio inferior1. Además, están relacionadas con la aparición de episodios de sibilancias de repetición en el lactante que pueden comprometer la función respiratoria a medio plazo, y se han asociado con el desarrollo de asma en poblaciones sin antecedentes de atopia.
Durante más de 20 años se ha realizado de forma muy eficaz profilaxis de estas infecciones con un anticuerpo monoclonal, palivizumab, de coste elevado y vida media corta, en poblaciones definidas como de alto riesgo de presentar un proceso grave o muy grave por VRS, definido claramente por la Sociedad Española de Neonatología.
La aparición de un nuevo anticuerpo monoclonal con vida media más larga y con eficacia y seguridad demostrada, nirsevimab, ha abierto la posibilidad de realizar inmunoprofilaxis pasiva de forma universal a todos los lactantes sanos para prevenir estos cuadros en la época de mayor riesgo de infecciones del tracto respiratorio inferior graves, fundamentalmente en el primer año de vida2–6.
La aprobación para su uso en la Unión Europea el 3 de noviembre de 2022 ha permitido que se pueda emplear de forma amplia en esta primera estación epidémica de 2023-2024 en España. Recientemente también ha sido aprobado por la Administración de Medicamentos y Alimentos americana (el 17 de julio de 2023) y se han realizado recomendaciones de uso tanto por el Ministerio de Sanidad español, a través del grupo de expertos de la Dirección General de Salud Pública, como por los Centros para el Control y la Prevención de Enfermedades en Estados Unidos. La ficha técnica del producto prevé su uso en lactantes sanos para prevenir las infecciones graves por VRS en la primera estación, recomendando seguir las indicaciones de uso oficiales.
Es por todo ello que nuestra Sociedad recomienda para la profilaxis en esta próxima estación, de epidemia de infecciones por VRS, 2023-2024, que se emplee nirsevimab en los grupos de pacientes que se detallan en la tabla 1, teniéndose en cuenta las consideraciones adicionales de la tabla 2.
Nirsevimab y otras estrategias para la prevención de la infección por VRS. An Pediatr (Barc). 2023;99:221-3
La importancia de las inmunizaciones una vez más ha quedado demostrada con la pandemia por SARS-CoV-2, haciendo que esta haya dejado de ser una emergencia internacional. Afortunadamente, hoy disponemos de nuevas herramientas frente a otro virus, el respiratorio sincitial (VRS): un anticuerpo monoclonal (AcM), nirsevimab, y una vacuna (RSVPreF).
La Asociación Española de Pediatría fue la primera sociedad científica mundial en recomendar la inclusión de nirsevimab como inmunización sistemática para recién nacidos y menores de 6 meses, y anualmente a menores de 2 años con enfermedades subyacentes que aumenten el riesgo de infección grave por VRS, tal y como se recoge en el Calendario de Inmunizaciones publicado el 01/01/20231. Los motivos para su inclusión fueron la eficacia y la seguridad demostradas en los ensayos clínicos, alta carga de enfermedad y su aprobación por la Comisión Europea el 31/10/2022 tras la recomendación de la Agencia Europea de Medicamentos (EMA). Nirsevimab actúa uniéndose al sitio antigénico Ø prefusión (pre-F) del VRS, bloqueando la fusión del virus con células del árbol respiratorio. Respecto a palivizumab, nirsevimab tiene la ventaja de su capacidad neutralizante 50-100 veces mayor, y una semivida más prolongada, por lo que una única dosis protege durante la temporada VRS.
Drug Shortages in Pediatrics in Europe: The Position of the European Pediatric Societies. J Pediatr. 2023 Oct;261:113472.
La escasez de medicamentos con y sin receta no es un fenómeno nuevo. La reciente crisis sanitaria provocada por la pandemia de COVID-19 ha puesto de relieve aún más la escasez crónica de medicamentos y equipos médicos en muchos países occidentales. Este es un problema creciente para los sistemas nacionales de salud de Europa. En los últimos años, la escasez de todo tipo de medicamentos se ha vuelto cada vez más común en pediatría hospitalaria y atención primaria y representa una amenaza para la salud de adultos y niños en Europa y Estados Unidos. Ya en abril de 2020, la Alianza de Hospitales Universitarios Europeos advirtió que la creciente demanda por parte de las unidades de cuidados intensivos de anestésicos, antibióticos, relajantes musculares y medicamentos “no autorizados” para el tratamiento de la COVID-19 podría provocar desabastecimientos. Sin embargo, después de 2020, con una producción en descenso, problemas logísticos y prohibiciones de exportación y almacenamiento debido a la actual crisis sanitaria relacionada con la pandemia, el riesgo de escasez ha aumentado. En septiembre de 2020, el Parlamento de la Unión Europea (UE) votó una resolución que pedía que la UE fuera más autosuficiente en atención sanitaria.5 En el texto, los miembros del Parlamento Europeo pidieron asegurar las existencias, restablecer la producción local de medicamentos y garantizar una mejor coordinación europea de las estrategias nacionales de salud. Lamentablemente, 2 años después, el problema no se ha solucionado, al contrario, ha empeorado. Actualmente, los sistemas de salud pública se enfrentan a una crisis de escasez de medicamentos de magnitud imprevista, es decir, que está socavando gravemente la salud pública de las naciones europeas.
3En particular, la pediatría de atención primaria está en gran apuro, debido a la escasez de medicamentos esenciales para garantizar la salud de la población pediátrica.
Entre 2000 y 2018, la escasez de medicamentos en la UE se multiplicó por 20. Sin embargo, según una nota de la Comisión Europea, la disponibilidad de productos esenciales ampliamente utilizados siguió disminuyendo significativamente después de esa fecha. Como se analiza en el informe de la UE, las causas son complejas e incluyen problemas de producción, cuotas industriales y comercio paralelo legal, es decir, la importación de medicamentos de otros estados miembros donde el precio es más bajo. Otras causas son las epidemias y los desastres naturales, que provocan aumentos imprevistos de la demanda, y del coste de los medicamentos, que se fija a nivel nacional. La UE depende cada vez más de terceros países, en particular India y China, para la producción de ingredientes farmacéuticos activos, materias primas químicas y medicamentos.
Desgraciadamente, las soluciones adoptadas por la UE no parecen haber conseguido mitigar el problema de la escasez de medicamentos, a pesar de que el Parlamento Europeo había pedido reforzar la producción de medicamentos en Europa y establecer normas mínimas de calidad para la asistencia sanitaria, adoptando las mejores prácticas para la gestión de reservas, aumentando la compra conjunta de medicamentos y simplificando la transferencia de medicamentos entre los estados miembros.
En su resolución de 2017, el Parlamento Europeo pidió un mejor seguimiento de los costos de investigación y desarrollo, la financiación pública y los gastos de mercado para hacer que los medicamentos sean más asequibles. En abril de 2020, la Comisión Europea emitió directrices para contrarrestar la escasez de medicamentos debido a la pandemia de coronavirus pidiendo a los estados miembros que suspendan las prohibiciones de exportación, eviten las reservas nacionales y aumenten y reorganicen la producción. Sin embargo, el problema de la escasez de medicamentos parece todavía no resuelto y una amenaza para la salud de los niños.
Este comentario, escrito conjuntamente por la Confederación Europea de Pediatras de Atención Primaria y la Asociación Europea de Pediatría/Unión de Sociedades y Asociaciones Nacionales Europeas de Pediatría, destaca una declaración conjunta emitida por las dos principales sociedades pediátricas europeas que abordan el grave problema de la escasez de medicamentos en la atención primaria. pediatría en Europa ( tabla ).
Tabla Cómo abordar la escasez de medicamentos en pediatría de atención primaria en Europa
|
Prevalence and Clinical Characteristics of Children With Nonsevere Tuberculosis in Spain. The Pediatric Infectious Disease Journal. 42(10):837-843, October 2023.
Evaluar la prevalencia y características de la tuberculosis no grave en niños en España. Recientemente se ha demostrado que estos niños pueden ser tratados con una pauta de 4 meses en lugar de la pauta de tratamiento clásica de 6 meses, con la misma efectividad y resultados, disminuyendo la toxicidad y mejorando la adherencia.
Métodos:
Realizamos un estudio de cohorte retrospectivo en una cohorte de niños ≤16 años con tuberculosis. Los casos de tuberculosis no grave incluyeron niños con baciloscopia negativa y tuberculosis respiratoria confinada a un lóbulo, sin obstrucción significativa de las vías respiratorias, sin derrame pleural complejo, sin caries y sin signos de enfermedad miliar, o con enfermedad de los ganglios linfáticos periféricos. Se consideró que los niños restantes padecían tuberculosis grave. Estimamos la prevalencia de la tuberculosis no grave y comparamos las características clínicas y los resultados entre los niños con tuberculosis grave y no grave.
Resultados:
Se incluyeron un total de 780 pacientes [46,9% hombres, mediana de edad 5,5 años (RIC: 2,6-11,1)], de los cuales 477 (61,1%) tenían tuberculosis no grave. La tuberculosis no grave fue menos frecuente en niños <1 año (33% frente a 67%; P <0,001) y >14 años (35% frente a 65%; P = 0,002), diagnosticados principalmente en estudios de rastreo de contactos (60,4% frente a 29,2%; P < 0,001) y más frecuentemente asintomáticos (38,3% vs 17,7%; P < 0,001). La confirmación de la tuberculosis en enfermedades no graves fue menos frecuente mediante cultivo (27,0% frente a 57,1%; P <0,001) y mediante pruebas moleculares (18,2% frente a 48,8%; P <0,001). Las secuelas fueron menos frecuentes en niños con enfermedad no grave (1,7 frente a 5,4%; P <0,001). Ningún niño con enfermedad no grave murió.
Conclusiones: Dos tercios de los niños tenían tuberculosis no grave, en su mayoría con presentación clínica benigna y resultados microbiológicos negativos. En los países con baja carga de tuberculosis, la mayoría de los niños con tuberculosis podrían beneficiarse de regímenes de corta duración.
Topical antibiotics and artificial tears associated with reduced infective-conjunctivitis symptoms. J Pediatr. 2023 Oct;261:113320.
La resolución espontánea de la conjuntivitis infecciosa aguda es una observación clínica común. Sin embargo, las inconsistencias en la literatura sobre los efectos de la terapia con antibióticos para reducir la gravedad o la duración de los síntomas han mantenido el debate a largo plazo sobre si dicha terapia está indicada y, de ser así, su duración adecuada. El ensayo actual buscó abordar el posible efecto antiséptico del placebo al comparar los efectos del tratamiento de moxifloxacina al 0,5% con carboximetilcelulosa sódica (una lágrima artificial) al incluir un tercer grupo que no recibió tratamiento. Los resultados de las comparaciones por pares revelaron que el placebo que contiene no antisépticos aún puede proporcionar beneficios terapéuticos al reducir presumiblemente las cargas de patógenos locales. Como se identificó en una revisión Cochrane actualizada reciente, Las principales fuentes de heterogeneidad existen en el diseño y la realización del ensayo, lo que contribuye a la evidencia inconsistente observada. Estas heterogeneidades incluyen una variedad de clases de antibióticos (fluoroquinolonas o no fluoroquinolonas); diferentes momentos en los que se evalúan los resultados en relación con la duración del tratamiento (“fin de la terapia” o “prueba de curación”); y diferentes enfoques analíticos (población por intención de tratar (ITT) o ITT modificada). Se necesitan comparaciones directas de calidad para garantizar una evaluación justa de la eficacia clínica, ya sea comparando diferentes clases de antibióticos o diferentes duraciones del mismo tratamiento.
Pregunta
Entre los niños con conjuntivitis infecciosa, ¿cuál es la eficacia terapéutica de los antibióticos tópicos, en comparación con placebo o ningún antibiótico, en la reducción de la duración de los síntomas conjuntivales?
Diseño
Ensayo controlado aleatorio (ECA) y metanálisis (MA).
Configuración
ECA: Atención primaria de salud en Oulu, Finlandia.
Participantes
ECA: 6 meses – 7 años con conjuntivitis infecciosa aguda. MA: 1 mes – 18 años.
Intervención
ECA: gotas para los ojos de moxifloxacina, gotas para los ojos con placebo (carboximetilcelulosa sódica, lágrimas artificiales) o ninguna intervención.
Resultados
ECA: Días hasta la curación clínica. MA: Proporción de participantes con síntomas conjuntivales los días 3 a 6.
Resultados principales
ECA: 30, 27 y 31 participantes fueron asignados al azar a moxifloxacina, placebo y ninguna intervención, respectivamente. La moxifloxacina, en comparación con ninguna intervención, redujo significativamente el tiempo de curación, 3,8 frente a 5,7 días, diferencia: −1,9 días (IC del 95 %, −3,7 a −0,1 días). El análisis de supervivencia demostró que tanto la moxifloxacina como el placebo (lágrimas artificiales) acortaron significativamente el tiempo hasta la curación clínica en comparación con ninguna intervención. MA: Los antibióticos redujeron la proporción de participantes con síntomas conjuntivales en los días 3 a 6, odds ratio 0,59 (IC del 95%, 0,39 - 0,91).
Conclusiones
Los antibióticos tópicos y las lágrimas artificiales redujeron la duración de los síntomas de la conjuntivitis.
Association of Radiology Findings with Etiology of Community Acquired Pneumonia among Children J Pediatr .Octubre de 2023: 261: 113333
Evaluar la asociación entre la consolidación en la radiografía de tórax y la etiología bacteriana típica de la neumonía adquirida en la comunidad (NAC) infantil en el estudio Etiología de la neumonía en la comunidad.
Diseño del estudio
Se incluyeron niños hospitalizados <18 años con NAC inscritos en el estudio Etiología de la neumonía en la comunidad en 3 hospitales infantiles entre enero de 2010 y junio de 2012. Las pruebas de muestras de sangre y respiratorias utilizaron múltiples modalidades para identificar infecciones bacterianas o virales típicas y atípicas. Los radiólogos del estudio clasificaron las radiografías de tórax (consolidación, otros infiltrados [intersticiales y/o alveolares], derrame pleural) utilizando los criterios de neumonía modificados de la Organización Mundial de la Salud. Los patrones de infiltrado se compararon según la etiología de la NAC.
Resultados
Entre 2212 niños, hubo 1302 (59%) con consolidación con o sin otros infiltrados, 910 (41%) con otros infiltrados y 296 (13%) con derrame pleural. En 1795 niños se detectó al menos 1 patógeno. Entre estos pacientes, la consolidación (74%) fue el patrón observado con mayor frecuencia (74% en la NAC bacteriana típica, 58% en la NAC bacteriana atípica y 54% en la NAC viral). Los valores predictivos positivos y negativos de consolidación para la NAC bacteriana típica fueron del 12 % (IC del 95 %: 10 %-15 %) y del 96 % (IC del 95 %: 95 %-97 %), respectivamente. En un modelo multivariable, la NAC bacteriana típica se asoció con derrame pleural (OR 7,3, IC 95 % 4,7-11,2) y glóbulos blancos ≥15 000/mL (OR 3,2, IC 95 % 2,2-4,9) y ausencia de sibilancias ( OR 0,5, IC 95% 0,3-0,8) o detección viral (OR 0,2, IC 95% 0,1-0,4).
Conclusiones
La consolidación predijo mal la PAC bacteriana típica, pero su ausencia hizo que la PAC bacteriana típica fuera improbable. El derrame pleural fue el mejor predictor de infección bacteriana típica, pero demasiado poco común para ayudar a predecir la etiología.
Consolidation on Chest Radiograph is not as Predictive of Bacterial Pneumonia in Hospitalized Children as has been Thought The Journal of Pediatrics : https://doi.org/10.1016/j.jpeds.2023.113670
En un análisis secundario de 2212 niños hospitalizados en tres hospitales infantiles con neumonía adquirida en la comunidad (CAP) durante la participación en el estudio prospectivo nacional EPIC, en 1795 niños se detectó al menos un patógeno viral o bacteriano típico o atípico. Un solo radiólogo del estudio en cada institución volvió a leer una muestra aleatoria de las radiografías del estudio previamente interpretadas y clasificó los hallazgos de acuerdo con las definiciones pediátricas de la OMS de 2005. Los investigadores se centraron en el valor predictivo de la consolidación radiográfica para la etiología de la neumonía entre aquellos con patógenos detectados y encontraron solo un 12% de valor predictivo positivo de consolidación para la detección bacteriana. Esta precisión mucho menor de lo esperado debe considerarse con estas advertencias. En primer lugar, el estudio se realizó hace 10 o 12 años. Es probable que los hallazgos sean válidos en 2023 porque no se espera que la etiología de la NAC haya cambiado sustancialmente desde entonces, y los métodos moleculares utilizados en el estudio EPIC estaban adelantados a su tiempo, es decir, similares a los que se utilizan actualmente. En segundo lugar, existe una variabilidad interobservador entre las interpretaciones de los radiólogos. Especialmente relevante es la dificultad que a menudo surge a la hora de diferenciar la atelectasia (limitación del espacio) de la consolidación (ocupación del espacio). Esto es pertinente ya que la fisiopatología de la neumonía viral incluye áreas de hiperaireación alveolar yuxtapuestas a áreas de atelectasia. En tercer lugar, los hallazgos se limitan a los niños hospitalizados. En cuarto lugar, a pesar de utilizar hemocultivos y pruebas de PCR bacterianas en sangre y líquido pleural, es posible que la mayoría de los casos bacterianos aún no se confirmen. Necesitamos pruebas más sensibles para confirmar >85% de las neumonías bacterianas sin bacteriemia, líquido pleural disponible, aspirado traqueal o líquido de lavado broncoalveolar.
Sexually transmitted infections in Spain: Current status (Infecciones de transmisión sexual en España: Situación actual). Rev Esp Quimioter 2023; 36(5): 444-465
RESUMEN
Las Infecciones de Transmisión Sexual (ITS) constituyen un problema de Salud Pública de primera magnitud. Los problemas inherentes a su diagnóstico, tratamiento y prevención tienen que ver no solo con la naturaleza de las mismas, sino también con problemas de organización y de solapamiento de competencias de las distintas autoridades sanitarias.
La situación real de las ITS en España no se conoce bien en el momento actual. Por este motivo, el Comité Científico sobre COVID y Patógenos emergentes del Ilustre Colegio Oficial de Médicos de Madrid (ICOMEM) se ha formulado una serie de preguntas sobre este tema que ha distribuido, no sólo entre los miembros del Comité, sino también entre expertos ajenos al mismo. Las autoridades ministeriales aportan cifras muy elevadas y crecientes de infección gonocócica, sífilis, infección por Chlamydia trachomatis y Linfogranuloma venéreo.
Tanto la infección por VIH como Monkeypox son en nuestro medio dos importantes ITS causadas por virus a las que deben añadirse, principalmente, las infecciones por el Virus herpes simplex (VHS) y el Virus del Papiloma Humano (HPV). Emergen patógenos como Mycoplasma genitalium que plantean no sólo retos patogénicos si no también problemas terapéuticos, como ocurre en el caso de N. gonohrroeae.
Los caminos que siguen los pacientes con sospecha de ITS hasta su adecuado diagnóstico y tratamiento no se conocen bien en España. Los expertos entienden que este problema es fundamentalmente manejado en instituciones sanitarias de titularidad pública, y que los servicios de Atención Primaria y de Urgencias Hospitalarias, junto con algunas instituciones monográficamente destinadas a este problema, son los receptores de la mayor parte de estas enfermedades. Una de las dificultades más serias de las ITS estriba en la disponibilidad de las pruebas microbiológicas necesarias para su diagnóstico, particularmente en esta época de externalización de servicios de Microbiología. A ello se suma el aumento de costes de la implantación de técnicas moleculares de última generación y las dificultades del transporte de muestras. Está claro que las ITS no son enfermedades a las que esté igualmente expuesta toda la población, por lo que es necesario conocer mejor los grupos de riesgo donde centrarse las necesarias intervenciones, adaptadas a su idiosincrasia. No hay que olvidar que las ITS son también un problema en la edad pediátrica y que su presencia puede ser un marcador de abuso sexual con lo que supone de actividad asistencial pero también medicolegal. Las ITS son, finalmente, infecciones que se asocian a un elevado gasto de cuyas cifras disponemos de información muy escasa. La posibilidad de la realización automática de pruebas de laboratorio para su detección tropieza con problemas éticos y legales que no siempre tienen una fácil solución. España ha creado un área ministerial de atención específica a las ITS y existen planes para mejorar el diagnóstico, tratamiento y prevención de estos problemas, pero carecemos todavía de la necesaria evidencia sobre el impacto de los mismos. No podemos olvidar que se trata de enfermedades que trascienden al individuo y constituyen un problema de Salud Pública.
Casos clínicos
Pott’s Puffy Tumor in Pediatric Patients: Case Series and Literature Review. The Pediatric Infectious Disease Journal. 42(10):851-856, October 2023.
El tumor hinchado de Pott (PPT) es una complicación poco común de la sinusitis frontal. Aunque puede ocurrir a cualquier edad, la incidencia es mayor durante la adolescencia.
Métodos:
Presentamos una serie de 10 pacientes pediátricos (de 9 a 17 años de edad) que presentaron PPT en 2 hospitales pediátricos de atención terciaria en el centro de Israel entre enero de 2018 y agosto de 2022 y revisamos la literatura publicada sobre PPT pediátrico.
Resultados:
Las presentaciones clínicas más comunes incluyeron dolor de cabeza (10 casos), hinchazón frontal (6 casos) y fiebre (5 casos). La duración de los síntomas antes del ingreso fue de entre 1 y 28 días (mediana de 10 días). El diagnóstico de TPP se realizó mediante estudios de imagen en una mediana de 1 día después del ingreso. A los 10 pacientes se les realizaron estudios de tomografía computarizada y a 6 pacientes también se les realizó una resonancia magnética. La tasa global de complicaciones intracraneales fue del 70%. Los 10 niños fueron tratados con antibióticos sistémicos e intervenciones quirúrgicas. El grupo Streptococcus constellatus fue la bacteria causal más común. Los 10 pacientes se recuperaron sin incidentes.
Conclusiones:
Nuestros hallazgos muestran que se debe aplicar un alto índice de sospecha de PPT a los adolescentes que presentan dolor de cabeza prolongado e hinchazón frontal. La tomografía computarizada con contraste es una primera herramienta adecuada para la evaluación; sin embargo, se debe realizar una resonancia magnética para determinar la necesidad de tratamientos intervencionistas intracraneales si existe alguna sospecha de afectación intracraneal. Se puede esperar una recuperación completa con un tratamiento antibiótico adecuado y una intervención quirúrgica en la mayoría de los casos.
Acute Suppurative Thyroiditis in Children: Clinical Decision-Making. The Pediatric Infectious Disease Journal. 42(10):e384-e388, October 2023.
Las tiroiditis supuradas agudas son infecciones infrecuentes, aunque es necesario su manejo temprano y adecuado para reducir complicaciones y recurrencias. Revisamos la presentación clínica, etiología, evolución clínica y manejo de 9 casos de infecciones tiroideas diagnosticadas en niños, y analizamos la existencia de factores predisponentes a estas infecciones.
Retropharyngeal Abscess with Clival Osteomyelitis Caused by Streptococcus intermedius and Staphylococcus aureus in a 6-Year-old Boy. The Pediatric Infectious Disease Journal. 42(10):e390-e391, October 2023.
Nuestro paciente era un niño de 6 años previamente sano. Presentó con febrícula (38,3 máx.), cefaleas y tortícolis. En un hospital local se realizó una tomografía computarizada de cabeza y cuello y se estableció el diagnóstico de absceso retrofaríngeo. El paciente fue enviado a nuestra clínica para estudios y terapia adicionales. Su recuento sanguíneo fue de 8600 L/cm3 con predominio de neutrófilos del 76%. La proteína C reactiva fue de 81,7 mg/L. El resto de las pruebas bioquímicas de rutina no tuvieron ninguna novedad. Los resultados de la prueba de frotis de garganta fueron negativos. Dos series de hemocultivos tomados antes de la terapia antimicrobiana fueron estériles. Consultamos a un especialista en otorrinolaringología quien al tercer día de internación realizó adenoidectomía con incisión y drenaje del absceso retrofaríngeo. Una muestra de pus enviada para cultivo mostró crecimiento de S. intermedius sensible a penicilina, ampicilina, ceftriaxona y vancomicina. Un hisopo de la herida tomado durante la operación mostró el crecimiento de S. intermedius (misma sensibilidad) y S. aureus , sensible a la penicilina y flucloxacilina pero resistente a la clindamicina.
A Case of Encephalitis Following Rotavirus Vaccine in an Infant. The Pediatric Infectious Disease Journal. 42(10):e393-e394, October 2023.
Leemos con gran interés el artículo de Slotboom et al 1 sobre las complicaciones neurológicas de las infecciones por rotavirus en niños. La vacuna contra rotavirus es segura y eficaz en niños inmunocompetentes, con baja incidencia de eventos adversos. El rotavirus puede causar complicaciones neurológicas como encefalopatía, encefalitis, cerebelitis y convulsiones en los niños. 1–3 Sin embargo, no se comprende completamente si la vacuna contra el rotavirus está asociada con complicaciones neurológicas. Se han informado abultamiento de la fontanela, episodios hipotónicos-hiporeactivos, espasmos infantiles, opistótonos y fenómenos similares a convulsiones, 4 pero no hubo evidencia de un mayor riesgo de encefalitis o encefalopatía asociada con la vacuna contra rotavirus. 4 , 5 En este documento, informamos un caso de encefalitis después de la vacuna contra rotavirus en un bebé.
Un lactante varón de 2 meses ingresó al servicio de urgencias con antecedentes de 1 día de fiebre, vómitos, irritabilidad y diarrea leve. Había recibido su primera dosis de vacuna contra rotavirus (Rotarix) 3 días antes del inicio de los síntomas. El paciente no había recibido ninguna vacuna excepto rotavirus y hepatitis B (al nacer y al mes de edad). En el examen, el bebé estaba letárgico y tenía una temperatura de 37,9 °C. El examen neurológico reveló hipotonía generalizada, reflejo de succión deficiente y capacidad de respuesta disminuida a los estímulos. El paciente fue hospitalizado con sospecha de meningoencefalitis. Los estudios de laboratorio que incluyeron hemograma completo, glucosa en sangre y electrolitos, pruebas de función hepática y renal, niveles de lactato y amoníaco, análisis de sangre y orina para detectar errores congénitos del metabolismo y exámenes toxicológicos fueron todos normales. La prueba de heces para antígeno de rotavirus fue positiva. El rotavirus también se detectó mediante la prueba de reacción en cadena de la polimerasa (PCR) múltiple. El examen del líquido cefalorraquídeo (LCR) reveló pleocitosis con niveles normales de glucosa y proteínas. Una resonancia magnética (MRI) cerebral mostró una intensidad de señal anormal en la sustancia blanca de los lóbulos frontales y una hiperintensidad en el esplenio del cuerpo calloso. Un electroencefalograma reveló enlentecimiento difuso compatible con encefalopatía. Se inició tratamiento empírico con aciclovir y ceftriaxona. Los paneles de PCR multiplex respiratorio y de LCR fueron negativos. Los cultivos de sangre, LCR y heces permanecieron estériles. Se suspendieron los tratamientos antimicrobianos y los síntomas neurológicos del paciente se recuperaron por completo en 5 días.
A Rare Case of Rotavirus-related Acute Benign Myositis. The Pediatric Infectious Disease Journal. 42(10):e396-e397, October 2023.
La gastroenteritis aguda es una enfermedad muy extendida que afecta a personas de todas las edades y que potencialmente puede provocar complicaciones graves, especialmente en niños pequeños y ancianos, que son más vulnerables a la deshidratación. Los virus entéricos identificados a principios de la década de 1970 se consideran una de las principales causas mundiales de gastroenteritis. 1 El rotavirus, un miembro de la familia Reoviridae, fue identificado como agente etiológico de la gastroenteritis grave en niños en 1973. 2 La gastroenteritis por rotavirus se manifiesta repentinamente, generalmente con vómitos y diarrea acuosa acompañados de febrícula y calambres abdominales. 1 La gastroenteritis por rotavirus también puede provocar deshidratación y muerte. Se observa con mayor frecuencia en niños menores de 5 años. El rotavirus se puede detectar en muestras de heces mediante microscopía electrónica y con técnicas serológicas y moleculares. La infección puede ser sintomática o asintomática. 3 El rotavirus es responsable de aproximadamente el 40% de las consultas hospitalarias en los países en desarrollo. El número anual de muertes en todo el mundo causadas por rotavirus es de aproximadamente 200.000. El tratamiento de la infección por rotavirus con gastroenteritis viral se basa únicamente en la reposición de líquidos y electrolitos, en lugar de terapia con antibióticos o antivirales. 1
Un niño con dolor en las piernas o que se niega a caminar es motivo de ansiedad tanto para los padres como para los proveedores de atención médica. La miositis infantil aguda benigna es una causa común y autolimitada de dolor en las piernas en los niños. Leichtenstern lo informó por primera vez en 1905 como dolor sensible en el muslo y la pantorrilla que representaba una complicación de la influenza. La incidencia y prevalencia absolutas son inciertas y no existen directrices de tratamiento específicas. 4 Rara vez se ha informado que la gastroenteritis por rotavirus cause síntomas extraintestinales. 5 Presentamos un caso de miositis aguda benigna asociada con gastroenteritis por rotavirus, una causa rara de afectación extraintestinal.
Un niño de 3 años y 1 mes de edad, previamente sano, acudió a urgencias por presentar vómitos, diarrea y fiebre persistentes de 4 días de evolución. El paciente presentaba una ligera deshidratación y una temperatura corporal de 38 °C. Su historia no era notable y no había consanguinidad parental presente en su historia familiar. En el examen físico, la orofaringe estaba hiperémica, los ruidos cardíacos eran rítmicos y no había ningún sonido o soplo adicional. Los ruidos respiratorios eran normales. El examen abdominal reveló aumento de los ruidos intestinales y dolor a la palpación. En el examen neurológico, el paciente estaba levemente agitado y los reflejos tendinosos profundos eran normoactivos. Las pruebas de laboratorio revelaron un recuento de leucocitos de 7.167/mm 3 (predominantemente linfomonocíticos) y la proteína C reactiva era normal. Sin embargo, en términos de parámetros bioquímicos, la alanina transferasa fue de 65 U/L (5-40 U/L) y la aspartato aminotransferasa de 150 U/L (5-40 U/L).
Nontyphoidal Salmonella Multiple Osteomyelitis in a Child With Sickle Cell Anemia. The Pediatric Infectious Disease Journal. 42(10):e394-e396, October 2023.
Aquí, reportamos un caso de osteomielitis múltiple por Salmonella no tifoidea (NTS) con buen pronóstico.
Un niño negro de 2 años con un diagnóstico de anemia falciforme al nacer recibió ácido fólico y penicilina por vía oral a largo plazo y sufrió repetidamente dolor abdominal y neumonía. El niño desarrolló fiebre alta y dolor abdominal con una temperatura corporal de 39 °C. No se observaron tos, expectoración, diarrea, convulsiones ni otros síntomas asociados. Se tomaron hemocultivos, urocultivos, examen de líquido cefalorraquídeo y radiografía de tórax. No se observaron abscesos ni vegetaciones en la TC abdominal con contraste y en la ecografía cardíaca, respectivamente. La ceftriaxona se realizó de forma empírica.
Para ampliar
Inborn Errors of Immunity in Children With Invasive Pneumococcal Disease: A Multicenter Prospective Study. The Pediatric Infectious Disease Journal. 42(10):908-913, October 2023.
En entornos con vacunación neumocócica conjugada universal, la enfermedad neumocócica invasiva (ENI) puede ser un marcador de un error congénito de inmunidad subyacente. El objetivo de este estudio fue determinar la prevalencia y caracterizar los tipos de inmunodeficiencias en niños que presentan ENI.
Métodos:
Estudio prospectiva multicéntrica tras la introducción del cribado inmunológico recomendado de forma rutinaria en niños que presentan ENI. La evaluación inmunológica mínima comprendió examen sanguíneo completo y series, inmunoglobulinas séricas (IgG, IgA e IgM), niveles de complemento y función. Los participantes incluidos fueron niños en quienes se aisló Streptococcus pneumoniae de un sitio normalmente estéril (líquido cefalorraquídeo, pleura, peritoneo y membrana sinovial). Si se aislaba de la sangre, era necesario que estuvieran presentes características de sepsis. Se excluyeron los niños con factores predisponentes a ENI (síndrome nefrótico, defecto anatómico o malignidad).
Resultados:
En general, hubo 379 episodios de ENI de los cuales 313 (83%) fueron elegibles para su inclusión y 143/313 (46%) tuvieron una evaluación inmunológica. De estos, a 17/143 (12%) se les diagnosticó una anomalía clínicamente significativa: hipogammaglobulinemia (n = 4), deficiencia de IgA (n = 3), inmunodeficiencia común variable (n = 2), asplenia (n = 2), inmunodeficiencia específica deficiencia de anticuerpos (n = 2), incontinentia pigmenti con disfunción inmunológica (n = 1), deficiencia de complemento alternativo (n = 1), deficiencia de factor H del complemento (n = 1) y trastorno congénito de la glicosilación (n = 1). El número necesario a investigar para identificar a 1 niño que presentaba ENI con una anomalía inmunológica fue 7 para niños menores de 2 años y 9 para niños de 2 años o más.
Conclusiones:
Este estudio respalda la evaluación inmune de rutina de niños que presentan ENI de cualquier edad, considerando la derivación a un inmunólogo pediátrico.
Epidemiología y características de la infección por SARS-COV-2 en el recién nacido y la gestante. Transferencia transplacentaria de inmunoglobulinas. Enferm Infecc Microbiol Clin. 2023;41:485-8
La infección por SARS-CoV-2 durante la gestación y su repercusión en el recién nacido eran, en los primeros meses de la pandemia, desconocidas. Recientes estudios han aportado información sobre la afectación clínica en el recién nacido y su evolución.
En este trabajo se muestra cómo varía la inmunidad pasiva en el recién nacido con relación al momento de infección SARS-CoV-2 materno.
Población y método
Estudio observacional, prospectivo y longitudinal en un hospital de tercer nivel. Se recogieron datos epidemiológicos y clínicos de las madres y sus recién nacidos desde mayo del 2020 hasta junio del 2021.
Resultados
Se ha incluido a un total de 109 madres y 109 neonatos. El 28,4% de las infecciones maternas fueron en el primer trimestre, el 24,8% en el segundo y el 58,8% en el tercero. El 56% de las infecciones maternas fueron sintomáticas, solo una gestante con infección respiratoria grave ingresó en Cuidados Intensivos. La edad gestacional media de los recién nacidos fue de 39 semanas, con un peso medio de 3.232g y un perímetro craneal de 35cm. Ocho recién nacidos hijos de madre con SARS-CoV-2 requirieron ingreso en la UCI neonatal: 2 por ictericia, 2 por distrés respiratorio, uno por prematuridad moderada y 3 por otras causas no relacionadas con infección atribuible a SARS-CoV-2. Los anticuerpos tipo IgG fueron positivas en el 56,9% de los recién nacidos. De las madres infectadas durante el primer trimestre, las IgG fueron positivas en el 32,2% de los recién nacidos, en el segundo trimestre resultaron positivos el 81,5% y en el tercero, el 58,8%. Ningún neonato presentó IgM positivas.
Conclusiones
La infección por SARS-CoV-2 durante la gestación proporciona anticuerpos IgG a la mitad de los recién nacidos. La presencia de anticuerpos en el recién nacido es más probable cuando la infección se ha producido en el segundo trimestre de gestación.
Executive summary consensus statement of imported diseases group (GEPI) of the Spanish Society of Infectious Diseases and Clinical Microbiology (SEIMC) and the Spanish Society of Tropical Medicine and International Health (SETMSI), on the diagnostic and treatment of imported schistosomiasis. Enferm Infecc Microbiol Clin. 2023;41:505-12
La esquistosomiasis es una enfermedad de elevada prevalencia, especialmente en población inmigrante, asociada a importante morbilidad y retraso diagnóstico fuera de zona endémica. Por estas razones, la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) y la Sociedad Española de Medicina Tropical y Salud Internacional (SEMTSI) han elaborado un documento conjunto de consenso que sirva de guía para el cribado, diagnóstico y tratamiento de esta patología en zonas no endémicas. Un panel de expertos de ambas sociedades identificó las principales preguntas a responder y elaboró las recomendaciones siguiendo la evidencia científica disponible en el momento. El documento fue revisado por los miembros de ambas sociedades para su aprobación final.
What’s New in the Molecular Diagnosis of Childhood Tuberculosis?. The Pediatric Infectious Disease Journal. 42(10):e377-e379, October 2023.
La recolección de muestras en niños para detectar tuberculosis (TB) es una consideración vital para lograr un diagnóstico microbiológico. 1 En niños que tienen dificultad para expectorar el esputo, particularmente aquellos menores de 5 años, la recolección de muestras incluye aspirado/lavado gástrico, que tiene una sensibilidad diagnóstica del 65%, y esputo inducido, donde 3 muestras acumulativas de esputo inducido pueden tener un valor diagnóstico. sensibilidad de alrededor del 85% al 90%. 2 Las muestras no invasivas, como los aspirados nasofaríngeos (NPA), las heces y los hisopos orales, son alternativas prometedoras. 3–5 En una comparación de NPA y aspirado gástrico, la sensibilidad diagnóstica de NPA fue del 50 % en pacientes con cultivo positivo y aumentó al 65 % con 2 muestras de NPA. 3 Recientemente, la Organización Mundial de la Salud (OMS) recomendó la prueba Xpert Ultra (Cepheid) en heces en casos de sospecha de tuberculosis pulmonar pediátrica. En comparación con un estándar de referencia, la sensibilidad y especificidad de la prueba Xpert Ultra en heces en niños con presunta tuberculosis son del 67% y el 99%, respectivamente. 4 La sensibilidad es mayor (79%) en niños con infección por VIH y esputo con baciloscopia positiva, pero menor en niños más pequeños, lo que potencialmente limita el uso de las heces como muestra de diagnóstico en este grupo de edad. 4 , 6 Se están evaluando hisopos orales tomados de la mucosa bucal o de la lengua para la detección de tuberculosis. 7 Sin embargo, en los niños, es necesaria la optimización de las pruebas comerciales de amplificación de ácidos nucleicos (NAAT), ya que la sensibilidad de los hisopos orales es solo del 22 % con Xpert Ultra. 8 Otros métodos de muestreo incluyen la prueba pediátrica Entero-string, que recupera líquido gástrico a través de un hilo de nailon enrollado en una cápsula ingerida para realizar pruebas de tuberculosis. 9 Se ha demostrado que el muestreo de bioaerosoles mediante mascarillas tiene una alta sensibilidad para detectar Mycobacterium tuberculosis (Mtb) exhalado y otros patógenos respiratorios en adultos.
Streptococcus pneumoniae Serotypes Causing Invasive Disease in Children Under 5 Years of Age After the Introduction of the Pneumococcal 13-Valent Conjugate Vaccine in El Salvador. The Pediatric Infectious Disease Journal. 42(10):e398-e399, October 2023.
La incidencia de enfermedad neumocócica invasiva (ENI) descrita por Makwana et al 1 de 2010 a 2016 en Inglaterra, luego de la introducción de la vacuna neumocócica conjugada 13 valente (PCV13), fue similar a la encontrada en El Salvador, Centroamérica, de 2011 a 2019. La PCV13 se introdujo en El Salvador en 2011.
Entre 2011 y 2019, se notificaron 72 casos de ENI en niños <5 años en El Salvador. Se observó una disminución del 38,7% en la incidencia de ENI, de 2,4 casos/100.000 habitantes en 2011 a 1,5 casos/100.000 habitantes en 2019 ( P < 0,001), con una disminución media anual de 0,77 casos/100.000 habitantes. La mayor disminución (52,5%) se observó en el grupo de edad de 1 a 4 años, donde la incidencia de ENI disminuyó de 1,9 a 0,9 casos/100.000 habitantes ( p < 0,001). Las tasas se calcularon para cada grupo de edad bajo estudio (<1 año, 1 a 4 años, >4 a <5 años) utilizando SPSS 26 (IBM, Armonk, NY).
Como se mencionó anteriormente, la PCV13 se introdujo en El Salvador en 2011. Dos años después, se detectó una disminución sustancial en los serotipos vacunales (VS) 1, 6 B, 7F, 14, 18C, 19A y 23F. Sin embargo, de 2011 a 2013 se siguieron registrando VS 9V, y de 2013 a 2015 se reportaron nuevos VS 4, 6A y 19F. En 2014 y 2015, VS 4 se informó una vez al año. De 2016 a 2018, no se aislaron VS de pacientes <5 años de edad a los que se les diagnosticó ENI. En 2018, la PCV13 fue sustituida por una vacuna neumocócica conjugada 10-valente (PCV10) para la vacunación sistemática en niños <2 años. En 2019 se aisló VS 19 F a partir de muestras clínicas de líquido pleural obtenidas de dos pacientes diagnosticados de neumonía más empiema, de 1 y 3 años de edad, respectivamente. La serotipificación de S. pneumoniae fue interrumpida en El Salvador en 2020 por falta de reactivos. La PCV10 fue reemplazada por la PCV13 en 2020.
A Comparison of Pathogen Detection and Risk Factors among Symptomatic Children with Gastroenteritis Compared with Asymptomatic Children in the Post-rotavirus Vaccine Era. J Pediatr. 2023 Oct;261:113551.
Describir la demografía, la distribución/estacionalidad de patógenos y los factores de riesgo en niños que buscaron atención por gastroenteritis aguda (AGE) en un departamento de emergencias del medio oeste de EE. UU. durante 5 años de vacunación posrotavirus (2011-2016) y, además, comparar los mismos datos con niños sanos emparejados. controles (HC).
Diseño del estudio
Se incluyeron participantes de AGE y HC <11 años inscritos en el estudio New Vaccine Surveillance Network entre diciembre de 2011 y junio de 2016. La AGE se definió como ≥3 episodios de diarrea o ≥1 episodio de vómitos. La edad de cada HC era similar a la edad de un participante de AGE. Se analizaron los patógenos para detectar efectos estacionales. Se compararon los factores de riesgo de los participantes para la enfermedad de AGE y las detecciones de patógenos entre HC y un subconjunto equivalente de casos de AGE.
Resultados
Se detectaron uno o más organismos en 1159 de 2503 niños (46,3%) con AGE en comparación con 99 de 537 HC (17,3%). El norovirus se detectó con mayor frecuencia entre los AGE (n = 568 [22,7 %]) y el segundo con mayor frecuencia en HC (n = 39 [6,8 %]). El rotavirus fue el segundo patógeno detectado con mayor frecuencia entre los AGE (n = 196 [7,8%]). Los niños con AGE tenían significativamente más probabilidades de haber informado de un contacto con una enfermedad en comparación con los HC, tanto fuera del hogar (15,6 % frente a 1,4 %; P < 0,001 ) como dentro del hogar (18,6 % frente a 2,1 %; P < 0,001). La asistencia a la guardería fue mayor entre los niños con AGE (41,4%) en comparación con los HC (29,5%; P < 0,001). La tasa de detección de Clostridium difficile fue ligeramente mayor entre los HC (7,0%) que entre los AGE (5,3%).
Conclusiones
El norovirus fue el patógeno más prevalente entre los niños con AGE. Se detectó norovirus en algunos HC, lo que sugiere una posible diseminación asintomática entre los HC. La proporción de participantes de AGE con un contacto enfermo fue aproximadamente 10 veces mayor que la de HC.
Text messages modestly increase influenza vaccination rates and timeliness of vaccination among children and teens at risk of severe influenza. J Pediatr Octubre de 2023: 261: 113546.
Tuckerman J, Harper K, Sullivan TR, Cuthbert AR, Fereday J, Couper J, et al. Short message service (SMS) reminder nudge for parents and influenza vaccination uptake in children and adolescents with special risk medical conditions. JAMA Pediatr 2023;177:337-44.
Pregunta
Entre los niños con condiciones médicas de riesgo especial, ¿cuál es la eficacia de los recordatorios del servicio de mensajes cortos (SMS o mensajes de texto), en comparación con un recordatorio médico únicamente, para mejorar las tasas y la puntualidad de la vacunación contra la influenza?
Diseño
Ensayo controlado aleatorio.
Configuración
Un hospital pediátrico terciario en Adelaide, Australia del Sur.
Participantes
Seiscientos niños y adolescentes de entre 6 meses y 17 años con condiciones de salud que los ponen en mayor riesgo de sufrir complicaciones por influenza.
Intervención
Recordatorio por SMS a los padres indicando la gravedad de la influenza, la necesidad de vacunar a sus hijos y la disponibilidad de vacunas gratuitas en su clínica.
Resultados
Recibo de ≥1 dosis de vacuna antigripal.
Resultados principales
Las tasas de vacunación contra la influenza fueron mayores entre los niños cuyos padres recibieron un recordatorio por SMS además de un recordatorio del médico en comparación con los niños que recibieron solo un recordatorio del médico, 38,6% frente a 26,2%, respectivamente, odds ratio ajustado, aOR, 1,79 (IC del 95%, 1,27-2,55). El tiempo hasta la vacunación contra la influenza también fue más corto para los niños cuyos padres recibieron un recordatorio por SMS, índice de riesgo ajustado, aHR, 1,67 (IC del 95 %, 1,25-2,22). Este efecto fue similar en todos los grupos de edad pediátrica.
Conclusión
Los recordatorios por SMS enviados a los padres durante el período de disponibilidad de la vacuna contra la influenza pueden aumentar las tasas de vacunación entre los niños con riesgo de sufrir complicaciones graves asociadas a la influenza.
Comentario
Aunque los niños con condiciones de salud de riesgo especial tienen más probabilidades de experimentar complicaciones asociadas a la influenza, las bajas tasas de vacunación contra la influenza entre los niños han sido un problema de larga data en países con recomendaciones de vacunación pediátrica contra la influenza. Los mensajes de texto ofrecen un medio relativamente sencillo y de bajo costo para administrar estrategias de recordatorio/recordación para aumentar las tasas de vacunación. El éxito de este enfoque se ha documentado previamente entre niños que buscan atención terciaria por afecciones médicas crónicas. – así como los niños en el ámbito de atención primaria.
Otras formas de recordatorios de vacunación, como correos electrónicos de los padres, 4han mostrado una modesta mejora similar en las tasas de vacunación. En línea con estos estudios previos, Tuckerman et al muestran que, además de una recomendación de un profesional sanitario, un recordatorio por SMS no sólo podría aumentar las tasas de vacunación sino también la puntualidad de la vacunación. Dado que la vacunación oportuna ofrece la mejor oportunidad para protegerse contra la influenza estacional, este es un hallazgo particularmente importante. A pesar de esto, es poco probable que los recordatorios por SMS resuelvan por sí solos las bajas tasas de vacunación. Aunque las tasas de inmunización entre el grupo SMS fueron más altas en comparación con el grupo de control, el 38,6% está lejos de una cobertura de vacunación óptima entre los niños con condiciones de salud especiales. Estos resultados indican que, si bien las intervenciones basadas en SMS son herramientas útiles y eficientes, es probable que complementen otras estrategias dentro de intervenciones de componentes múltiples.
Archivist: Do proton pump inhibitors increase the risk of serious infections?. Arch Dis Child. 2023 Oct;108(10):798.
Algunos lectores recordarán los distintos tratamientos para el reflujo gastroesofágico; muchos con eficacia cuestionable. Ya no se recomienda el uso de varios de ellos (p. ej., metoclopramida, cisaprida, cimetidina) o incluso se han retirado debido a efectos secundarios graves como somnolencia, efectos extrapiramidales, anomalías graves del intervalo QT que predisponen a arritmia cardíaca o interacción con otros fármacos. El desarrollo de inhibidores de la bomba de protones (IBP) parecía ser la respuesta o una ayuda parcial para el tratamiento de los síntomas. Ahora parece que este grupo de fármacos se asocia con infecciones graves (infecciones que requieren hospitalización) al interferir con la microbiota intestinal o, incluso, directamente...
The PHH-1V HIPRA vaccine: a new tool in the vaccination strategy against COVID-19. (La vacuna PHH-1V de HIPRA: una nueva herramienta en la estrategia contra la COVID-19) Rev Esp Quimioter 2023; 36(5): 507-515
Objetivos. La vacunación frente al SARS-CoV-2 es fundamental para mitigar el impacto personal, social y global de la enfermedad por coronavirus (COVID-19) a medida que pasamos de una fase pandémica a una endémica. Actualmente se requieren vacunas que ofrezcan una protección inmunológica amplia y duradera contra la infección, además de proteger de la enfermedad grave y la hospitalización. En este artículo se presenta una revisión de la evidencia científica para una nueva vacuna COVID-19, PHH-1V (Bimervax®; HIPRA HUMAN HEALTH S.L.U) y los resultados de un consenso de expertos.
Material y métodos. El comité de expertos incluyó expertos españoles en medicina, medicina de familia, pediatría, inmunología, microbiología, enfermería y veterinaria. El consenso se logró mediante un proceso de 4 fases que constó de una reunión presencial durante la cual se revisó la evidencia científica, un cuestionario en remoto para obtener opiniones sobre el valor de PHH-1V, una segunda reunión presencial de actualización y discusión sobre la evolución de la situación epidemiológica, los programas de vacunas y la evidencia científica para PHH-1V y una última reunión presencial en la que se obtuvo el consenso.
Resultados. Los expertos coincidieron en que PHH-1V constituye una vacuna novedosa y valiosa para el desarrollo de programas de vacunación destinados a proteger a la población de la infección y enfermedad por SARS-CoV-2. El consenso se basó en la evidencia del amplio espectro de eficacia contra las variantes establecidas y emergentes del SARS-CoV-2, una respuesta inmunológica potente y un buen perfil de seguridad. Las propiedades fisicoquímicas de la formulación de PHH-1V facilitan la manipulación y el almacenamiento apropiados para la absorción global.
Conclusiones. Las propiedades fisicoquímicas, formulación, inmunogenicidad y bajo perfil reactogénico de PHH-1V confirman la idoneidad de esta nueva vacuna COVID-19.
(¿Aumenta el uso de la mascarilla la tasa de portadores nasales de Staphylococcus aureus?). Rev Esp Quimioter 2023; 36(5): 549-551
Staphylococcus aureus es una bacteria Gram-positiva relevante en la práctica clínica. Este microorganismo puede formar parte de la microbiota de la piel y las mucosas, pero también puede causar infecciones diversas. Cuando coloniza S. aureus presenta su principal reservorio en la mucosa nasal, siendo esta localización una de las mejores para evaluar la portación de S. aureus. También se ha descrito una correlación entre la portación nasal y la posibilidad de sufrir una infección [1]. La prevalencia de colonización en población sana es muy elevada. Estudios longitudinales sugieren que el 20% de la población son portadores persistentes, el 30% de la población son portadores intermitentes y el 50% no están colonizados [2]. En un estudio realizado en la Universidad Complutense de Madrid en estudiantes preclínicos de Podología durante dos cursos académicos, entre 2018-19 y 2019-20, se observó una prevalencia del 22,7% de portadores nasales de S. aureus antes de la pandemia y del uso generalizado de mascarillas faciales [3]. Varios estudios han demostrado la eficacia de las mascarillas faciales en la prevención de la transmisión de enfermedades víricas [4], así como en la prevención de enfermedades bacterianas como la meningitis [5]. Sin embargo, hasta donde sabemos, no se han encontrado estudios en la literatura que analicen el impacto del uso continuado de mascarillas faciales en la pandemia en la portación de S. aureus. El objetivo de este estudio fue comparar la evolución de la portación nasal de S. aureus en una población de estudiantes preclínicos de Podología y Medicina en la pandemia COVID-19, en el curso 2021-22 con mascarilla facial, y en el curso 2022-23 sin mascarilla facial.
The Incidence of Lyme Borreliosis Among Children. The Pediatric Infectious Disease Journal. 42(10):867-874, October 2023.
Reconocida por primera vez en niños en los Estados Unidos, la borreliosis de Lyme (LB) es la enfermedad transmitida por garrapatas más prevalente en América del Norte y Europa. Sin embargo, la incidencia de LB en niños, incluida la variación geográfica y la diferencia con la de los adultos, no se describe completamente.
Métodos:
Recopilamos datos de vigilancia de sitios web de agencias de salud pública que informan datos de casos de LB estratificados por edad, que se combinaron con datos del censo para derivar estimaciones de incidencia. Se obtuvieron estimaciones de incidencia adicionales a través de una revisión sistemática de la literatura.
Resultados:
Identificamos 18 sistemas de vigilancia y 15 estudios publicados para derivar la incidencia de LB en niños. Se estimó una incidencia nacional de >10 casos en niños por 100.000 por año para los Estados Unidos y partes de Europa oriental, occidental y septentrional. Sin embargo, hubo una variación sustancial en la incidencia entre los países de algunas regiones europeas. Las estimaciones de incidencia nacional de la literatura coincidieron en gran medida con las estimaciones de la vigilancia. La incidencia pediátrica informada por la vigilancia fue menor que la incidencia en adultos en 8 países, similar a la incidencia en adultos en 3 países y mayor que la incidencia en adultos en 1 país. Entre todos los estratos de edad pediátrica, el estrato de 5 a 9 años tuvo la mayor proporción de casos pediátricos en la mayoría de los países.
Conclusiones:
Dado que el LB pediátrico representa una proporción sustancial de la incidencia general de LB en los países de Europa y América del Norte, los esfuerzos de prevención y control del LB deben dirigirse tanto a las poblaciones pediátricas como a las adultas. Sin embargo, se necesitan mejores datos para caracterizar completamente la diferencia en la incidencia entre regiones geográficas.
Helicobacter pylori Found Incidentally During Upper Endoscopy Performed for Diagnosis of Common Pediatric Gastrointestinal Diseases. Ped Infectious Disease Journal. 42(10):833-836, October 2023.
La gastritis por Helicobacter pylori ( H. pylori ) puede ser un hallazgo incidental durante la endoscopia superior realizada para diagnosticar la enfermedad celíaca (EED), la enfermedad inflamatoria intestinal (EII) y la esofagitis eosinofílica (EoE). Nuestro objetivo fue describir la incidencia de H. pylori en niños sometidos a endoscopia por ECe, EII y EEo y determinar las indicaciones de tratamiento.
Métodos:
Estudio retrospectivo, unicéntrico, basado en la revisión de informes de endoscopia de pacientes pediátricos, diagnosticados con CeD, EII y EEo, entre enero de 2017 y diciembre de 2021. Los datos recopilados incluyeron; edad, sexo, parámetros hematológicos, resultados endoscópicos, histológicos y de cultivos de H. pylori e información sobre el tratamiento de erradicación.
Resultados:
La gastritis por H. pylori se diagnosticó en 120 de 558 (21,5%) niños [72 (60%) mujeres, edad media 10,6 años] durante una gastroscopia realizada para el diagnóstico de otras enfermedades gastrointestinales. H. pylori estuvo presente en 87 de 404 (21,5%) pacientes con CeD, 27 de 113 (23,9%) con EII y 6 de 41 (14,6%) pacientes con EOE ( p = 0,46). La principal indicación de tratamiento fue la presencia de úlceras, en 4 de 120 (3,3%), y erosiones en 17 de 120 (14,2%). Se recomendó tratamiento de erradicación en 22 de 120 (18,3%) pacientes, 8 de 87 (9,2%) con ECe, 10 de 27 (37%) con EII y 4 de 6 (66,7%) pacientes con EEo, p < 0,001 . Se identificaron cuatro predictores de tratamiento positivos independientes; edad mayor de 10 años {odds ratio (OR) = 10,57 [intervalo de confianza (IC) del 95% 1,88-59,36], P = 0,007} la presencia de gastritis nodular (OR = 5,03 [IC del 95% 1,09-23,15], P = 0,38 ), erosiones [OR = 49,21 (IC 95% 8,19–295,83), P < 0,000] y úlceras [OR = 22,69 (IC 95% 1,25–410,22), P = 0,035]. La EC fue un fuerte predictor negativo para el tratamiento [OR = 0,23 (IC del 95 %: 0,002–0,241), P = 0,002].
Conclusiones:
La gastritis por H. pylori es un hallazgo incidental común durante la endoscopia. Las indicaciones de tratamiento no están bien definidas y deberían investigarse más a fondo.
Bacterial Infections and Clinical Outcomes Among Febrile Infants up to 90 Days Old With SARS-CoV-2 Infection: A Multicenter Cohort Study. The Pediatric Infectious Disease Journal. 42(10):905-907, October 2023.
Presentamos un gran estudio de cohorte multicéntrico que tuvo como objetivo evaluar las tasas de infección bacteriana entre bebés febriles de hasta 90 días de edad que acudieron al departamento de urgencias pediátricas con infección por coronavirus 2 del síndrome respiratorio agudo severo durante 2021-2022 a lo largo de sucesivas oleadas de variantes. En total, se incluyeron 417 lactantes febriles. Veintiséis niños (6,2%) tenían infecciones bacterianas. Todas las infecciones bacterianas consistieron en infecciones del tracto urinario y no hubo infecciones bacterianas invasivas. No hubo mortalidad.
Review of Toxocariasis at a Children’s Hospital Prompting Need for Public Health Interventions. The Pediatric Infectious Disease Journal. 42(10):862-866, October 2023.
La toxocariasis, causada por lombrices intestinales de perros y gatos, es una de las infecciones por helmintos zoonóticos más comunes en los Estados Unidos y puede provocar una morbilidad grave de por vida en los niños. Aunque los estudios históricos de seroprevalencia han identificado una alta frecuencia de toxocariasis a nivel regional en los Estados Unidos, existen pocos estudios que vinculen la epidemiología y la enfermedad clínica en niños. El objetivo del estudio fue examinar la epidemiología contemporánea de la toxocariasis pediátrica en una región endémica de EE. UU.
Métodos:
Realizamos un estudio epidemiológico analizando a niños diagnosticados con toxocariasis que acudieron a un hospital pediátrico terciario en Texas de 2010 a 2021. Examinamos los factores de riesgo y realizamos un análisis geoespacial, incluido un análisis comparativo de casos humanos y ubicaciones de animales callejeros infectados entregados en el mismo región.
Resultados:
Los niños diagnosticados con toxocariasis eran más comúnmente de etnia hispana/latina (30/46; 65%), raza blanca (41/45; 91%) y recibían Medicaid (34/44, 77%). Muchos niños infectados tuvieron contacto con perros o gatos. La toxocariasis ocular se asoció con una falta de eosinofilia periférica ( P <0,001). Ningún otro síndrome de Toxocara se asoció con niveles absolutos definidos de recuento de eosinófilos. La resolución de la eosinofilia postratamiento fue variable, oscilando entre 1 y 172 semanas. Se identificó un punto crítico de Toxocara en el noreste de Houston, que comprende uno de los ingresos familiares medios más bajos de la región.
Conclusiones:
La toxocariasis es una infección zoonótica devastadora en niños que viven en Estados Unidos. Como no es una enfermedad de declaración obligatoria, la verdadera carga sigue siendo desconocida. Es fundamental aumentar la conciencia sobre la toxocariasis para dirigir las intervenciones de salud pública y, en última instancia, reducir la morbilidad inducida por Toxocara en los niños estadounidenses.
Redefiniendo el paradigma de la vacunación en inmunodeprimidos después de la pandemia Enferm Infecc Microbiol Clin. 2023;41:524-5.
Effectiveness of Tick-borne Encephalitis Vaccines in Children, Latvia, 2018–2020- The Pediatric Infectious Disease Journal. 42(10):927-931, October 2023.
La encefalitis transmitida por garrapatas (TBE) es una infección por el virus de la encefalitis transmitida por garrapatas (TBEV) con síntomas de inflamación del sistema nervioso central. La TBE es endémica en Letonia y otras partes de Europa. En Letonia se recomienda la vacuna TBE para los niños. La efectividad de la vacuna TBE (EV) se estimó en Letonia, un país con alta incidencia de TBE, proporcionando las primeras estimaciones de EV frente a una variedad de resultados de infección por TBEV en niños de 1 a 15 años de edad.
Métodos:
La Universidad Rīga Stradinš llevó a cabo una vigilancia a nivel nacional de los casos sospechosos de TBE. Se analizaron ELISA en suero y líquido cefalorraquídeo para detectar anticuerpos IgG e IgM específicos de TBEV. Un niño completamente vacunado era un individuo que había recibido la serie primaria de 3 dosis y refuerzos en el momento adecuado. La proporción de casos de TBE confirmados por laboratorio con vacunación completa (PCV) se determinó a partir de entrevistas y registros médicos. La proporción de la población general completamente vacunada (PPV) se determinó a partir de encuestas nacionales realizadas en 2019 y 2020. La VE de TBE en niños de 1 a 15 años se estimó mediante el método de detección: VE = 1 − [PCV/(1 − PCV)/PPV/(1 − PPV)].
Resultados:
De 2018 a 2020, la vigilancia identificó 36 casos de TBE en niños de 1 a 15 años; todos fueron hospitalizados, 5 (13,9%) durante >12 días. De los casos de TBE, el 94,4% (34/36) no estaban vacunados en comparación con el 43,8% de los niños de la población general. La EV frente a la hospitalización por TBE en niños de 1 a 15 años fue del 94,9% (intervalo de confianza del 95%: 63,1-99,3). En 2018-2020, la vacunación en niños de 1 a 15 años evitó 39 casos de TBE hospitalizados.
Conclusión:
Las vacunas pediátricas contra la TBE fueron muy eficaces para prevenir la TBE en los niños. Aumentar la absorción de la vacuna TBE en los niños es esencial para maximizar el impacto de la vacunación TBE en la salud pública.
Children presenting with diabetes and diabetic ketoacidosis to Emergency Departments during the COVID-19 pandemic in the UK and Ireland: an international retrospective observational study. Arch Dis Child. 2023 Oct;108(10):799-807.
Objetivos: Describir la incidencia de diabetes mellitus pediátrica de nueva aparición, las características clínicas y los patrones de presentación en los departamentos de emergencia (SU) durante la pandemia de COVID-19, y evaluar si este aumento se asoció con la infección por SARS-CoV-2.
Diseño: Revisión retrospectiva de historias clínicas.
Ámbito: Cuarenta y nueve urgencias pediátricas en todo el Reino Unido e Irlanda.
Pacientes: Todos los niños de 6 meses a 16 años que acuden a los servicios de urgencias con (1) diabetes de nueva aparición o (2) diabetes preexistente con cetoacidosis diabética (CAD), durante la pandemia de COVID-19 (del 1 de marzo de 2020 al 28 de febrero de 2021). y el año anterior (1 de marzo de 2019-28 de febrero de 2020).
Resultados: Hubo aumentos en la diabetes de nueva aparición (1015 a 1183, 17%), en comparación con la incidencia inicial del 3% al 5% en el Reino Unido durante los últimos 5 años. Hubo aumentos en los niños que presentaban diabetes de nueva aparición en CAD (395 a 566, 43%), CAD grave (141 a 252, 79%) y admisiones a cuidados intensivos (38 a 72, 89%). El aumento de la gravedad se reflejó en los parámetros bioquímicos y fisiológicos y en la administración de bolos de líquidos. El tiempo hasta la presentación desde el inicio de los síntomas para los niños que presentaban diabetes de nueva aparición y CAD fue similar en ambos años; La demora en la búsqueda de atención médica no pareció ser el único factor que contribuyó a la CAD durante la pandemia. Los patrones de presentación cambiaron en el año de la pandemia y se perdió la variación estacional. Los niños con diabetes preexistente presentaron menos episodios de descompensación.
Conclusiones: Hubo aumentos en la diabetes de nueva aparición en niños y un mayor riesgo de CAD en el primer año de la pandemia de COVID.
Letter: Infants born during the COVID-19 pandemic have less interest in masked faces than unmasked faces. Arch Dis Child. 2023 Oct;108(10):i. doi: 10.1136/archdischild-2022-325272.
La pandemia de COVID-19 se manejó con confinamiento, distanciamiento social, uso de mascarillas y vacunación. Los bebés experimentaron aislamiento social y tuvieron que usar mascarillas. Se especuló sobre si las medidas de mitigación de la COVID-19, incluido el uso de mascarillas, afectarían el desarrollo infantil. 1 Se identificaron déficits en las habilidades de comunicación temprana entre los bebés de hasta 24 meses evaluados durante la pandemia. 2 3
El estudio CORAL es un estudio longitudinal de más de 350 bebés irlandeses nacidos durante la pandemia. 4 Anteriormente hemos demostrado que los bebés CORAL tenían círculos sociales limitados y una reducción en las habilidades sociales/de comunicación en relación con una cohorte histórica a los 12 y 24 meses de edad. 3 4 Utilizamos tecnología de seguimiento ocular para determinar dónde fijaban la mirada los bebés CORAL de 18 meses cuando miraban a adultos enmascarados y desenmascarados.
Developmental and behavioural outcomes at 2 years in babies born during the COVID-19 pandemic: communication concerns in a pandemic birth cohort Archives of Disease in Childhood 2023;108:846-851.
Introducción El estudio CORAL (Impacto de la pandemia del virus corona en la desregulación alérgica y autoinmune en bebés nacidos durante el bloqueo) informó una reducción en los hitos de la comunicación social en bebés de 12 meses nacidos durante la pandemia de COVID-19.
Objetivos Analizar los resultados de desarrollo y comportamiento de 24 meses en la cohorte CORAL.
Diseño El estudio CORAL es un estudio observacional prospectivo longitudinal de bebés irlandeses nacidos en los primeros 3 meses de la pandemia. A los 24 meses de edad, se completaron el Cuestionario de desarrollo de edades y etapas (ASQ24) y la Lista de verificación de comportamiento infantil (CBCL) y se compararon con la cohorte BASELINE (Bebés después de SCOPE: Evaluación del impacto longitudinal utilizando el impacto neurológico y nutricional) prepandémica.
Resultados Se incluyeron 917 bebés (312 bebés CORAL y 605 bebés BASELINE). A los 24 meses de edad, los bebés de las cohortes CORAL y BASELINE tenían puntuaciones de desarrollo ASQ24 similares en motricidad fina, resolución de problemas y dominios personal y social, pero las puntuaciones de comunicación ASQ24 fueron significativamente más bajas en el grupo CORAL en comparación con la cohorte BASELINE (media (DE) 49,5 (15,1) frente a 53,7 (11,6), p<0,01). Los bebés de la cohorte CORAL tenían más probabilidades de obtener puntuaciones por debajo de los puntos de corte estandarizados para preocupaciones de desarrollo en el dominio de comunicación (11,9% CORAL en comparación con 5,4% BASELINE, p<0,01). Las puntuaciones de motricidad gruesa del ASQ24 no ajustadas fueron más bajas para la cohorte pandémica. Menos bebés CORAL cayeron por debajo del límite de 2 DE en el subdominio personal-social. Para CBCL, no hubo evidencia de diferencias en las puntuaciones entre las cohortes en el análisis multivariable.
Conclusión Los bebés de 24 meses nacidos durante una pandemia tuvieron puntuaciones de desarrollo y comportamiento muy similares en comparación con sus homólogos prepandémicos. Se han planteado preocupaciones en el ámbito del desarrollo de la comunicación.
La pandemia por SARS-CoV-2 y el maltrato infantil. An Pediatr (Barc). 2023;99:268-71
Con la COVID-19 los países tuvieron que tomar decisiones drásticas e inesperadas para la población. El gobierno español decretó el estado de alarma (14/03/2020-21/06/2020), tomándose medidas estrictas (confinamiento domiciliario, implantación del teletrabajo, cierre de negocios, guarderías, colegios y universidades), teniendo que permanecer adultos y menores en su domicilio un largo periodo de tiempo.
Las familias tuvieron que hacer frente a un estrés adicional por el miedo al contagio1, el padecimiento de la enfermedad, la incertidumbre ante este nuevo virus, muertes cercanas y las pérdidas económicas o laborales2. Las crisis económicas, los desastres naturales, epidemias infecciosas, así como los cambios importantes en las rutinas de la población afectan a su salud mental3 y aumentan los casos de maltrato infantil (MI). La convivencia empeora en viviendas pequeñas o hacinadas, más aún en entornos desestructurados, por lo que el confinamiento de estos niños vulnerables, sin más contacto social que el de su familia, al no tener apoyo externo de profesores, pediatras u otros profesionales, hace que aumenten los casos de MI4, aunque algunos estudios apuntan a que se podrían detectar menos durante las restricciones, especialmente los leves5,6.
El MI es toda acción u omisión que priva a los menores de sus derechos y bienestar, amenaza o interfiere su desarrollo físico, psíquico o social, con independencia de su forma y medio de comisión, incluida la realizada a través de las tecnologías, como la violencia digital. Existen cuatro tipos de maltrato: físico, negligencia, sexual y emocional. Con el fin del estado de alarma y desescalada de las medidas restrictivas, comenzamos a notar en nuestro Servicio de Urgencias pediátricas un aumento de consultas por este motivo. Ante la ausencia de un registro específico de MI y de datos previos con los que poder comparar, nos propusimos estudiar si se estaba produciendo un aumento significativo y si se habían producido cambios en sus características respecto al mismo periodo de tiempo en el año previo como consecuencia del confinamiento. De confirmarse esta percepción, lo consideramos un aspecto del estado de bienestar lo suficientemente importante como para hacer un llamamiento a la comunidad científica y compartir el conocimiento hallado al respecto con el fin de elaborar estrategias de detección precoz y prevención.
Realizamos un estudio retrospectivo descriptivo y analítico revisando historias clínicas de pacientes de 0 a 18 años atendidos en nuestro servicio por MI durante 24 meses. Comparamos sus características preconfinamiento (febrero 2019-14 marzo 2020), y posconfinamiento (15 marzo 2020-febrero 2021), sin detectar ni sospechar casos durante el confinamiento estricto (14/03/2020-05/06/2020). En todos los pacientes el protocolo fue igualmente aplicado sin cambios durante ambos periodos (parte de lesiones, interconsulta a Trabajo Social ± denuncia a la Policía y participación de médico forense en el caso de las agresiones físicas graves y todos los casos de abuso sexual). Las características del total se exponen en la tabla 1 y las características por periodos y tipo de agresión se muestran en la tabla 2. En el posconfinamiento se produjo un cambio en el patrón del agresor, siendo ajeno a la familia en el preconfinamiento y del entorno familiar durante el posconfinamiento, con un aumento de la violencia ejercida por la madre y disminución de la ejercida por el padre, requiriendo en más ocasiones ingreso con diferencias estadísticamente significativas.
Infliximab for intensification of primary therapy for patients with Kawasaki disease and coronary artery aneurysms at diagnosis. Arch Dis Child. 2023 Oct;108(10):833-838.
Objetivo: Los niños con enfermedad de Kawasaki (EK) y un ecocardiograma inicial que demuestra aneurismas de las arterias coronarias (CAA, puntuación Z ≥2,5) tienen un alto riesgo de sufrir complicaciones cardiovasculares graves. Intentamos determinar si el tratamiento primario complementario con infliximab en una dosis de 5 o 10 mg/kg, en comparación con la inmunoglobulina intravenosa (IGIV) sola, se asocia con una mayor probabilidad de regresión de CAA en pacientes con EK con CAA en el momento del diagnóstico.
Diseño y ambientación: Estudio observacional unicéntrico.
Pacientes: Niños con KD aguda y puntuación Z ≥2,5 al inicio del estudio.
Intervenciones: infliximab como complemento primario (5 o 10 mg/kg) dentro de las 48 horas posteriores al inicio de la IGIV 2 g/kg.
Principales medidas de resultado: Incidencia de regresión de CAA a Zmax <2 dentro de los 2 meses posteriores al inicio de la enfermedad.
Resultados: De los 168 pacientes con EK, 111 recibieron IGIV sola y 57 recibieron terapia complementaria primaria con infliximab: 39 recibieron 5 mg/kg y 18 recibieron 10 mg/kg. La incidencia de regresión de CAA a Zmax <2 en 2 meses fue estadísticamente significativa en 52 %, 62 % y 83 % en la IGIV sola, IGIV + infliximab 5 mg/kg e IGIV + infliximab 10 mg/kg, respectivamente. El modelo de regresión logística multivariable que ajusta por edad, sexo, Zmax inicial y CAA bilateral al inicio del estudio mostró que IgIV más 10 mg/kg de infliximab se asoció significativamente con una mayor probabilidad de regresión de CAA (OR ajustado: 4,45; IC del 95 %: 1,17 a 16,89; p=0,028) en comparación con IVIG sola. La diferencia entre IGIV + infliximab 5 mg/kg e IGIV sola no fue significativa.
Conclusiones: El tratamiento primario complementario de infliximab en dosis altas de 10 mg/kg se asoció con una mayor probabilidad de regresión de CAA en pacientes con CAA en el momento del diagnóstico.
Are clinicians overdiagnosing strep throat and overprescribing antibiotics? Front. Pediatr.,Sec. Pediatric Infectious Diseases. 2023, 11. https://doi.org/10.3389/fped.2023.1248903
Aunque es un artículo de opinión me ha parecido muy interesante porque analiza la fiabilidad del test y de los cultivos para discernir entre infección y portación.
Es posible que los médicos estén sobrediagnosticando la enfermedad de estreptococos beta hemolíticos del grupo A (EGAB)/ Streptococcus pyogenes debido a los métodos de prueba actuales.
En resumen, la prescripción excesiva de antibióticos en el caso de dolor de garganta agudo es una cuestión que debe considerarse ampliamente en todo el campo médico. En el futuro, puede ser beneficioso utilizar pruebas rápidas de estreptococo con la mayor sensibilidad diagnóstica para no pasar por alto falsos negativos y desarrollar una nueva prueba de estreptococo que pueda evaluar cuantitativamente la cantidad de bacterias GABHS presentes. El objetivo general es utilizar adecuadamente los antibióticos en los pacientes, garantizando que los métodos de diagnóstico, cuando se combinen con los hallazgos físicos y los antecedentes, identifiquen correctamente a los portadores de estreptococos y no pasen por alto a aquellos con enfermedad estreptocócica. Si hay un alto índice de sospecha clínica, pero con una prueba rápida de estreptococo negativa el proveedor no está seguro, se puede retrasar el tratamiento y dar otras 24 h para que el diagnóstico sea más seguro.
Antibióticos para la otitis media serosa (OME) en niños. Sistema de base de datos Cochrane Rev. 2023 23 de octubre;10(10):CD015254. doi: 10.1002/14651858.CD015254.pub2.
ANTECEDENTES: La otitis media con efusión (OME) es una acumulación de líquido en la cavidad del oído medio, común entre los niños pequeños. El líquido puede causar pérdida de audición.
Cuando es persistente, puede provocar retraso en el desarrollo, dificultades sociales y mala calidad de vida. El tratamiento de la OME incluye conducta expectante, autoinflamación y tratamiento médico y quirúrgico. A veces se utilizan antibióticos para tratar las bacterias presentes en el derrame o las biopelículas asociadas.
CONCLUSIONES: La evidencia sobre el uso de antibióticos para la OME es de certeza baja a muy baja. Aunque el uso de antibióticos en comparación con ningún tratamiento puede tener un ligero efecto beneficioso sobre la resolución de la OME en hasta tres meses, el impacto general sobre la audición es muy incierto. Los efectos a largo plazo de los antibióticos no están claros y pocos de los estudios incluidos en esta revisión informaron sobre posibles daños. Estos importantes criterios de valoración deben
considerarse al sopesar los posibles beneficios y daños a corto y largo plazo del tratamiento con antibióticos en una afección con una alta tasa de resolución espontánea.
Berry JG, Mansbach JM. Questionable Safety of Proton Pump Inhibitor Use in Children. JAMA Pediatr. 2023;177(10):1010–1012. doi:10.1001/jamapediatrics.2023.2906
Los médicos utilizan cada vez más inhibidores de la bomba de protones (IBP) para tratar a bebés sanos con enfermedad por reflujo gastro esofágico (ERGE) que presentan llanto y regurgitación excesivos. Los médicos también están utilizando IBP en niños con afecciones de salud crónicas y complejas para controlar la sospecha de ERGE.
Si bien el conjunto de estos niños con función oromotora deteriorada tiene más probabilidades de tener ERGE que los niños sanos, no existe evidencia sólida que respalde el uso de IBP en ninguna de las poblaciones. Peor aún: puede haber daño.
Aunque los datos en niños son escasos, en pacientes adultos y ancianos los IBP se han asociado con un mayor riesgo de neumonía adquirida en la comunidad, infección por Clostridium difficile, fracturas relacionadas con la osteoporosis, deficiencia de vitamina B 12, enfermedad renal y demencia.
Dados los resultados del análisis de Lassalle et al. del uso de IBP y de infecciones graves, así como de los mecanismos plausibles, es hora de limitar el uso de IBP en lactantes y niños, especialmente cuando por lo demás están sanos y hasta que más investigaciones distingan quién tiene la relación riesgo-beneficio más favorable. Para abordar esta brecha de conocimiento, sugerimos recopilar datos primarios sobre los efectos del uso de IBP en bebés y niños, incluidos los cambios en la composición y función del microbioma intestinal infantil.
Bibliografía septiembre 2023
Top ten
Investigar en pediatría: una larga carrera de obstáculos burocráticos. An Pediatr (Barc). 2023;99:153-4
Toda investigación que se realice en ciencias de la salud debe garantizar tanto la seguridad del paciente como la confidencialidad de sus datos personales. Los 2 textos que marcan a nivel internacional los principios éticos que cualquier estudio debe contemplar son la declaración de Helsinki, promulgada por la World Medical Association1 y la Guía de Buena Práctica Clínica de la International Conference on Harmonitation. Estos 2 documentos sientan las bases sobre las que después, cada país, elabora sus propias normativas y legislaciones internas que regulan la investigación en biomedicina.
A nivel español…
Diagnostic Accuracy of Group A Streptococcus Rapid Antigen Detection Test on Middle Ear Fluid in Children With Acute Otitis Media With Spontaneous Perforation: A Prospective Multicenter Evaluation. The Pediatric Infectious Disease Journal. 42(9):816-818, September 2023.
El estreptococo del grupo A es una de las principales causas de otorrea . La realización de pruebas rápidas de antígenos en 256 niños con otorrea mostró una excelente sensibilidad, 97,3% (intervalo de confianza del 95%: 90,7%-99,7%) y especificidad, 100% (intervalo de confianza del 95%: 98,0%-100%). En un período de crecientes infecciones por estreptococos del grupo A, invasivas y no invasivas , un diagnóstico precoz podría ser útil.
La perforación espontánea de la membrana timpánica (SPTM) representa aproximadamente el 7% de los casos de otitis media aguda (OMA). 1 Varios estudios han demostrado que el estreptococo del grupo A (GAS), que representa del 12% al 17% de los casos, se afecta con mayor frecuencia en niños ≥3 años. 2–4 Además, cuando el GAS se aísla del líquido del oído medio (MEF), las coinfecciones y la OMA recurrente son menos frecuentes que en la SPTM debido a una infección por Haemophilus influenzae . 5 , 6
Para describir el espectro bacteriológico de la OMA con SPTM, realizamos un estudio observacional de 2015 a 2018, como se describe en otra parte. 5 Debido a que nuestros resultados mostraron que GAS ocupó el primer lugar en infecciones en niños mayores de 3 años, parecía potencialmente relevante realizar y evaluar una prueba rápida de detección de antígenos (RADT) de GAS en MEF además del cultivo de otorrea. Se han desarrollado 5 RADT para la faringitis por GAS y son la piedra angular del tratamiento del dolor de garganta en muchos países.
Identifying Children Likely to Benefit From Antibiotics for Acute Sinusitis: A Randomized Clinical Trial | JAMA. 2023 Jul 25;330(4):349-358.
Importancia: La gran superposición entre los síntomas de la sinusitis aguda y la infección viral del tracto respiratorio superior sugiere que ciertos subgrupos de niños a los que se les diagnostica sinusitis aguda y posteriormente se tratan con antibióticos obtienen pocos beneficios del uso de antibióticos.
Objetivo: Evaluar si la terapia con antibióticos podría suspenderse adecuadamente en subgrupos preespecificados.
Diseño, ámbito y participantes: ensayo clínico aleatorizado que incluyó a 515 niños de 2 a 11 años diagnosticados con sinusitis aguda según criterios clínicos. El ensayo se realizó entre febrero de 2016 y abril de 2022 en consultorios de atención primaria afiliados a 6 instituciones de EE. UU. y se diseñó para evaluar si la carga de síntomas difería en los subgrupos definidos por Streptococcus pneumoniae nasofaríngeo, Haemophilus influenzae o Moraxella catarrhalis en el cultivo bacteriano y por la presencia de secreción nasal coloreada.
Intervenciones: Amoxicilina oral (90 mg/kg/d) y clavulanato (6,4 mg/kg/d) (n = 254) o placebo (n = 256) durante 10 días.
Principales resultados y medidas: El resultado primario fue la carga de síntomas basada en las puntuaciones diarias de los síntomas en una escala validada (rango, 0-40) durante los 10 días posteriores al diagnóstico. Los resultados secundarios incluyeron fracaso del tratamiento, eventos adversos que incluyeron diarrea clínicamente significativa y uso de recursos por parte de las familias.
Resultados: La mayoría de los 510 niños incluidos tenían entre 2 y 5 años (64%), hombres (54%), blancos (52%) y no hispanos (89%). Las puntuaciones medias de los síntomas fueron significativamente más bajas en los niños del grupo de amoxicilina y clavulanato (9,04 [IC del 95 %: 8,71 a 9,37]) en comparación con los del grupo de placebo (10,60 [IC del 95 %: 10,27 a 10,93]) (entre los grupos diferencia, -1,69 [IC del 95 %, -2,07 a -1,31]). El tiempo transcurrido hasta la resolución de los síntomas fue significativamente menor en los niños del grupo de antibióticos (7,0 días) que en el grupo de placebo (9,0 días) (P = 0,003). Los niños sin patógenos nasofaríngeos detectados no se beneficiaron tanto del tratamiento con antibióticos como aquellos con patógenos detectados; la diferencia entre grupos en las puntuaciones medias de los síntomas fue -0,88 (IC del 95%: -1,63 a -0,12) en aquellos sin patógenos detectados en comparación con -1,95 (IC del 95%: -2,40 a -1. 51) en aquellos con patógenos detectados. La eficacia no difirió significativamente según si había secreción nasal coloreada (la diferencia entre grupos fue -1,62 [IC del 95%: -2,09 a -1,16] para la secreción nasal coloreada frente a -1,70 [IC del 95%, -2,38 a -1,03 ] para secreción nasal clara; P = 0,52 para la interacción entre el grupo de tratamiento y la presencia de secreción nasal coloreada).
Conclusiones: En niños con sinusitis aguda, el tratamiento con antibióticos tuvo un beneficio mínimo para aquellos sin patógenos bacterianos nasofaríngeos en el momento de la presentación, y sus efectos no dependieron del color de la secreción nasal. Las pruebas para detectar bacterias específicas en el momento de la presentación pueden representar una estrategia para reducir el uso de antibióticos en esta afección.
Utilización de antibióticos en faringoamigdalitis aguda en la provincia de Albacete . Rev Pediatr Aten Primaria. 2023;25:e85-e90. https://doi.org/10.60147/7207cc49
Introducción: la faringoamigdalitis aguda (FAA) es una de las patologías más prevalentes en la población pediátrica y una de las principales causas de prescripción de antibióticos en este grupo de población.
Material y métodos: estudio observacional, descriptivo de utilización de antibióticos en FAA. La muestra del estudio son todos los niños del área que durante los tres años del estudio han recibido la prescripción de un antibiótico como tratamiento de una FAA.
Resultados: durante los tres años del proyecto se atendieron un total de 53 995 procesos de FAA, de los que 33 426 (61,9%) fueron tratados con antibióticos. Considerando los niños menores de 3 años, se atendieron un total de 10 901 procesos de FAA (20,2% del total de las FAA), de los que recibieron antibiótico 6494 (59,6%). En cuanto a la selección del antibiótico se utilizó preferiblemente penicilinas sensibles a betalactamasas (fenoximetilpenicilina, fenixometilpenicilina-benzatina) y amoxicilina: 60,3% el primer año, 60,9% el segundo y 66,8% el tercero; con menor uso de otros grupos antibióticos: amoxicilina-ácido clavulánico en 2475 procesos (18,2%) durante el primer año, 1754 (17,7%) durante el segundo y 1644 (16,6%) durante el tercero. También se observó menor uso de macrólidos: 2825 (20,7%) en el primer año del proyecto, 1933 (19,6%) en el segundo y 1419 (14,3%) en el último.
Conclusión: el uso de amoxicilina-ácido clavulánico y de macrólidos está muy por encima de lo esperado si consideramos la baja prevalencia de estado de portador de Streptococccus pyogenes a nivel faríngeo o la baja prevalencia de alergia a penicilina en la población pediátrica.
SARS-CoV-2-related bronchiolitis: a multicentre international study. Archivos de enfermedades en la infancia 2023; 108: e15.
Antecedentes La bronquiolitis es la principal infección aguda del tracto respiratorio inferior en los lactantes. Los datos sobre la bronquiolitis relacionada con el SARS-CoV-2 son limitados.
Objetivo Describir las principales características clínicas de los lactantes con bronquiolitis relacionada con el SARS-CoV-2 en comparación con los lactantes con bronquiolitis asociada a otros virus.
Ámbito, pacientes, intervenciones Se realizó un estudio retrospectivo multicéntrico en 22 departamentos de urgencias pediátricas (PED) en Europa e Israel. Se consideraron elegibles para participar los lactantes diagnosticados con bronquiolitis, a los que se les realizó una prueba de SARS-CoV-2 y fueron mantenidos en observación clínica en el servicio de urgencias o ingresados en el hospital desde el 1 de mayo de 2021 hasta el 28 de febrero de 2022. Se recogieron datos demográficos y clínicos, pruebas diagnósticas, tratamientos y resultados.
Principales medidas de resultado El resultado principal fue la necesidad de asistencia respiratoria en los lactantes con resultados positivos para SARS-CoV-2 en comparación con los lactantes con resultados negativos.
Resultados Se inscribieron 2004 lactantes con bronquiolitis. De ellos, 95 (4,7%) dieron positivo para SARS-CoV-2. La mediana de edad, sexo, peso, antecedentes de prematuridad y presencia de comorbilidades no difirieron entre los bebés con SARS-CoV-2 positivo y el SARS-CoV-2 negativo. El metapneumovirus humano y el virus respiratorio sincitial fueron los virus detectados con mayor frecuencia en el grupo de lactantes negativos al SARS-CoV-2.
Los bebés con resultados positivos para SARS-CoV-2 recibieron suplementos de oxígeno con menos frecuencia en comparación con los pacientes negativos para SARS-CoV-2, 37 (39%) frente a 1076 (56,4%), p = 0,001, OR 0,49 (IC del 95%: 0,32 a 0,75). ). Recibieron menos soporte ventilatorio: 12 (12,6%) cánulas nasales de alto flujo vs 468 (24,5%), p=0,01; 1 (1,0%) presión positiva continua en las vías respiratorias versus 125 (6,6%), p=0,03, OR 0,48 (IC del 95%: 0,27 a 0,85).
Conclusiones El SARS-CoV-2 rara vez causa bronquiolitis en lactantes. La bronquiolitis relacionada con el SARS-CoV-2 tiene en su mayoría un curso clínico leve.
Casos clínicos
Neonatal Cephalic Pustulosis. N Engl J Med. 2023 Aug 10;389(6):e10.
An 8-day-old boy was evaluated for a sudden-onset pustular rash. Erythematous papules and pustules were seen on the scalp, face, neck, and chest. A potassium hydroxide preparation showed fungal hyphae and spores.
Neonatal Parotitis: A Case Report and Review of the Literature. The Pediatric Infectious Disease Journal. 42(9):e323-e327, September 2023.
La parotiditis neonatal es una enfermedad rara. Entre 1970 y 2011 solo se han reportado 44 casos en la literatura inglesa.
Métodos:
En este reporte de caso, describimos un caso de parotiditis neonatal causada por estreptococos del grupo B (GBS). Además, realizamos una revisión de la literatura reciente. Encontramos 18 casos nuevos publicados entre 2011 y 2020. Estos casos se analizaron junto con los 44 casos publicados antes de 2011.
Resultados:
Todos los pacientes presentaron hinchazón sobre el área parotídea, con diversos grados de inflamación local y síntomas generales. En el 85% de los pacientes se observó secreción purulenta del conducto de Stensen. La hinchazón fue habitualmente unilateral (84%). En total el 70% de los pacientes eran hombres. La prematuridad se informó en el 29% de los casos. El patógeno aislado más común fue Staphylococcus aureus (68%). Sólo se encontraron 5 casos que describen al SGB como el patógeno causante de la parotiditis neonatal. En la mayoría de los casos el tratamiento con antibióticos intravenosos fue exitoso, el 27% de los pacientes necesitaron drenaje quirúrgico. Los resultados informados fueron buenos.
Conclusiones:
Al comparar los casos de SGB y los casos sin SGB, parece haber una diferencia en los síntomas de presentación y la fisiopatología, ya que los pacientes con SGB se presentan sin secreción purulenta del conducto de Stensen y con síntomas generalizados más graves. Además, todos los pacientes con SGB tuvieron un hemocultivo positivo, en comparación con el 27 % de los pacientes sin SGB, lo que indica que en los casos de SGB la principal vía de infección de la parótida es hematógena, en comparación con un flujo retrógrado desde la cavidad oral hasta la glándula parótida en casos que no sean GBS.
Glomerulonefritis aguda posinfecciosa asociada al virus de la gripe B y enterovirus . Rev Pediatr Aten Primaria. 2023;25:e95-e99. https://doi.org/10.60147/04288682
La glomerulonefritis aguda posinfecciosa (GNAPI) es una lesión inflamatoria con afectación principal del glomérulo generada por una infección extrarrenal. Su patogenia es inmune, desencadenada por gran variedad de gérmenes: bacterias, virus y hongos. La causa más frecuente es la glomerulonefritis posestreptocócica (GNAPE). El caso que presentamos fue causado por gripe B y enterovirus, agentes etiológicos de presentación poco frecuente, con manifestación clínica similar a una glomerulonefritis posestreptocócica. Concluimos que, ante una clínica de síndrome nefrítico, se deben tener en cuenta los antecedentes víricos, para hacer un diagnóstico precoz.
Érase una vez una niña y su lindo gatito . Rev Pediatr Aten Primaria. 2023;25:e91-e94.
Introducción: Campylobacter es el principal patógeno de gastroenteritis transmitida por alimentos, ocurriendo generalmente por la ingesta de pollo mal cocinado, constituyendo otra importante fuente de infección los cachorros de animales domésticos.
Caso clínico: escolar con gastroenteritis aguda con sospecha diagnóstica inicial de giardiasis por ambiente epidémico (gato doméstico). Se recoge coprocultivo en el que se detecta Campylobacter jejuni, prescribiéndose azitromicina, dado lo prolongado de la clínica. A lo largo del control evolutivo en el centro de salud la familia informa de que se ha solicitado nueva muestra de heces en el gato, dado persistencia de los síntomas pese a tratamiento con metronidazol. Finalmente, crece también Campylobacter jejuni en el coprocultivo de la mascota. Tras finalizar ambos el tratamiento antibiótico, permanecen asintomáticos. Como posible alimento sospechoso del origen del cuadro está el corazón de pollo no cocinado con el que alimentaban al gato de forma habitual.
Conclusiones: ante un cuadro de gastroenteritis aguda es fundamental una adecuada anamnesis que incluya ambiente epidémico y alimentos sospechosos. En ocasiones las mascotas también constituyen una fuente de transmisión de la infección a nuestros pacientes. En este caso se sospecha la cadena de contaminación: corazón de pollo no cocinado-heces de gato doméstico-niña.
Septic Arthritis Caused by Haemophilus parainfluenzae: A Pediatric Case Report and Literature Review. The Pediatric Infectious Disease Journal. 42(9):e336-e340, September 2023.
Presentamos el caso de un niño sano de 5 años sin factores de riesgo aparentes que desarrolló artritis séptica de la cadera por infección por Haemohilus parainfluenzae . Una revisión de la literatura reveló sólo 4 casos pediátricos de infección osteoarticular causada por este patógeno. Hasta donde sabemos, nuestro caso puede ser el primer caso pediátrico de artritis séptica de cadera causada por H. parainfluenzae.
Meningitis in the Course of Herpes Zoster Ophthalmicus in an Immunocompetent Boy. The Pediatric Infectious Disease Journal. 42(9):e361-e362, September 2023.
Este informe describe un caso en el que se desarrolló diplopía como un hallazgo de encefalitis posinfecciosa contra el receptor de N -metil -d -aspartato. La encefalitis infecciosa, especialmente el virus del herpes simple, es fundamental ya que es uno de los desencadenantes de la encefalitis autoinmune. Incluso si los casos presentan hallazgos clínicos inesperados, debemos estar atentos a procesos autoinmunes, como la diplopía observada en nuestro caso.
HSV-1 Encephalitis Presenting with Diplopia: Effects of Infection or Autoimmunity?. The Pediatric Infectious Disease Journal. 42(9):e348-e349, September 2023.
Este informe describe un caso en el que se desarrolló diplopía como un hallazgo de encefalitis posinfecciosa contra el receptor de N -metil -d -aspartato. La encefalitis infecciosa, especialmente el virus del herpes simple, es fundamental ya que es uno de los desencadenantes de la encefalitis autoinmune. Incluso si los casos presentan hallazgos clínicos inesperados, debemos estar atentos a procesos autoinmunes, como la diplopía observada en nuestro caso.
Pulmonary Cystic Echinococcosis in a Child Presenting in the United Kingdom with Fever and Chest Pain: A Brief Report and Discussion on Management. The Pediatric Infectious Disease Journal. 42(9):e343-e345, September 2023.
La equinococosis quística es una zoonosis causada por las larvas de Echinococcus granulosus . La enfermedad pulmonar puede ser asintomática hasta que el quiste se rompe o se infecta secundariamente. Presentamos un caso de equinococosis quística pulmonar que se presentó en el Reino Unido, con discusión sobre el manejo: agente antihelmíntico óptimo, duración del tratamiento y tipo de intervención quirúrgica. El tratamiento debe individualizarse según el escenario clínico.
The Pediatric Infectious Disease Journal. 42(9):e345-e347, September 2023.
Un niño de 3 años originario de Djibouti presentó una masa cervical que evolucionó durante 2 meses. Se sospechó linfadenopatía tuberculosa según los resultados de la biopsia y mejoró rápidamente con la cuadriterapia antituberculosa estándar. Posteriormente, algunas características de la micobacteria que creció en cultivo resultaron inusuales. El aislado finalmente fue identificado como Mycobacterium canettii , una especie peculiar del complejo Mycobacterium tuberculosis .
Congenital Cutaneous Candidiasis with Nail Involvement J Pediatr. 2023 Sep;260:113470.
Un bebé varón a término nació mediante parto vaginal espontáneo de una mujer de 27 años con antecedentes de trombocitopenia leve durante el embarazo. Inmediatamente después del nacimiento, mostró una erupción maculopapular eritematosa difusa y descamación con pocas pústulas ( Figura A y B) y sin evidencia de aftas orales o afectación del área perigenital. Excluimos una infección viral intrauterina mediante análisis de sangre y cultivos virales de las lesiones cutáneas. Unos días más tarde, mostró onicodistrofia de todas las uñas ( Figura, C), caracterizado por elevación proximal de las placas ungueales con bandas hiperqueratósicas de color blanco amarillento asociadas con la resolución completa de la erupción cutánea. La madre refirió antecedentes de candidiasis vaginal durante el embarazo, que no había sido reportada anteriormente. Realizamos un raspado de la placa ungueal para microscopía directa y cultivo. La preparación de hidróxido de potasio al 40% reveló pseudohifas y células de levadura en ciernes. La muestra se inoculó en agar cloranfenicol Sabouraud y medio CHROMagar Candida, donde formó, respectivamente, colonias de color gris cremoso y verde. Identificación de especies mediante desorción láser asistida por matriz/ionización-tiempo de vuelo confirmado Candida albicans. Dado que el bebé tenía buen aspecto y nació a término sin síntomas sistémicos, decidimos realizar un tratamiento menos invasivo, como se informó anteriormente con nistatina tópica 100 000 unidades/g de crema 4 veces al día hasta que se resolvieron todas las lesiones ( Figura , D). Los padres del paciente proporcionaron permiso por escrito para la publicación de este informe de caso y las imágenes asociadas.
Taking the “Worm” out of Ringworm: A Different Annular Rash in Children. J Pediatr. 2023 Sep;260:113497. doi: 10.1016/j.jpeds.2023.113497. Epub 2023 May 19. PMID: 37211207.
Una niña de 3 años presentó un nódulo cutáneo de duración indeterminada. En la historia, su madre mencionó una “tiña” persistente que había estado presente durante un par de años y tendía a aparecer durante los meses de verano. Todas las lesiones fueron asintomáticas. Los tratamientos anteriores habían incluido el uso intermitente de hidrocortisona y cremas antimicóticas tópicas, sin una respuesta constante. El examen reveló un nódulo subcutáneo firme y móvil en la parte anterior de la pierna ( Figura 1 , A) y placas anulares levemente eritematosas y no escamosas en la parte dorsal del tobillo izquierdo ( Figura 1 , B) y en la parte dorsal del pie derecho ( Figura 1) ., C). Se le diagnosticó granuloma anular (GA), incluidos los tipos de GA localizado (LGA) y subcutáneo (SGA), y se recomendó una actitud expectante. Experimentó una resolución gradual con el tiempo hasta que regresó a la clínica 4 años después con una recurrencia de LGA. La familia volvió a tranquilizarse.
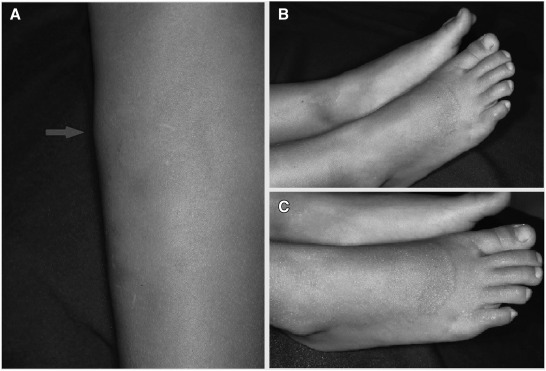
Figura 1 A, Un nódulo subcutáneo firme y móvil ( flecha ) en la parte anterior de la pierna. B, Placas anulares eritematosas en la parte dorsal del tobillo izquierdo y en la parte dorsal del pie derecho. C, Primer plano de la placa anular dorsal del pie derecho.
Brucellosis With Pericardial Effusion and Splenic Abscess: An Unusual Presentation. The Pediatric Infectious Disease Journal. 42(9):e357-e358, September 2023.
La brucelosis es una zoonosis común y un problema de salud pública, particularmente en regiones donde prevalece el consumo de productos lácteos no pasteurizados. Debido a la amplia gama de manifestaciones clínicas, el diagnóstico de brucelosis es un desafío y requiere un alto índice de sospecha. Infecciones por Brucella spp . puede apuntar a varios órganos; sin embargo, la afectación cardíaca y esplénica es poco común.
Aquí presentamos el caso de un niño mexicano de 7 años previamente sano que presentó fiebre …
Para ampliar
Evidentia praxis: nirsevimab y prevención de bronquiolitis en lactantes nacidos a término . Rev Pediatr Aten Primaria. 2023;25:301-8. https://doi.org/10.60147/cdf039a1
Analizamos la evidencia publicada sobre la eficacia y seguridad de nirsevimab, un anticuerpo monoclonal, empleado para prevenir las infecciones de vías respiratorias bajas (IVRB) por virus respiratorio sincitial (VRS) en el lactante a término. Encontramos un ensayo clínico aleatorizado controlado con placebo doble ciego que incluyó 3012 lactantes, nacidos a término o pretérmino tardío, menores de un año con un seguimiento de al menos 150 días. La calidad de la evidencia se clasificó como baja para IVRB muy grave y moderada para IVRB que precisara asistencia o ingreso. La evidencia se sustenta sobre un escaso número de eventos (para ingresos hospitalarios sólo 29 casos, para IVRB con atención médica 78), por lo que cualquier estimación debe considerarse imprecisa. La eficacia, estimada como reducción relativa del riesgo (RRR) fue del 76,4% (intervalo de confianza del 95% [IC 95]: 62,3 a 85,2) para IVRB por VRS y del 76,8% (IC 95: 49,4 a 89,4%) para ingreso. No se encontraron diferencias en cuanto a seguridad. Existen dudas sobre la importancia clínica, por los criterios de gravedad empleados, y sobre su impacto, con un número necesario a tratar para evitar una IVRB con ingreso de 63 y que requiera asistencia médica de 24. Por la información disponible parece una intervención segura, de la que no esperamos efectos adversos comunes, pero no podemos descartar efectos de baja frecuencia. Asimismo, esperamos contar pronto con estimaciones más precisas de eficacia y seguridad.
Comentario del Comité Asesor de Vacunas de la Asociación Española de Pediatría a Evidencias en Pediatría sobre nirsevimab . Rev Pediatr Aten Primaria. 2023;25:309-12. https://doi.org/10.60147/978f3462
La bronquiolitis sigue siendo un problema de salud de primer orden en nuestro país, pues genera anualmente miles de consultas en Atención Primaria, colapso en las plantas de hospitalización y cuidados intensivos pediátricas y costes millonarios al Sistema Nacional de Salud. Su interés es máximo, además, porque la mayoría de los que requerirán ingreso hospitalario serán lactantes sanos, sin ningún tipo de factor de riesgo conocido. La altísima incidencia de la enfermedad y la ausencia de un tratamiento específico hace que los pediatras asistamos impasibles a esta epidemia anual, sin poder ofrecer una opción ni preventiva ni terapéutica a nuestros pacientes. En noviembre de 2022, la Agencia Europea de Medicamentos autorizó la comercialización de un anticuerpo monoclonal específico contra la proteína F del virus respiratorio sincitial (VRS), tras los resultados de los ensayos iniciales realizados en más de 3000 lactantes en los que se demostró una eficacia en la prevención de hospitalizaciones por VRS superior al 75%. En mayo de 2023 se comunicaron los resultados preliminares del estudio HARMONIE, llevado a cabo en más de 8000 individuos, representando la primera experiencia en vida real con el uso de nirsevimab y obteniéndose una eficacia superior al 80% en la prevención de hospitalización por bronquiolitis. En este texto se exponen los argumentos del Comité Asesor de Vacunas de la Asociación Española de Pediatría que sustentan la recomendación que hizo este organismo para su uso sistemático en recién nacidos y lactantes menores de 6 meses en España.
Impacto de la pandemia por SARS-CoV-2 en la atención a los problemas sociales. El punto de vista de los pediatras . Rev Pediatr Aten Primaria. 2023;25:243-50. https://doi.org/10.60147/129e4760
Objetivos: valorar el impacto de la pandemia por SARS-CoV-2 en la atención a los problemas sociales, así como los cambios en la comunicación interprofesional y con las familias, que tuvieron lugar.
Métodos: se usó un cuestionario validado para recopilar los datos y se recibieron respuestas de 407 profesionales. Se usó el contraste binomial para valorar las respuestas a las hipótesis. Se usó el coeficiente de correlación de Pearson para ver si las respuestas estaban influenciadas por la edad y la U de Mann-Whitney para valorar si las respuestas fueron influenciadas por el sexo, el nivel de atención, el entorno del centro, el perfil profesional o el grado de especialización.
Resultados: el confinamiento no mejoró las relaciones familiares, aumentó el número de familias que consultaban por problemas sociales y por problemas relacionados con las nuevas tecnologías. Mejoró la comunicación entre los profesionales. En la muestra global la mejoría de comunicación con las familias no alcanzó significación estadística, aunque sí lo hizo en el subgrupo de profesiones que trabajan en el ámbito rural, en la Atención Primaria y los de mayor edad. También resultó significativo el impacto en los programas de prevención y concienciación sobre la violencia de género.
Conclusiones: la pandemia por SARS-CoV-2 ha supuesto un impacto considerable en la atención de los problemas sociales. Desde el punto de vista de los profesionales, no hemos podido constatar mejoría de las relaciones en el núcleo familiar. Las medidas puestas en marcha para enfrentarla han mejorado la comunicación entre profesionales.
Imported Malaria in Children: A Study Over an 11-Year Period in Brussels. The Pediatric Infectious Disease Journal. 42(9):733-738, September 2023.
La malaria es un importante problema de salud pública mundial en los países endémicos y la malaria infantil importada está aumentando en los países no endémicos.
Métodos:
Se trata de una revisión retrospectiva de todos los casos de malaria confirmados por laboratorio en niños de 0 a 16 años ingresados entre 2009 y 2019 en 2 grandes hospitales universitarios universitarios de Bruselas.
Resultados:
Se incluyeron un total de 160 niños con una edad media de 6,8 años (rango 5-191 meses). Identificamos a 109 (68%) niños que vivían en Bélgica que habían contraído malaria durante su visita a países endémicos de malaria para visitar a amigos y familiares (VFR), 49 niños (31%) visitantes o inmigrantes recién instalados y 2 turistas belgas. La incidencia estacional máxima se produjo entre agosto y septiembre. Plasmodium falciparum fue responsable del 89% de todos los casos de malaria. Casi el 80% de los niños que viven en Bélgica acudieron a una clínica de viajes en busca de asesoramiento, pero sólo un tercio afirmó haber seguido el programa de profilaxis según las recomendaciones. Según los criterios de la OMS, 31 niños (19,3%) desarrollaron malaria grave; la mayoría de los pacientes con malaria grave eran viajeros VFR y eran significativamente más jóvenes, tenían mayor leucocitosis, más trombocitopenia, mayor PCR y menor natremia en comparación con los pacientes con un curso no complicado. Todos los niños se recuperaron completamente.
Conclusiones:
La malaria es una causa importante de morbilidad entre los viajeros que regresan y los inmigrantes recién llegados a Bélgica. La mayoría de los niños tuvieron un curso de la enfermedad sin complicaciones. Los médicos deben educar a las familias sobre los viajes a áreas endémicas de malaria para corregir las medidas preventivas y profilaxis de la malaria.
Incidence and Risk Factors for Antibiotic-associated Diarrhea Among Hospitalized Children. The Pediatric Infectious Disease Journal. 42(9):745-749, September 2023.
Nuestro objetivo fue evaluar la incidencia, los hallazgos clínicos y los factores de riesgo de la diarrea asociada a antibióticos (DAA) en niños hospitalizados sin enfermedades comórbidas conocidas.
Métodos:
En este estudio se incluyeron todos los niños hospitalizados durante el período de 1 año que cumplieron los criterios de inclusión (n = 358). DAA se definió como; ≥2 deposiciones blandas o acuosas por día durante un mínimo de 24 horas durante el tratamiento con antibióticos causado por Clostridioides difficile o pruebas de heces negativas para agentes infecciosos identificables.
Resultados:
Durante la hospitalización, se desarrolló diarrea en 32 (8,93%) de los 358 pacientes. La toxina B de C. difficile fue positiva en 1 caso. No se detectaron agentes infecciosos en 21 pacientes. En general, se observó DAA en 22 pacientes (6,14 %, IC 95 %: 4,09–9,13). Sexo masculino ( P = 0,027, OR: 3,36), edad entre 1 mes y <3 años ( P = 0,01, OR: 4,23), uso de ibuprofeno ( P = 0,044, OR: 2,63) y administración tardía de antibióticos ( P = 0,001 , OR: 9,5) se asociaron con el desarrollo de DAA.
Conclusiones:
La incidencia de DAA es baja entre los niños hospitalizados sin enfermedades comórbidas y la mayoría de los episodios diarreicos son leves y autolimitados. El uso de probióticos en este grupo de pacientes puede limitarse a determinadas situaciones específicas.
Respiratory Coinfections in Children With SARS-CoV-2. The Pediatric Infectious Disease Journal. 42(9):774-780, September 2023.
Fondo:
A medida que la transmisión de patógenos respiratorios endémicos vuelve a los niveles prepandémicos, comprender la epidemiología de las coinfecciones respiratorias en niños con SARS-CoV-2 es cada vez más importante.
Métodos:
Realizamos un análisis retrospectivo de todos los pacientes pediátricos de 0 a 21 años de edad a quienes se les realizó una prueba BioFire Respiratory Panel 2.1 multiplexada en Children's Healthcare of Atlanta, Georgia, del 1 de enero al 31 de diciembre de 2021. Determinamos la proporción de pacientes con y sin SARS-CoV-2 que tenían coinfecciones respiratorias y realizaron una regresión de Poisson para determinar la probabilidad de coinfección y su asociación con la edad del paciente.
Resultados:
De 19.199 pruebas de panel respiratorio realizadas, 1.466 (7,64%) resultaron positivas para SARS-CoV-2, de los cuales 348 (23,74%) también presentaron coinfección con otro patógeno. La coinfección más común fue rino/enterovirus (n = 230, 15,69%), seguida de adenovirus (n = 62, 4,23%) y VRS (n = 45, 3,507%). Las coinfecciones con SARS-CoV-2 se observaron con mayor frecuencia en la era de predominio de Delta (B.1.617.2) (190, 54,60%), que coincidió con períodos de máxima transmisión de rino/enterovirus y RSV. Aunque las coinfecciones fueron comunes entre todos los patógenos respiratorios, fueron significativamente menos comunes con el SARS-CoV-2 que con otros patógenos, con excepción de la influenza A y B. Los niños <2 años tuvieron la mayor frecuencia de coinfección y de detección de cualquier patógeno. , incluido el SARS-CoV-2. Entre los niños con SARS-CoV-2, por cada aumento de 1 año en la edad, la tasa de coinfecciones disminuyó un 8% (IC 95%, 6-9).
Conclusiones:
Las coinfecciones respiratorias fueron comunes en niños con SARS-CoV-2. Los factores asociados con el patógeno específico, el huésped y el período de tiempo influyeron en la probabilidad de coinfección.
Diagnóstico vírico alternativo en las sospechas de viruela del mono. Rev Esp Quimioter 2023; 36(4): 442-443 [Texto completo PDF]
Las características dermatológicas de las lesiones cutáneas asociadas a la infección por la viruela del mono (VM) son bastante específicas, aunque varían en su proceso evolutivo [1]. Su localización en las palmas y plantas es muy sugerente, pero en la epidemia de 2022 un porcentaje elevado de las lesiones se presentaban además en las zonas genitales. Las lesiones cutáneas junto al comportamiento sexual de las personas afectadas y el contexto epidemiológico, se constituyeron como el principal indicio de sospecha de VM.
Haemophilus influenzae Type b Vaccine Failure in Portugal: A Nationwide Multicenter Pediatric Survey. The Pediatric Infectious Disease Journal. 42(9):824-828, September 2023.
A pesar de la alta eficacia de la vacuna contra Haemophilus influenzae tipo b (Hib) para prevenir la enfermedad invasiva (ID) en niños, aún pueden ocurrir casos de falla de la vacuna Hib (FV). Este estudio tuvo como objetivo caracterizar los casos de FV-Hib en Portugal en un período de 12 años e intentar identificar los posibles factores de riesgo asociados.
Métodos:
Estudio descriptivo prospectivo de vigilancia a nivel nacional. Los estudios bacteriológicos y moleculares se realizaron en el mismo Laboratorio de Referencia. Los datos clínicos fueron recogidos por el pediatra remitente.
Resultados:
Hib fue identificado en 41 niños con DI y 26 (63%) fueron considerados FV. Diecinueve (73%) casos ocurrieron en niños menores de 5 años; 12 (46%) ocurrieron antes de la dosis de refuerzo de la vacuna Hib a los 18 meses de edad. Al comparar el primer y el último período de 6 años del estudio, la tasa de incidencia de Hib, FV y ID total de H. influenzae (Hi) aumentó significativamente ( P <0,05). Los casos de FV correspondieron, respectivamente, al 13,5% (7/52) y al 22% (19/88) del total de casos de Hi-ID ( P = 0,232). Dos niños fallecieron por epiglotitis y 1 adquirió pérdida auditiva neurosensorial. Sólo 1 niño tuvo un error congénito de inmunidad. El estudio inmunológico realizado en 9 niños no reveló anomalías significativas. Las 25 cepas de Hib-VF analizadas pertenecían al mismo complejo clonal 6.
Conclusiones:
En Portugal, más del 95% de los niños están vacunados contra Hib, pero aún se producen casos graves de Hib-ID. No se identificaron claramente factores predisponentes que justifiquen el aumento del número de FV en los últimos años. Junto con la vigilancia continua de Hi-ID, se deben implementar estudios serológicos y de colonización por Hib.
Cerebrospinal fluid shunt infections in children. Archives of Disease in Childhood 2023;108:693-697.
Las derivaciones de líquido cefalorraquídeo (LCR) se utilizan comúnmente para el tratamiento a largo plazo de la hidrocefalia en niños. La infección de la derivación sigue siendo una complicación común y ocurre en alrededor del 5% al 15% de las derivaciones de LCR. Esta revisión narrativa resume la evidencia clave de la literatura reciente sobre la epidemiología, patogénesis, presentación clínica, diagnóstico, tratamiento, resultados y prevención de las infecciones de la derivación del LCR en niños. La mayoría de las infecciones de las derivaciones se producen debido a la contaminación en el momento de la cirugía, con estafilococos coagulasa negativos y Staphylococcus aureus.siendo los organismos infectantes más comunes. Las presentaciones clínicas de la infección de la derivación pueden ser variadas y difíciles de reconocer. Los cultivos de LCR son la prueba principal utilizada para el diagnóstico. Otros parámetros del LCR y de la sangre pueden ayudar en el diagnóstico, pero carecen de sensibilidad y especificidad. Los aspectos centrales del tratamiento de las infecciones de la derivación incluyen la terapia antimicrobiana sistémica y la extirpación quirúrgica de la derivación. Sin embargo, muchas recomendaciones de tratamiento específicas están limitadas por la falta de evidencia sólida de estudios grandes o ensayos controlados. Las infecciones de la derivación pueden provocar largas estancias hospitalarias, empeoramiento de la hidrocefalia, secuelas neurológicas y otras complicaciones, así como la muerte. Por lo tanto, reducir la incidencia de infección y optimizar el manejo son altas prioridades. La profilaxis antibiótica en el momento de la colocación de la derivación, protocolos quirúrgicos mejorados y derivaciones impregnadas de antibióticos son estrategias clave para prevenir las infecciones de las derivaciones. Sin embargo, se necesita más trabajo para identificar estrategias adicionales para prevenir complicaciones y mejorar los resultados.
Clinical and Epidemiologic Profile of Invasive Pneumococcal Disease in Australian Children Following the Relaxation of Nonpharmaceutical Interventions Against SARS-COV-2. The Pediatric Infectious Disease Journal. 42(9):e341-e342, September 2023.
Se ha observado un resurgimiento global de la enfermedad neumocócica invasiva (ENI) en los niños. Proporcionamos un análisis clínico y epidemiológico detallado de la ENI en niños australianos tras la relajación de las intervenciones no farmacéuticas contra la enfermedad por coronavirus de 2019, que revela una morbilidad y mortalidad significativas, incluso en niños vacunados sin factores de riesgo predisponentes conocidos. Casi la mitad de los casos de ENI fueron causados por serotipos no cubiertos por la vacuna antineumocócica conjugada de 13 valencias.
Planned Out-of-Hospital Birth as a Risk Factor for Nonreceipt of Hepatitis B Immunization. The Pediatric Infectious Disease Journal. 42(9):819-823, September 2023.
Se recomienda la vacuna contra la hepatitis B (VHB) al nacer para prevenir la transmisión perinatal de la hepatitis B; sin embargo, muchos recién nacidos todavía no reciben el VHB. Se desconoce hasta qué punto los nacimientos extrahospitalarios planificados, que han aumentado durante la última década, están asociados con la no recepción de la dosis de nacimiento contra el VHB. El propósito de este estudio fue determinar si un lugar de parto planificado fuera del hospital está asociado con la no recepción de la dosis de nacimiento del VHB.
Métodos:
Realizamos un estudio de cohorte retrospectivo de todos los nacimientos de 2007 a 2019 registrados en el registro de nacimientos de Colorado. Se utilizaron análisis de χ 2 para comparar la demografía materna por lugar de nacimiento. Se utilizaron regresión logística univariada y múltiple para evaluar la asociación del lugar del nacimiento con la no recepción de la dosis de VHB al nacer.
Resultados:
En total, el 1,5% de los recién nacidos en centros de maternidad independientes y el 0,1% de los recién nacidos en un parto domiciliario planificado recibieron VHB en comparación con el 76,3% de los recién nacidos en un hospital. Después de ajustar por factores de confusión, esto se tradujo en un gran aumento en las probabilidades de no recibir VHB en comparación con los partos en hospitales [centro de maternidad independiente (odds ratio (aOR): 172,98, intervalo de confianza (IC) del 95 %: 136,98–219,88); parto domiciliario planificado (aOR: 502,05, IC 95%: 363,04–694,29)]. Además, la edad materna avanzada, la raza y etnia blanca/no hispana, los ingresos más altos y el hecho de tener seguro privado o ningún seguro se asociaron con la falta de recepción de la dosis de VHB al nacer.
Conclusiones:
El parto extrahospitalario planificado es un factor de riesgo de no recibir la dosis de nacimiento contra el VHB. A medida que los nacimientos en estos lugares se vuelven más comunes, se justifican políticas y educación específicas.
Incidence of infant Gram-negative invasive bacterial infections in England, 2011–2019: an observational study using population-wide surveillance data. Archives of Disease in Childhood 2023; 108: 762-767.
Objetivo Las infecciones bacterianas invasivas representan aproximadamente el 15% de las muertes infantiles en todo el mundo. Nuestro objetivo fue estimar la incidencia y las tendencias de las infecciones bacterianas invasivas en bebés causadas por patógenos gramnegativos en Inglaterra durante 2011-2019.
Métodos Se identificaron infecciones bacterianas invasivas confirmadas por laboratorio en bebés (<1 año) en los datos de vigilancia de laboratorio nacional de la Agencia de Seguridad Sanitaria del Reino Unido desde abril de 2011 hasta marzo de 2019. Las infecciones polimicrobianas se definieron como dos o más especies bacterianas del mismo sitio de muestra normalmente estéril. Las infecciones de aparición temprana se definieron como <7 días desde el nacimiento y las de aparición tardía como ≥7 días (recién nacidos de 7 a 28 días; lactantes ≥29 días). Los análisis de tendencias se realizaron mediante regresión de Poisson (para episodios/incidencia) y beta (para proporciones).
Resultados La incidencia anual de infecciones bacterianas invasivas aumentó un 35,9%, de 189,8 a 258,0 casos por 100.000 nacidos vivos (p<0,001). Las infecciones de aparición tardía tanto en recién nacidos como en lactantes aumentaron sustancialmente durante el período de estudio (p<0,001), mientras que las infecciones de aparición temprana aumentaron ligeramente (p=0,002). Escherichia coli fue el patógeno gramnegativo más común aislado y representó el 27,2% del aumento general de la incidencia de enfermedades infantiles por gramnegativos. Las infecciones polimicrobianas casi se duplicaron, aumentando de 29,2 a 57,7 por 100.000 nacidos vivos (p<0,001), y afectaron principalmente a dos especies (81,3%, 1604/1974 episodios).
Conclusiones La incidencia de infecciones bacterianas invasivas gramnegativas en lactantes aumentó entre 2011/2012 y 2018/2019 en Inglaterra, impulsada principalmente por un aumento de las infecciones de aparición tardía. Es necesario seguir trabajando para dilucidar los factores de riesgo y los impulsores de este aumento de la incidencia, de modo que se puedan identificar oportunidades de prevención.
Characterization of Kikuchi-Fujimoto Disease in Children and Risk Factors Associated with Its Course J Pediatr. 2023 Sep;260:113515. doi: 10.1016/j.jpeds.2023.113515. Epub 2023 May 25. PMID: 37244579.
Objetivo
Delinear las características de la enfermedad de Kikuchi-Fujimoto (EKF) en niños y analizar los factores asociados a su curso severo y recurrente.
Métodos
Se revisaron retrospectivamente los registros médicos electrónicos de niños diagnosticados histopatológicamente con KFD en el Hospital Bundang de la Universidad Nacional de Seúl desde marzo de 2015 hasta abril de 2021.
Resultados
Se identificaron un total de 114 casos (62 varones). La edad media de los pacientes fue de 12,0 ± 3,5 años. La mayoría de los pacientes acudieron a atención médica con adenopatías cervicales (97,4%) y fiebre (85%); El 62% tenía fiebre alta (≥39°C). Se observó fiebre prolongada (≥14 días) en el 44,3 % y se asoció con fiebre alta ( P = 0,004). Esplenomegalia, úlcera oral o erupción cutánea estuvieron presentes en el 10,5%, 9,6% y 15,8%, respectivamente. Los hallazgos de laboratorio mostraron leucopenia, anemia y trombocitopenia en el 74,1%, 49% y 24%, respectivamente. El sesenta por ciento de los casos tuvo un curso autolimitado. Inicialmente se prescribieron antibióticos al 20%. Se prescribió un corticosteroide en el 40% de los pacientes y se asoció con úlcera oral ( p = 0,045) y anemia (P = 0,025). Doce pacientes (10,5%) tuvieron una recurrencia con un intervalo mediano de 19 meses. No se identificó ningún factor de riesgo de recurrencia en el análisis multivariable. Las características clínicas de KFD fueron similares entre nuestros estudios actuales y anteriores. Sin embargo, el uso de antibióticos disminuyó ( p < 0,001); El uso de antiinflamatorios no esteroides aumentó ( P < 0,001) y, aunque no fue estadísticamente significativo, el tratamiento con corticosteroides también aumentó.
Conclusiones
Durante un lapso de 18 años, las características clínicas de KFD no cambiaron. Los pacientes que presentan fiebre alta, úlcera oral o anemia pueden beneficiarse de la intervención con corticosteroides. Todos los pacientes deben ser monitoreados para detectar recurrencias.
Overview of Guidelines for the Medical Treatment of Acute Kawasaki Disease in Japan (2020 Revised Version) and Positioning of Plasma Exchange Therapy in the Acute Phase. The Pediatric Infectious Disease Journal. 42(9):e328-e332, September 2023.
Fondo:
La enfermedad de Kawasaki (EK) es una vasculitis de vasos de mediano tamaño de origen desconocido que afecta predominantemente a lactantes y niños pequeños. Como la KD causa complicaciones cardíacas como lesiones de las arterias coronarias, se la conoce como una enfermedad que causa muerte súbita en niños con enfermedad cardíaca adquirida.
Métodos:
Los ensayos clínicos de prednisolona, infliximab y ciclosporina A han llevado a que los seguros cubran de estos fármacos en el tratamiento de la EK, además de la terapia con inmunoglobulinas intravenosas, que ya estaba indicada para el tratamiento de la EK. A pesar de no ser un fármaco, la terapia de recambio plasmático como procedimiento también fue aprobada para su cobertura por el seguro en Japón. Además, la Asociación Estadounidense del Corazón publicó nuevas pautas para el tratamiento de la EK en 2017 y el Centro Único y Punto de Acceso para Reumatología Pediátrica en Europa en 2019. A la luz de estas circunstancias, se revisaron las pautas de la Sociedad Japonesa de Cardiología y Cirugía Cardíaca Pediátrica.
Conclusiones:
Aquí, proporcionamos una descripción general de las pautas revisadas y mencionamos la posición y la práctica real de la terapia de recambio plasmático como una de las modalidades de tratamiento definitivas.
Predicting the RSV Surge: Pediatric RSV Patterns of the COVID Pandemic. The Pediatric Infectious Disease Journal. 42(9):e349-e351, September 2023
Históricamente, las tendencias de la infección por el virus respiratorio sincitial (VRS) han sido predecibles. La pandemia de COVID-19 y las precauciones asociadas afectaron los patrones de la enfermedad por VRS. Las tendencias de la infección por VSR durante el primer año de la pandemia de COVID-19 pueden haber predicho el aumento de las infecciones pediátricas por VRS en 2022. Un énfasis continuo en el aumento de las pruebas virales permitirá el reconocimiento temprano y la preparación para futuras crisis de salud pública.
Referrals for Recurrent Acute Otitis Media With and Without Spontaneous Tympanic Membrane Perforation Through COVID-19: A Cross-Sectional Comparative Study. The Pediatric Infectious Disease Journal. 42(9):e356-e357, September 2023.
La mayoría de los niños experimentan al menos un episodio de otitis media aguda (OMA) y aproximadamente un tercio de ellos sufren episodios recurrentes (OMAr) con o sin perforación espontánea de la membrana timpánica (STMP). 1 Los datos sobre la epidemiología de la OMAr y la STMP durante la pandemia de COVID-19 son escasos. El objetivo de este informe es evaluar el número y las características de los niños que presentan OMAr con y sin STMP antes y durante la pandemia. Este estudio se realizó en la clínica ambulatoria pediátrica de otitis media del Ospedale Maggiore Policlinico, Milán (Italia), de 2019 a 2022. Todos los niños consecutivos remitidos a la clínica ambulatoria para una primera visita por OMAR 2 .fueron elegibles y se extrajo la siguiente información: sexo, edad (≤2 y >2 años), fecha de la primera visita e historial de STMP. Los datos se obtuvieron de los registros médicos en línea del paciente. Para el análisis se consideraron cuatro períodos: el año anterior a la pandemia (2019), los 2 años con las medidas más estrictas para limitar la propagación del COVID-19 (2020 y 2021) y el año en el que estas medidas se relajaron progresivamente (2022). Para el análisis se utilizó la prueba exacta de Fisher o la prueba de χ 2 , según correspondiera. Se asumió como significativo un valor de P <0,05. El estudio fue aprobado por el Comité de Ética del Ca' Granda Ospedale Maggiore, Milán (Comitato Etico Area2).
Se incluyeron un total de 786 niños (53% >2 años y 45% mujeres) ( Tabla 1 ). Se observó una tendencia decreciente en el número de niños con OMAr en los primeros 3 años del estudio. Además, el porcentaje de niños <2 años aumentó en 2021 y 2022. Se observaron datos similares en niños con OMAr sin STMP. No se encontró diferencia de edad ( P = 0,319) para los niños con OMAr y STMP.
Treatment of Parapneumonic Effusion in Children. The Pediatric Infectious Disease Journal. 42(9):e359-e360, September 2023.
Leemos el artículo de Lohuis et al 1sobre el tratamiento conservador del derrame paraneumónico en niños. En su artículo, los autores afirmaron que la mayor parte de los niños con derrame paraneumónico (PPE) podrían tratarse de forma conservadora solo con antibióticos, especialmente en ausencia de desplazamiento mediastínico, tabiques/bolsas pleurales, engrosamiento pleural o derrames extensos. En una cohorte de 136 pacientes, 117 pacientes (86%) fueron tratados de forma conservadora y 19 (14%) se sometieron a drenaje pleural. Descubrieron que los pacientes sometidos a drenaje pleural tenían un desplazamiento mediastínico con mayor frecuencia en comparación con los pacientes tratados de forma conservadora (58 % frente a 3 %, diferencia del 55 %; intervalo de confianza del 95 %: 32 %-77 %). En los pacientes del estudio tratados de forma conservadora, la duración media de la hospitalización fue de 5 días (rango intercuartil: 4-112) en comparación con 19 días (rango intercuartil:P < 0,001), sin diferencias significativas en la tasa de reingreso (11% vs. 4%).
Los niños con neumonía pueden ingresar inicialmente con un derrame que se encuentra en cualquiera de las etapas de evolución. El estadio de evolución del proceso paraneumónico y la terapia ya realizada es el punto clave para el tratamiento. Como en el estudio de Lohuis et al 1no todos los pacientes fueron evaluados con ecografía, no es posible indicar qué tan benignos o complicados fueron los EPP en la fase inicial, ya que la cohorte no es lo suficientemente grande como para generalizarla a toda la población y no es fácil decir que los EPP podrían tratarse de manera conservadora. Solo con antibióticos, esta declaración podría cambiar debido a la ubicación geográfica, los calendarios de vacunación o los datos de vigilancia. Para los pacientes con derrames paraneumónicos, los médicos pueden utilizar la ecografía para cuantificar y caracterizar el líquido pleural para determinar si está indicado el drenaje diagnóstico o terapéutico, así como para guiar si se necesitan fibrinolíticos intrapleurales o tratamiento quirúrgico. 2.
Bibliografía julio – agosto 2023
TOP TEN
·Interventions to Reduce Risk for Pathogen Spillover and Early Disease Spread to Prevent Outbreaks, Epidemics, and Pandemics. The Pediatric Infectious Disease Journal. 42(7):613, July 2023.
- Efficacy and effectiveness of influenza vaccination in healthy children. A review of current evidence. Enferm Infecc Microbiol Clin. 2023;41:396-406
La gripe tiene una elevada incidencia en niños y adolescentes sanos, y se asocia a una alta tasa de hospitalización, especialmente en los < 5 años. Desde 2012, la Organización Mundial de la Salud recomienda la vacunación en < 5 años, pero pocos países aplican hoy esta recomendación. El objetivo de este documento es revisar la evidencia disponible sobre la eficacia/efectividad de la vacunación antigripal en niños sanos < 18 años mediante una búsqueda no sistemática de estudios entre 2010-2020. A pesar de la gran variabilidad en los resultados debido a las diferencias de diseño, tipo de vacuna y temporada incluidos en los 41 estudios seleccionados, aquellos con significación estadística muestran valores de eficacia para la vacuna antigripal del 25,6% y al 74,2%, y de efectividad del 26% al 78,8%. Aunque sería necesaria una revisión sistemática para corroborar la evidencia, esta revisión sugiere que la vacunación pediátrica es globalmente una medida eficaz/efectiva para prevenir la gripe en niños sanos, en línea con las recomendaciones de organismos internacionales.
An Pediatr (Barc). 2023;99:122-8.
El documento de consenso Calendario de vacunaciones del adolescente que se presenta tiene la autoría de 3 sociedades científicas: la Asociación Española de Pediatría (AEP) con su Comité Asesor de Vacunas (CAV), la Sociedad Española de Medicina de la Adolescencia (SEMA) y la Asociación Española de Vacunología (AEV). Las infecciones tienen sus peculiaridades en la adolescencia, como la mayor susceptibilidad a la tosferina, la peor evolución de la varicela, la parotiditis y la hepatitis A, la incidencia frecuente de infecciones de transmisión sexual, o el aumento de la tasa de portadores de meningococo. Se analiza el calendario correspondiente a esta franja de edad sin perder la visión global de las inmunizaciones. Se contemplan las vacunaciones del calendario del adolescente sano: frente a la enfermedad meningocócica invasora (tetravalente MenACWY y MenB), frente al virus del papiloma humano (que debe hacerse con independencia de género), frente a la tosferina, frente a la gripe y frente a la covid (en no vacunados y en grupos de riesgo). Se destaca que la vacuna 4CMenB tiene una cierta efectividad frente a la infección por gonococo, que sería una gran ventaja añadida para el adolescente. Los calendarios del adolescente perteneciente a grupos de riesgo y del viajero deben ser considerados, al igual que en todas las edades de la vida. La vacuna de la hepatitis A que está incluida en el calendario de vacunaciones sistemáticas de Cataluña, Ceuta y Melilla, desde el segundo año de vida, debe considerarse con prioridad en el calendario del adolescente viajero.
- Influenza: A preventable infection in different populations. Enferm Infecc Microbiol Clin. 2023;41:387-90.
Se ha demostrado que la vacunación tiene muchos beneficios, incluida la reducción del riesgo de enfermedades similares a la gripe, la hospitalización e incluso el riesgo de muerte infantil relacionada con la gripe. Por eso, aumentar la cobertura de vacunación en grupos de riesgo es el foco de las autoridades y proyectan nuevos cambios que mejorarán principalmente en la infancia. Por otro lado, se debe vacunar a las personas mayores, las mujeres embarazadas y los jóvenes con enfermedades crónicas. Además, los trabajadores de la salud desempeñan un papel importante en la reducción de la gripe adquirida en el hospital para protegerse a sí mismos y a los pacientes.
- Acontecimientos adversos en embarazadas con la vacuna tetravalente contra la gripe obtenida de cultivos celulares. Enferm Infecc Microbiol Clin. 2023;41:420-2
La vacunación de la gripe en embarazadas muestra una clara relación beneficio/riesgo. En la actualidad se están desarrollando vacunas contra la gripe utilizando nuevas plataformas. Es imprescindible analizar la seguridad de estas nuevas vacunas en este grupo poblacional, infrarrepresentado en los ensayos clínicos.
En la temporada 2019-2020 se aconsejó una vacuna obtenida en cultivo celular a las embarazadas en 2 comunidades autónomas. Se recogió información de los centros de vacunación y de farmacovigilancia de ambas comunidades.
La tasa de notificación de casos de acontecimientos adversos tras la vacunación en embarazadas fue de 4,02/100.000 dosis administradas y, en mujeres de 18 a 64 años no embarazadas, de 5,9/100.000 dosis administradas. La tasa de acontecimientos adversos notificados fue de 8,04 y 17,74, respectivamente. No se notificaron abortos espontáneos, prematuridad ni malformaciones fetales.
Este análisis señala la seguridad en embarazadas de la vacuna de la gripe obtenida de cultivos celulares.
- Febrile Urinary Tract Infection in Infants Less Than 3 Months of Age. The Pediatric Infectious Disease Journal. 42(8):e278-e282, August 2023.
La infección del tracto urinario (ITU) es la principal causa de infección bacteriana en lactantes menores de 3 meses con fiebre sin foco.
Objetivo: El objetivo del estudio fue analizar las características de las presentaciones en urgencias de los menores de 3 meses febriles con ITU e identificar los factores de riesgo de infección bacteriana invasiva (IBI) secundaria a ITU.
Métodos: Este fue un análisis secundario de un registro observacional prospectivo que incluye lactantes menores de 3 meses con fiebre sin foco atendidos en un servicio de urgencias pediátricas entre 2003 y 2019.
Resultados: De los 2850 pacientes incluidos, 592 (20,8%) fueron diagnosticados de ITU (524, 88,5%, por Escherichia coli ). Los lactantes con ITU mostraron diferencias clínicas significativas al compararlos con los no diagnosticados de infección bacteriana: los pacientes con ITU tenían más antecedentes de problemas renales/urológicos (8,3% vs 3,5%), temperatura ≥39ºC (38,3% vs .29%) y mala alimentación (13% vs 8,7%). Sin embargo, casi la mitad (285 de los 592, 48,1%) de los lactantes con ITU febril no tenían ninguno de estos 3 factores de riesgo. Treinta y seis niños (6,1%) tenían una IBI secundaria. Identificamos los siguientes factores de riesgo independientes para la IBI secundaria: lactantes menores de 1 mes de edad, irritabilidad informada por los padres, procalcitonina >0,5 ng/ml y proteína C reactiva >60 mg/l.
Conclusiones: La anamnesis y la exploración física no nos permiten descartar con seguridad una ITU entre los lactantes pequeños febriles. La edad, la irritabilidad informada por los padres y los biomarcadores son útiles para identificar a los pacientes con mayor riesgo de IBI secundaria.
- Recomendaciones del Comité Español del Antibiograma (COESANT) para la realización de los Informes de Sensibilidad Antibiótica Acumulada. Enferm Infecc Microbiol Clin. 2023;41:430-5
El Comité Español del Antibiograma (COESANT) presenta en este documento una serie de recomendaciones cuya finalidad es unificar la forma en la que los Servicios y Unidades de Microbiología Clínica españoles realizan los informes de sensibilidad acumulada de las bacterias, aisladas en muestras clínicas, frente a los antimicrobianos. Las recomendaciones se fundamentan en las recogidas en el Procedimiento de Microbiología Clínica n° 51, «Preparación de informes acumulados de sensibilidad a los antimicrobianos» de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC), publicado en 2014, y recoge las modificaciones en las definiciones de las interpretaciones de las categorías clínicas publicadas en el año 2019 por el European Committee on Antimicrobial Susceptibility Testing (EUCAST). Su objetivo final es establecer una forma homogénea de elaborar estos resúmenes para poder comparar resultados de diferentes centros o sumar su información y así realizar una adecuada vigilancia local o incluso nacional de la evolución de la sensibilidad a los antimicrobianos.
- Recent Insights on Post-COVID in Pediatrics. The Pediatric Infectious Disease Journal. 42(8):e304-e307, August 2023.
Poco después del comienzo de la pandemia de COVID-19, comenzaron a surgir informes de personas previamente sanas que experimentaron síntomas prolongados después de la infección por SARS-CoV-2 . En mayo de 2020, se lanzó el término largo-COVID como hashtag de Twitter entre los grupos de apoyo a pacientes. 1 Por lo tanto, la COVID-19 prolongada es la primera condición clínica detectada por los pacientes antes que los profesionales de la salud. Desde entonces, muchos autores han utilizado diferentes términos para la afección, incluidos long-haulers, COVID-long, postacute sequelae of COVID-19 (PASC), post-COVID , síndrome COVID y long-COVID. 2
El Instituto Nacional de Salud y Excelencia en la Atención del Reino Unido (NICE, por sus siglas en inglés) utilizó la palabra "COVID prolongado" para describir los signos y síntomas que continúan o se desarrollan después de la fase aguda de la COVID-19, incluidos los "COVID-19 sintomáticos continuos" (de 4 a 12 semanas). después del inicio) y “ síndrome post-COVID ” (12 semanas o más después del inicio). 3
La Organización Mundial de la Salud emitió una definición clínica de post-COVID en adultos como una condición que ocurre en personas con antecedentes de infección por SARS-CoV-2 probable o confirmada con síntomas persistentes o nuevos 3 meses después del inicio, con una duración de al menos 2 meses y que no puede ser explicado por un diagnóstico alternativo. 3 En abril de 2022 se propuso una definición de investigación de post-COVID en jóvenes, enfatizando que ocurre en pacientes con antecedentes de infección confirmada por SARS-CoV-2 con uno o más síntomas físicos persistentes durante al menos 12 semanas después de la infección; los síntomas deben afectar el funcionamiento diario, pueden continuar o desarrollarse después de la COVID-19 y pueden fluctuar o recaer. 3
- In the Post-COVID-19 Era, Poliomyelitis is Making a Comeback. The Pediatric Infectious Disease Journal. 42(7):531-532, July 2023.
Durante la pandemia de COVID-19, medidas como la “prevención y el control físicos” del nuevo coronavirus han reducido la exposición de los niños a los patógenos. Además, la pandemia ha alterado significativamente los programas de vacunación rutinarios en muchos países. Los datos oficiales publicados por la Organización Mundial de la Salud (OMS) y el Fondo de las Naciones Unidas para la Infancia muestran que el número de niños que reciben vacunas está experimentando la disminución más significativa en 30 años ( https://www.who.int/news/item/15 -07-2022-la-pandemia-de-covid-19-impulsa-el-mayor-retroceso-continuo-en-las-vacunas-en-tres-décadas ). En la era pospandémica, existe una brecha significativa en el nivel de inmunidad entre los niños en comparación con la época prepandémica.
La polio es una enfermedad infecciosa aguda causada por el poliovirus salvaje (WPV), que incluye 3 serotipos: tipo 1, tipo 2 y tipo 3. Puede provocar parálisis fláccida permanente de las extremidades, y todos los casos de polio reportados en todo el mundo actualmente son causados por WPV tipo 1. A partir de 2022, Pakistán y Afganistán seguirán siendo los únicos países con epidemias autóctonas de WPV ( https://www.who.int/health-topics/poliomyelitis#tab=tab_1 ). Sin embargo, es importante señalar que la polio es muy contagiosa y hasta que el mundo logre su completa erradicación, los países y regiones que ya han alcanzado el estatus libre de polio seguirán en riesgo de importación y propagación del WPV. Según estimaciones de la OMS, entre 2002 y 2009, 39 países libres de polio informaron sobre importaciones de WPV.
Casos clínicos
- Newborn Exposed to the Monkeypox Virus: A Brief Report. The Pediatric Infectious Disease Journal. 42(8):e316, August 2023.
El aumento en el número de casos de viruela del simio en áreas no endémicas ha llevado a la Organización Mundial de la Salud a declarar la viruela del simio como una emergencia sanitaria mundial.
En este reporte, una mujer embarazada de 37 semanas y 3 días presentó lesiones papulares, evolucionando a una pústula. Tenía adenomegalia visible en la región submentoniana. Se recolectaron muestras para la reacción en cadena de la polimerasa (PCR) para el virus de la viruela del simio ( Tabla 1 ) y se detectó solo a partir de raspados de una lesión cutánea.
- Isolated Subcutaneous Abscess: A Rare Presentation of Extrapulmonary Tuberculosis. The Pediatric Infectious Disease Journal. 42(8):e316-e318, August 2023.
La tuberculosis de tejidos blandos (TB) es una de las raras manifestaciones de la tuberculosis extrapulmonar (TBEP). Presentamos un paciente de 2 años con TB aislada de partes blandas, rara vez reportada en la literatura.
Una niña de 2 años ha sido admitida en nuestro hospital con hinchazón persistente e indolora en la pierna durante 9 meses. No había antecedentes de fiebre, sudores nocturnos, pérdida de peso o traumatismos. Su historial médico era normal y no tuvo contacto con un paciente con tuberculosis. Fue vacunada con el bacilo Calmette Guérin (BCG) a los 2 meses. El examen físico reveló una masa sin eritema ni dolor en la pantorrilla posteromedial izquierda. Los exámenes pulmonar, cardíaco y abdominal fueron normales. No se detectó linfadenopatía. La prueba cutánea de la tuberculina fue negativa. La resonancia magnética mostró una masa quística de 76 × 31 × 42 mm en la parte medial de la pantorrilla izquierda proximal-posterior con una cápsula gruesa, contenido proteínico levemente elevado, edema e inflamación en los planos musculares y de tejidos blandos circundantes.figura 1 ). Se observaron estructuras óseas de morfología normal.
- Consecutive Seven Serious Cases with Invasive Group A Streptococcal Infections at December 2022–January 2023. The Pediatric Infectious Disease Journal. 42(7):e254-e255, July 2023.
Durante el segundo y tercer año de la pandemia de COVID, se ha informado un aumento en el número de casos graves debido a diferentes microorganismos. En la segunda mitad de 2022, se informó que hubo un aumento en las infecciones invasivas por estreptococos del grupo A (iGAS) en muchos países, incluidos Inglaterra, los Países Bajos y otros. 1–3 La iGAS se define como una infección invasiva potencialmente mortal caracterizada por el aislamiento de Streptococcus pyogenes de fluidos corporales normalmente estériles con cultivo o mediante reacción en cadena de la polimerasa (PCR) específica del patógeno. Si el GAS ha crecido desde una ubicación probable del portador, como la garganta, y el curso clínico es compatible con la enfermedad del GAS y no se ha encontrado ningún otro organismo causante, estos pacientes deben tratarse como iGAS. 4Antes de la pandemia, GAS era el patógeno más común entre los niños en Europa que tenían que ser hospitalizados por una infección bacteriana adquirida en la comunidad. Los pacientes con infección por GAS tuvieron un deterioro del 12 % al momento del alta y una tasa de mortalidad del 2 %. Los aumentos en el síndrome de choque tóxico, la fascitis necrotizante y el empiema pleural se han relacionado con una mayor mortalidad. 4 En el Reino Unido, durante los últimos meses, la tasa de iGAS por cada 100 000 habitantes es mayor entre los niños. 1
Entre diciembre de 2022 y enero de 2023, en nuestro centro de atención terciaria, seguimos 7 casos consecutivos de infección por iGAS: 3 niños y 4 niñas, de 37 a 96 meses de edad, sin ninguna relación entre sí (Tabla 1 ) . Todos los niños estaban previamente sanos.
- Quiste odontogénico: no todo son flemones. Rev Pediatr Aten Primaria. 2023;25:175-7.
Los quistes odontogénicos aparecen en el maxilar o la mandíbula y se generan por la proliferación de restos epiteliales estimulados habitualmente por una periodontitis. Son infrecuentes en niños. No suelen dar síntomas y el diagnóstico es radiográfico casual. La evolución del quiste odontogénico o periapical suele ser lenta, pero tiende a destruir el hueso adyacente, por lo que requiere tratamiento. Describimos un caso clínico que tuvo una presentación no habitual.
- ¿Torta omental? . Rev Pediatr Aten Primaria. 2023;25:189-92.
La torta omental describe la presencia de material infiltrativo en la grasa epiploica. El carcinoma de ovario es el proceso maligno clásicamente relacionado con las tortas omentales; sin embargo, las neoplasias malignas que pueden desarrollarlo son múltiples. Igualmente, procesos agudos o crónicos de índole inflamatoria e infecciosa pueden llevar a esta situación. De hecho, si bien la presencia de torta omental siempre implica descartar malignidad, en la edad pediátrica son más frecuentes estas otras etiologías. La clínica de la infiltración epiploica suele ser muy inespecífica, independientemente de la etiología. Los casos descritos suelen debutar con dolor abdominal mal localizado de días o semanas de evolución. La torta omental, en esencia, es un signo radiológico; por tanto, su diagnóstico implica la realización de una o varias pruebas de imagen. El gold standard es la tomografía computarizada (TC). La ecografía es una buena alternativa en niños. Si la causa de la torta omental es incierta, es necesario el examen anatomopatológico de una muestra de tejido peritoneal. Finalmente, el tratamiento en casos de omental cake depende de la etiología. En general, la presencia de este signo radiológico en el seno de una enfermedad neoplásica implica peores resultados. En cambio, en procesos infecciosos es posible un tratamiento dirigido con erradicación del patógeno implicado, consiguiendo una evolución clínica favorable. Se presenta un caso de torta omental secundario a una infección por Campylobacter jejuni en una adolescente de 15 años.
Para ampliar
- Emergency in Group A Streptococcal Infections: Single center data from Turkey. The Pediatric Infectious Disease Journal. 42(7):e259-e261, July 2023.
En diciembre de 2022, la Organización Mundial de la Salud y el Centro Europeo para la Prevención y el Control de Enfermedades publicaron que en algunos países europeos, como Francia, Irlanda y los Países Bajos, hubo un aumento en el número de casos de enfermedad invasiva por estreptococo del grupo A (iGAS) en niños menores de 10 años, que aumentó especialmente después de septiembre. Se ha enfatizado que este aumento puede estar relacionado con el aumento reciente de la incidencia de virus respiratorios, incluidos la influenza y el virus respiratorio sincitial (RSV). 1 , 2 Más recientemente en el Reino Unido, se informó recientemente que la enfermedad iGAS es más alta de lo esperado en esta época del año y se publicó una notificación para los médicos. 3
El objetivo de este estudio es investigar los factores de riesgo y las características clínicas y de laboratorio de los pacientes pediátricos seguidos en nuestro hospital por infecciones de piel y tejidos blandos (SSTI) relacionadas con GAS e infección por iGAS dentro de los 2 años cuando el Síndrome Respiratorio Agudo Severo Coronavirus 2 pandémico las restricciones continuaron y se levantaron, y también para encontrar la distribución de la frecuencia de las infecciones por GAS a lo largo de los meses.
Este estudio cubre un período de 25 meses entre enero de 2021 y enero de 2023 en un hospital pediátrico de 725 camas con 163 549 admisiones de emergencia pediátrica y 28 133 pacientes hospitalizados en 2021, y 199 416 admisiones de emergencia pediátrica y 32 176 pacientes hospitalizados en 2022. Analizamos retrospectivamente 86 pacientes pediátricos 0 –18 años con infección por GAS.
- Neurologic Complications of Rotavirus Infections in Children . The Pediatric Infectious Disease Journal. 42(7):533-536, July 2023.
El rotavirus es la principal causa de gastroenteritis complicada en niños menores de 5 años en países donde la vacunación contra el rotavirus no se implementa como vacunación de rutina. Además de los síntomas intestinales asociados con la gastroenteritis común, el rotavirus puede causar complicaciones neurológicas. El objetivo de este estudio es describir las características clínicas de las infecciones complicadas por rotavirus.
Métodos: Desde el 1 de enero de 2016 hasta el 31 de enero de 2022, todos los niños (menores de 18 años) con una prueba positiva de rotavirus en heces que fueron hospitalizados o presentados en la clínica ambulatoria o en el departamento de emergencias de un gran hospital pediátrico en los Países Bajos fueron incluido. El rotavirus solo se probó en caso de un curso de enfermedad grave o anormal. Describimos las características clínicas y los resultados con un enfoque particular en las manifestaciones neurológicas.
Resultados: En total se incluyeron 59 pacientes con rotavirus de los cuales 50 (84,7%) fueron hospitalizados y 18 (30,5%) necesitaron rehidratación intravenosa. Diez pacientes (16,9%) presentaron complicaciones neurológicas, de los cuales 6 pacientes (60,0%) presentaron encefalopatía. Dos pacientes (20,0%) con síntomas neurológicos presentaron anomalías en el diagnóstico por imagen.
Conclusiones: El rotavirus puede causar gastroenteritis con manifestaciones neurológicas graves, pero aparentemente autolimitadas. Por lo tanto, es importante considerar el rotavirus en pacientes pediátricos con síntomas neurológicos como encefalopatía y encefalitis. La detección temprana de la infección por rotavirus puede predecir un curso favorable de la enfermedad y, por lo tanto, puede evitar un tratamiento innecesario y debe investigarse más a fondo.
- Clinical and Virologic Impacts of Respiratory Viral Co-infections in Children With Influenza. The Pediatric Infectious Disease Journal. 42(8):e268-e273, August 2023.
Los avances en los métodos de reacción en cadena de la polimerasa (PCR) multiplex han permitido la detección simultánea de múltiples virus respiratorios. Nuestro objetivo fue estimar los impactos clínicos y virológicos de la coinfección por influenza y otros virus respiratorios en niños.
Métodos: Inscribimos a 38 y 35 niños diagnosticados con influenza y tratados con baloxavir marboxil (baloxavir) y oseltamivir, respectivamente. Realizamos PCR de transcripción inversa cuantitativa para detectar y medir los niveles de virus distintos de la influenza a partir de 3 muestras de hisopos nasofaríngeos recolectadas antes y los días 3 y 5 después de la dosis antiviral inicial. Evaluamos la información clínica de los pacientes mediante cuestionarios.
Resultados: Se detectaron uno o más virus respiratorios distintos del virus de la influenza en 26 (35,6 %) de 73 niños antes del tratamiento antiviral. La carga del virus de la influenza y las características clínicas el día del inicio de la influenza fueron similares entre los niños con y sin coinfecciones por el virus. De los 26 y 32 niños sin aparición de las variantes sensibles a baloxavir reducido y oseltamivir después del tratamiento, 8 (30,8 %) y 7 (21,9 %) niños estaban doblemente coinfectados solo con rinovirus humano, respectivamente. El nivel de ARN del rinovirus humano en el día 0 en estos niños fue inferior a −3 log 10 del ARN del virus de la influenza, y la coinfección por el rinovirus humano no tuvo impacto en el curso de la enfermedad ni clínica ni virológicamente.
Conclusiones: Cuando se detectan múltiples virus respiratorios en el mismo paciente, es necesario evaluar los síntomas clínicos así como los niveles de virus detectados para determinar qué virus contribuye al desarrollo de la enfermedad.
- Reductions in Childhood Pneumonia Mortality After Vaccination in the United States. The Pediatric Infectious Disease Journal. 42(8):723-729, August 2023.
Nuestro objetivo es estimar la magnitud de la reducción de la mortalidad por neumonía neumocócica y meningitis después de la introducción masiva de la vacuna antineumocócica conjugada (PCV)7 y PCV13 en niños en los Estados Unidos.
Métodos: Evaluamos las tendencias en las tasas de mortalidad por neumonía neumocócica y meningitis en los Estados Unidos entre 1994 y 2017. Ajustamos un modelo de regresión binomial negativa de serie de tiempo interrumpido (ajustado por tendencia, estacionalidad, cobertura vacunal de PCV7/PCV13 y de H. influenzae b) para estimar las tasas contrafácticas sin vacunación. Informamos una reducción porcentual en las estimaciones de mortalidad en relación con el escenario sin vacunación proyectado, utilizando la fórmula 1 menos la razón de riesgo de incidencia, con intervalos de confianza (IC) del 95 %.
Resultados: Entre 1994 y 1999 (período previo a la vacunación), la tasa de mortalidad por neumonía por todas las causas para los niños de 0 a 1 mes fue de 2,55 por 100 000 hab., mientras que para los niños de 2 a 11 meses, esta tasa fue de 0,82 muertes. por 100.000 hab. Durante el período PCV7 en niños de 0 a 59 meses de edad en los Estados Unidos, la reducción ajustada de neumonía por todas las causas fue del 13 % (IC 95 %: 4 a 21) y del 19 % (IC 95 %: 0 a 33 ) de meningitis por todas las causas. Para PCV13, las reducciones en este grupo de edad fueron del 21 % (IC 95 %: 4–35) para la mortalidad por neumonía por todas las causas y del 22 % (IC 95 %: −19 a 48) para la mortalidad por todas las causas. mortalidad por meningitis. PCV13 tuvo mayores reducciones de neumonía por todas las causas que PCV13 en bebés de 6 a 11 meses de edad.
Conclusiones: La introducción universal de PCV7, y más tarde PCV13, para niños de 0 a 59 meses de edad en los Estados Unidos se asoció con disminuciones en la mortalidad por neumonía por todas las causas.
- Epidemiología del derrame pleural paraneumónico en la infancia durante la implementación de la vacuna antineumocócica conjugada de 13 serotipos. Enferm Infecc Microbiol Clin. 2023;41:414-9
La incidencia del derrame pleural paraneumónico, incluyendo el empiema, ha sufrido variaciones en las últimas décadas, que se han relacionado con la implantación de distintos tipos de vacuna antineumocócica conjugada.
Métodos Se han revisado retrospectivamente los datos de los 10 hospitales públicos de la provincia de Alicante (España), que abarcan una población de 279.000 niños menores de 15 años, entre 2010 y 2018. Se desglosaron los derrames menores de 10mm (DP−) y los de 10mm o más (DP+).
Resultados Se han analizado 366 episodios de derrame pleural paraneumónico, 178 DP− (48,6%) y 188 DP+ (51,4%), con una mediana de edad de 4 años (rango intercuartílico: 2-7 años) y una evidente estacionalidad con máximo en invierno y mínimo en verano. Se identificó al agente etiológico por cultivo en 34 pacientes (9,3%), destacando Streptococcus pneumoniae (24 pacientes) seguido por Streptococcus pyogenes (7 pacientes). El serotipo de S. pneumoniae más frecuente fue el 19A (6 pacientes) y se han identificado 3 fallos vacunales. La tasa anual media de incidencia fue de 14,3 casos por 100.000 menores de 15 años (7,0 para DP− y 7,3 para DP+), sin cambios significativos a lo largo del tiempo, aunque sí se apreciaron diferencias marcadas de la incidencia entre los distintos departamentos sanitarios.
Conclusiones No hemos encontrado variaciones temporales en la incidencia del derrame paraneumónico pese a la implementación de la vacuna antineumocócica conjugada de 13 serotipos. Es destacable la variabilidad de la incidencia entre departamentos vecinos sin motivo aparente.
- World Tuberculosis Day: Time to Translate New Clinical Findings in Pediatric Tuberculosis in Routine Practice. The Pediatric Infectious Disease Journal. 42(8):633-636, August 2023.
- Hypervirulent Strains of Neisseria meningitidis and Clinical Manifestations in Children With Invasive Meningococcal Disease. The Pediatric Infectious Disease Journal. 42(8):660-666, August 2023.
El complejo clonal hipervirulento (cc) se ha asociado con una mayor incidencia y tasa de letalidad de la enfermedad meningocócica invasiva (EMI). El objetivo de este estudio fue describir las manifestaciones clínicas del cc hipervirulento de meningococo en niños.
Métodos: Estudio retrospectivo en pacientes hospitalizados por EMI confirmada microbiológicamente en tres centros pediátricos de tercer nivel de salud de Santiago de Chile, entre 2010 y 2018. Se realizó información demográfica, clínica y determinación de los alelos cc y proteína fijadora del factor H (fHbp).
Resultados: En total se evaluaron 93 casos, se dispuso de tipificación de secuencias para 91 casos, y 87 (95,6%) tenían asignado un cc; El 63,7% eran MenW y el 31,8% MenB. La mediana de edad fue de 9 meses, el 67% eran varones y el 18,7% presentaba alguna comorbilidad. El 26,4% presentó déficit neurológico, el 25,3% petequias y el 20% diarrea. El 67 % ingresó en la unidad de cuidados intensivos pediátricos (UCIP) y la tasa de letalidad fue del 9,9 %. En cuanto a los alelos cc y fHbp, ST11, ST41/44 y el alelo 22 fueron los más frecuentemente identificados, con 63,7%, 19,8% y 72,5%, respectivamente. Encontramos diferencias estadísticamente significativas entre la cc y presencia de petequias, diagnóstico de meningococemia más meningitis, ingreso y días en UCIP y soporte avanzado. Alelo 22 para fHbp se asoció a ausencia de petequias, baja sospecha de EMI, menor diagnóstico de meningitis+meningococcemia, ingreso en UCIP, soporte avanzado e insuficiencia suprarrenal.
Conclusión: La vigilancia epidemiológica y microbiológica de la EMI debe integrar componentes clínicos y de laboratorio, incluida la caracterización molecular y genética, para enriquecer la comprensión dinámica de la evolución clínica de la EMI.
- Osteomyelitis in Sickle Cell Anemia: Does Age Predict Risk of Salmonella Infection?. The Pediatric Infectious Disease Journal. 42(8):e262-e267, August 2023.
- The Influence of SARS-CoV-2 Variants B.1.1.7 and B.1.617.2 on a Different Clinical Course and Severity of COVID-19 in Children Hospitalized in 2021 Compared With 2020. The Pediatric Infectious Disease Journal. 42(7):584-589, July 2023.
Este estudio tuvo como objetivo analizar las diferencias en las características epidemiológicas y clínicas de la enfermedad por coronavirus 2019 (COVID-19) en niños hospitalizados en 2021, cuando el síndrome respiratorio agudo severo coronavirus 2 variantes B.1.1.7 (alfa) y B.1.617. 2 (delta) dominó, en comparación con 2020.
Métodos: En este estudio multicéntrico basado en la parte pediátrica del registro nacional SARSTer (SARSTer-PED), incluimos 2771 niños (0-18 años) con COVID-19 diagnosticados entre el 1 de marzo de 2020 y el 31 de diciembre de 2021, de 14 centros de hospitalización polacos. Se utilizó un cuestionario electrónico, que abordó datos epidemiológicos y clínicos.
Resultados: Los niños hospitalizados en 2021 eran más jóvenes en comparación con los informados en 2020 (media de 4,1 frente a 6,8 años, P = 0,01 ). Se informaron comorbilidades subyacentes en el 22% de los pacientes. El curso clínico fue generalmente leve (70%). Se encontró una diferencia significativa en la evaluación del curso clínico entre 2020 y 2021, con más pacientes asintomáticos en 2020 y más niños gravemente enfermos en 2021. En total, el 5 % de los pacientes estaban grave o críticamente enfermos, incluido <3 % de los participantes en 2020 y 7% en 2021. La tasa de mortalidad calculada fue de 0,1% en general y 0,2% en 2021.
Conclusión: Las infecciones con las variantes alfa y delta del coronavirus 2 del síndrome respiratorio agudo severo conducen a un curso más severo de COVID-19 con una presentación clínica más pronunciada y tasas de mortalidad más altas que la infección con una cepa original. La mayoría de los niños que requieren hospitalización por COVID-19 no tienen comorbilidades subyacentes.
- Early Childhood COVID-19: A Comparative Report of 20,506 Cases. The Pediatric Infectious Disease Journal. 42(8):e293-e295, August 2023.
- Characteristics and predictors of persistent symptoms post-COVID-19 in children and young people: a large community cross-sectional study in England (2023) Archives of Disease in Childhood 2023;108:E12.
Objetivo Estimar la prevalencia y los factores de riesgo asociados a los síntomas persistentes posteriores a la COVID-19 entre niños de 5 a 17 años en Inglaterra.
Diseño Estudio transversal seriado.
Configuración: rondas 10 a 19 (marzo de 2021 a marzo de 2022) del estudio Evaluación en tiempo real de la transmisión comunitaria (encuestas transversales mensuales de muestras aleatorias de la población en Inglaterra).
Población de estudio Niños de 5 a 17 años en la comunidad.
Predictores Edad, sexo, etnia, presencia de una afección de salud preexistente, índice de privación múltiple, estado de vacunación contra la COVID-19 y variante dominante del SARS-CoV-2 que circula en el Reino Unido en el momento del inicio de los síntomas.
Principales medidas de resultado Prevalencia de síntomas persistentes, informados como aquellos que duran ≥3 meses después de COVID-19.
Resultados En general, el 4,4 % (IC del 95 %: 3,7 a 5,1) de 3173 niños de 5 a 11 años y el 13,3 % (IC del 95 %: 12,5 a 14,1) de 6886 niños de 12 a 17 años con infección sintomática previa informaron al menos un síntoma que duró ≥3 meses posteriores a la COVID-19, de los cuales el 13,5 % (IC del 95 %: 8,4 a 20,9) y el 10,9 % (IC del 95 %: 9,0 a 13,2), respectivamente, informaron que su capacidad para realizar las actividades cotidianas se redujo. mucho' debido a sus síntomas. Los síntomas más comunes entre los participantes con síntomas persistentes fueron tos persistente (27,4 %) y dolores de cabeza (25,4 %) en niños de 5 a 11 años y pérdida o cambio del sentido del olfato (52,2 %) y del gusto (40,7 %) en participantes de 12–17 años. Una mayor edad y tener una condición de salud preexistente se asociaron con mayores probabilidades de informar síntomas persistentes.
Conclusiones Uno de cada 23 niños de 5 a 11 años y uno de cada ocho niños de 12 a 17 años post-COVID-19 reportan síntomas persistentes que duran ≥3 meses, de los cuales uno de cada nueve reporta un gran impacto en la realización de actividades diarias.
Introducción Los niños tienen un alto consumo de antimicrobianos que requieren una complicada toma de decisiones por parte de los prescriptores. A pesar de esto, las intervenciones de administración de antimicrobianos (AMS) a menudo no se traducen en medicina pediátrica. Script es una aplicación (app) para teléfonos inteligentes lanzada en Auckland, Nueva Zelanda, para ayudar a los prescriptores de antimicrobianos a tomar decisiones. El objetivo era mejorar el cumplimiento de las directrices clínicas locales existentes para las infecciones pediátricas y de adultos.
Métodos Las prescripciones antimicrobianas de pacientes hospitalizados y de urgencias se recopilaron prospectivamente y se evaluaron para determinar el cumplimiento de las directrices. Se recopilaron datos de prescripción de referencia y se compararon con prescripciones a los 4 meses y 1 año después del lanzamiento de la aplicación. Los investigadores clasificaron las prescripciones como "apropiadas" o "inapropiadas". La calificación se realizó con enmascaramiento del momento de la prescripción en relación con la intervención.
Resultados Tras el lanzamiento de la aplicación Script, el cumplimiento de las directrices aumentó significativamente de 241 de 348 (69 %) recetas antimicrobianas calificadas como apropiadas durante el período de referencia a 301 de 359 (83 %) después de 4 meses (p<0,0001). Esta mejora desde el inicio se mantuvo a 1 año con 263 de 323 (81 %) adherencia (p<0,001). Al cabo de 1 año, esta mejora se pudo demostrar por separado para las prescripciones médicas, quirúrgicas y de urgencias.
Conclusión Hubo una mejora significativa y sostenida en el cumplimiento de las pautas antimicrobianas pediátricas luego de la introducción de una aplicación de apoyo a la prescripción. La necesidad de buscar orientación para las dosis antimicrobianas debido a los cálculos basados en la edad y el peso en pediatría puede significar que las intervenciones de AMS, como el apoyo a la decisión y las herramientas de prescripción, son particularmente adecuadas para la prescripción pediátrica.
- A Novel Combination of Host Protein Biomarkers to Distinguish Bacterial From Viral Infections in Febrile Children in Emergency Care. The Pediatric Infectious Disease Journal. 42(7):e235-e242, July 2023.
Distinguir las infecciones bacterianas y virales en función de los síntomas clínicos en niños febriles que asisten al departamento de emergencias (SU) es un desafío. El objetivo de este estudio es determinar una nueva combinación de biomarcadores de proteínas del huésped y evaluar su rendimiento para distinguir entre infecciones bacterianas y virales en niños febriles que asisten a los servicios de urgencias.
Métodos: Se realizó una búsqueda bibliográfica para identificar biomarcadores de proteínas en sangre capaces de distinguir infecciones bacterianas y virales (mayo de 2015 a mayo de 2019). Seleccionamos 7 biomarcadores proteicos: Procalcitonina, ligando inductor de apoptosis relacionado con TNF (TRAIL), interleucina (IL)-4, IL-6, proteína-10 inducida por interferón gamma (CXCL-10), interferón-gamma y lipocalina 2 (LCN2). Estos se midieron en plasma sanguíneo utilizando un inmunoensayo basado en microesferas en niños con una infección bacteriana o viral confirmada que asistían a urgencias en los Países Bajos. Usamos modelos lineales generalizados para clasificar infecciones bacterianas y virales y aplicamos un algoritmo de selección de características desarrollado previamente para seleccionar la combinación óptima de proteínas. Realizamos un análisis de subgrupos de esta firma de proteína en pacientes con proteína C reactiva <60 mg/L,
Resultados: En total se incluyeron 102 niños (N = 67 bacterianos; N = 35 virales). El rendimiento individual de los 7 biomarcadores en la clasificación de infecciones bacterianas frente a virales osciló entre el 60,8 % y el 74,5 % del área bajo la curva receptor-operador (AUC). TRAIL, LCN2 e IL-6 se identificaron como la mejor firma de 3 proteínas con un AUC del 86 % (IC del 95 %: 71,3 %–100 %). En 57 pacientes con niveles de proteína C reactiva <60 mg/L, la firma de 3 proteínas tuvo un AUC de 85,1 % (IC 95 %: 75,3 %–94,9 %).
Conclusión: Demostramos una combinación novedosa prometedora de 3 biomarcadores de proteínas huésped; TRAIL, LCN2 e IL-6, que tiene un buen desempeño en la clasificación de infecciones bacterianas y virales en niños febriles en atención de emergencia.
- Pensando más allá de la inmunoglobulina intravenosa para la enfermedad de Kawasaki Archives of Disease in Childhood Published Online First: 11 August 2023. doi: 10.1136/archdischild-2023-325843
La enfermedad de Kawasaki (EK), una vasculitis de vasos medianos de etiología desconocida, sigue siendo la principal causa de cardiopatía adquirida en niños de países desarrollados y se reconoce cada vez más en países de ingresos bajos y medios. Aunque se ha demostrado inequívocamente que la introducción de inmunoglobulina intravenosa (IVIG) reduce significativamente el riesgo de aneurismas de las arterias coronarias (CAA) asociados con KD, la literatura sugiere que hasta el 19% de los niños aún desarrollarán secuelas cardíacas incluso con la administración oportuna. 1 Los factores de riesgo establecidos para el desarrollo de AAC incluyen dilatación de la arteria coronaria en el ecocardiograma inicial, edad joven (<12 meses), sexo masculino, persistencia o recrudecimiento de la fiebre 36 horas después de la administración de IVIG y raza asiática. 2Dada la morbilidad aguda y a largo plazo que puede estar asociada con la afectación de la arteria coronaria, se han estudiado varios agentes adyuvantes a la IVIG para la intensificación primaria o el tratamiento posterior. A pesar de la extensa investigación, la heterogeneidad de los sujetos del estudio, la dosificación del fármaco, las medidas de resultado y el seguimiento limitan la solidez de la evidencia hasta la fecha, aunque el tratamiento antiinflamatorio adicional en la presentación para aquellos con CAA establecidos parece mejorar los resultados.
Infliximab, un anticuerpo monoclonal del factor de necrosis tumoral alfa (TNF-α), es un agente que se ha estudiado como tratamiento complementario de primera línea o posterior, con la introducción del agente como práctica estándar en los protocolos locales durante una década.
- Las neumonías no siempre son lo que parecen Strategies for recognizing pneumonia look-alikes. Eur J Pediatr. 2022;181:3565-75
La neumonía adquirida en la comunidad (NAC) es un diagnóstico frecuente en Pediatría. Tras un diagnóstico correcto y con tratamiento adecuado, la evolución es favorable en la gran mayoría de los pacientes. Este artículo se centra en casos en los que ha sido preciso realizar un diagnóstico diferencial con otras patologías que pueden dar lugar a hallazgos radiológicos que pueden ser interpretados y, por ello, tratados como una neumonía adquirida en la comunidad.
Resulta instructiva la lectura de este artículo, a lo largo del cual se describen 13 casos clínicos en los que el diagnóstico inicial de sospecha (erróneo) fue de NAC y se recogen las imágenes radiológicas (radiografía de tórax y, en la mayoría de ellos, tomografía computarizada). Se proponen preguntas útiles tanto para el diagnóstico diferencial de la neumonía (malformaciones, adenopatías), como para detectar posibles desencadenantes o agravantes (recurrencia o persistencia) de la misma (broncoaspiración, fibrosis quística, discinesia ciliar).
- Manejo de la otitis media aguda: Encuesta a pediatras de Atención Primaria europeos. Acute otitis media management: A survey of European primary care pediatricians. Glob Pediatr. 2023:4:100057.
Varios compañeros de la Asociación Española de Pediatría de Atención Primaria (AEPap) han participado en este interesante estudio europeo sobre el manejo que se hace de la otitis media aguda.
A través de una encuesta han recogido el abordaje que realizan de esta patología 2109 pediatras de hasta 11 países diferentes.
El trabajo da una visión global y establece una fotografía de las diferencias entre los países estudiados. Llama especialmente la atención que la prescripción de antibióticos es significativamente mayor entre los pediatras jóvenes respecto a los más veteranos.
Esto evidencia que aún queda gran recorrido por hacer en cuanto al uso de los antibióticos, especialmente entre los compañeros más jóvenes que acceden a la profesión.
Como concluyen los autores, la elaboración de una guía de práctica clínica europea al respecto podría ser importante en cuanto a la unificación del manejo que se realiza de esta patología tan común.
Estudios como el presente demuestran que el trabajo colaborativo es la herramienta más poderosa para poder hacer investigación de calidad en Atención Primaria. El establecimiento de alianzas y redes de apoyo es fundamental para esta finalidad.
En este caso, con el aval de la European Confederation Primary Care Paediatricians (ECPCP), se ha realizado el presente estudio que valora el manejo global de las otitis en el momento actual y da pie a plantear posibles mejoras.
- La administración prolongada de probióticos podría disminuir la frecuencia de infecciones respiratorias . Rev Pediatr Aten Primaria. 2023;25:193-6.
REFERENCIA BIBLIOGRÁFICA DEL ARTÍCULO ORIGINAL: Cochrane Database Syst Rev. 2022;8(8):CD006895.
Los probióticos pueden reducir la cantidad de niños diagnosticados con al menos una infección respiratoria de vías superiores (IVRS) en aproximadamente un 21%; probablemente, pueden reducir el número de niños diagnosticados con al menos tres IVRS en alrededor del 38%; pueden reducir la tasa de incidencia (número de casos nuevos durante un periodo de tiempo específico) de IVRS en alrededor del 18%; probablemente, pueden reducir el número de niños que usaron antibióticos para las IVRS en aproximadamente un 22%; y es posible que no aumenten la cantidad de personas que experimentaron efectos secundarios (cualquier daño). La evidencia que muestra una disminución en el número de niños que faltan a la guardería o a la escuela debido a las IVRS agudas con probióticos es muy incierta.
Bibliografía junio 2023
TOP TEN
Invasive bacterial infection in children with fever and petechial rash in the emergency department: a national prospective observational study (4 April, 2023). Archives of Disease in Childhood Published Online First: 29 May 2023
Objetivo Determinar la incidencia y los predictores clínicos de infección bacteriana invasiva (IBI) en niños con buen aspecto que acuden al servicio de urgencias (SU) con fiebre y petequias.
Diseño Estudio prospectivo, observacional, multicéntrico, realizado en 18 hospitales entre noviembre de 2017 y octubre de 2019.
Pacientes Se reclutó un total de 688 pacientes.
Principales medidas de resultado El resultado primario fue la presencia de IBI. Se describieron las características clínicas y los resultados de las pruebas de laboratorio y se relacionaron con la presencia de IBI.
Resultados Se encontraron diez IBI (1,5%), que comprenden ocho casos de enfermedad meningocócica y dos de bacteriemia neumocócica oculta. La mediana de edad fue de 26,2 meses (RIC 15,3-51,2). Se obtuvieron muestras de sangre de 575 pacientes (83,3%). Los pacientes con IBI tuvieron un tiempo más corto desde la fiebre hasta la visita al servicio de urgencias (13,5 horas frente a 24 horas) y entre la fiebre y el inicio de la erupción (3,5 horas frente a 24 horas). Los valores de recuento absoluto de leucocitos, recuento total de neutrófilos, proteína C reactiva y procalcitonina fueron significativamente más altos en pacientes con IBI. Se encontraron significativamente menos pacientes con un estado clínico favorable mientras estaban en la unidad de observación que tenían una IBI (2/408 pacientes, 0,5%) que cuando el estado clínico era desfavorable (3/18, 16,7%).
Conclusiones La incidencia de IBI entre los niños con fiebre y erupción petequial es menor que la reportada previamente (1,5%). El tiempo desde la fiebre hasta la visita al servicio de urgencias y el inicio de la erupción fue más corto en pacientes con IBI. Los pacientes con un curso clínico favorable durante la observación en el servicio de urgencias tienen menor riesgo de IBI.
Probiotics for the management of pediatric gastrointestinal disorders: position paper of the ESPGHAN special interest group on gut microbiota and modifications. JPGN. 2022;76:232-47. Comentario realizado en Revista de Pediatría de Atención Primaria:
Este artículo nos parece de lectura obligada para cualquier pediatra que desempeñe su trabajo en Atención Primaria. Recordemos que los probióticos son productos sanitarios cada vez más prescritos a nivel mundial, pese a las lagunas existentes en cuanto a su correcta utilización, y que todo esfuerzo de actualización es bienvenido. En este sentido, conviene remarcar que las indicaciones de tratamiento de los probióticos descansan en tres parámetros: cepa concreta, dosis y duración. A continuación, se expone un resumen de las conclusiones principales de este artículo:
Gastroenteritis aguda. El grupo de expertos reconoce que rhamnosus GG ≥1010 UFC/día durante 5-7 días (con grado de evidencia bajo) ha demostrado reducir ligeramente la duración de la diarrea, el tiempo de ingreso y el tiempo para conseguir la normalización de las heces. De igual modo, S. boulardii 250-750 mg/día durante 5-7 días ha demostrado reducir ligeramente el número de días con diarrea (también con grado de evidencia bajo).
Prevención de la diarrea asociada a antibióticos. Solo en determinadas situaciones de riesgo (episodio grave previo, duración prolongada del tratamiento, hospitalización, comorbilidades) se aconseja recibir dosis elevadas de alguno de los siguientes probióticos: boulardii (≥5 billones UFC/día) o L. rhamnosus GG. Grado de evidencia moderada.
Prevención de la diarrea nosocomial. El grupo de expertos recomienda rhamnosus GG (≥109 UFC/día), con grado de evidencia moderada.
Prevención de la enterocolitis necrotizante. En prematuros, el grupo de expertos se decanta por rhamnosus GG (dosis: 109-6×109 UFC); o la combinación B. infantis BB-02, B. lactis BB-12, y S. thermophilus TH-4 (dosis: 3,0-3,5×108 UFC. Grado de evidencia baja para ambos.
Infección por Helicobacter pylori. S. boulardii, coincidiendo temporalmente con el tratamiento erradicador, podría incrementar el porcentaje de éxito de la erradicación y reducir los efectos adversos (grado de evidencia baja).
Enfermedad inflamatoria intestinal. Hay pruebas insuficientes que justifiquen el uso de probióticos en este contexto clínico.
Cólico del lactante. En niños alimentados al pecho con cólicos se podría recurrir a: reuteri DSM 17938 (108 UFC/día durante al menos 21 días) o a B. lactis BB-12 (108 UFC/día, 21-28 días).
Dolor abdominal funcional. El grupo de expertos aconseja dos opciones: reuteri DSM 17938 (108-2×108 UFC/día) y L. rhamnosus GG (109-3×109 UFC dos veces al día). Grado de evidencia moderada.
Estreñimiento funcional, enfermedad celiaca, sobrecrecimiento bacteriano en pacientes con intestino corto y pancreatitis aguda. No hay pruebas suficientes para justificar su utilización.
Shorter Versus Longer-term Antibiotic Treatments for Community-Acquired Pneumonia in Children: A Meta-analysis . Pediatrics. 2023 May 25:e2022060097. doi: 10.1542/peds.2022-060097
La duración óptima del tratamiento con antibióticos de los niños con neumonía adquirida en la comunidad (NAC) aún no está clara.
OBJETIVOS
Este estudio tuvo como objetivo comparar la eficacia y la seguridad del tratamiento con antibióticos de menor duración versus mayor duración de los niños con NAC.
FUENTES DE DATOS
Se realizaron búsquedas en Medline, Embase, CENTRAL y CINAHL.
SELECCIÓN DE ESTUDIOS
Ensayos clínicos aleatorizados que comparan tratamientos antibióticos más cortos (≤5 días) con tratamientos de mayor duración en niños con NAC.
EXTRACCIÓN DE DATOS
Los revisores emparejados extrajeron los datos de forma independiente y se realizaron metanálisis de efectos aleatorios para resumir la evidencia.
RESULTADOS
Dieciséis ensayos con 12 774 pacientes, tratados como pacientes ambulatorios con antibióticos orales, resultaron elegibles. Probablemente no haya diferencias sustanciales entre los antibióticos de duración más corta y de duración más larga en la curación clínica (odds ratio 1,01, intervalo de confianza [IC] del 95 % 0,87 a 1,17; diferencia de riesgo [DR] 0,1 %; certeza moderada), fracaso del tratamiento (relativa riesgo [RR] 1,06, IC 95 % 0,93 a 1,21; DR 0,3 %; certeza moderada) y recaída (RR 1,12, IC 95 % 0,92 a 1,35; DR 0,5 %; certeza moderada). En comparación con los antibióticos de mayor duración, los antibióticos de menor duración no aumentan de forma apreciable la mortalidad (DR 0,0 %, IC del 95 %: −0,2 a 0,1; certeza alta) y probablemente tienen poco o ningún impacto sobre la necesidad de cambiar los antibióticos (RR 1,03). , IC 95% 0,72 a 1,47; DR 0,2%; certeza moderada), necesidad de hospitalización (DR −0,2%, IC 95% −0,9 a 0,5;
LIMITACIONES
Para algunos resultados, faltaron pruebas.
CONCLUSIONES
Es probable que la duración de la terapia con antibióticos no haga una diferencia importante en los resultados importantes para el paciente. Los trabajadores de la salud deben priorizar el uso de antibióticos de menor duración para los niños con NAC tratados como pacientes ambulatorios con antibióticos orales.
Mycoplasma pneumoniae y resistencias a macrólidos: ¿Conocemos la situación en Europa?. Rev Esp Quimioter 2023; 36(3): 259-266
Mycoplasma pneumoniae es una bacteria que carece de pared celular. Produce infecciones en todo el mundo, en brotes epidémicos cada 4-7 años, o en forma endémica. Sus manifestaciones clínicas se producen mayoritariamente en el tracto respiratorio y es una causa común de neumonía atípica. El tratamiento se realiza con macrólidos, tetraciclinas o fluoroquinolonas. Desde el año 2000 se ha detectado un aumento de resistencias a macrólidos a nivel mundial, siendo más frecuentes en Asia. En Europa la frecuencia de resistencias oscila entre el 1% y 25% en diferentes países. La combinación de técnicas moleculares y serológicas aporta una alta sensibilidad en la confirmación diagnóstica, siendo de gran utilidad para la detección y control de brotes de M. pneumoniae. La detección de resistencia a macrólidos requiere una técnica de secuenciación.
Epidemiology of Salmonellosis Among Infants in the United States: 1968–2015 . Pediatrics. 2023 May 10:e2021056140. doi: 10.1542/peds.2021-056140.
Describir las características de la gastroenteritis, la bacteriemia y la meningitis causadas por Salmonella no tifoidea entre los lactantes estadounidenses.
MÉTODOS
Analizamos los datos de vigilancia nacional durante 1968–2015 y los datos de vigilancia centinela activa durante 1996–2015 para las infecciones por Salmonella confirmadas por cultivo por síndrome, año, serotipo, edad y raza.
RESULTADOS
Durante 1968–2015, 190 627 Salmonella confirmada por cultivose informaron infecciones entre los lactantes, incluidos 165 236 (86,7 %) casos de gastroenteritis, 6767 (3,5 %) bacteriemia, 371 (0,2 %) meningitis y 18 253 (9,7 %) con otras fuentes de muestras o desconocidas. La incidencia aumentó a finales de la década de 1970 y 1980, disminuyó durante la década de 1990 y principios de la de 2000 y ha aumentado gradualmente desde mediados de la década de 2000. La mediana de edad de los lactantes fue de 4 meses para gastroenteritis y bacteriemia y de 2 meses para meningitis. Los serotipos notificados con mayor frecuencia fueron Typhimurium (35 468; 22 %) para gastroenteritis y Heidelberg para bacteriemia (1954; 29 %) y meningitis (65; 18 %). Durante 1996–2015 en la vigilancia del sitio centinela, la incidencia anual media de gastroenteritis fue de 120, bacteriemia de 6,2 y meningitis de 0,25 por 100 000 lactantes. Los niños tenían una mayor incidencia de cada síndrome que las niñas en ambos sistemas de vigilancia, pero la mayoría de las diferencias no fueron estadísticamente significativas. En general, las tasas de hospitalización y mortalidad fueron 26% y 0,1% para gastroenteritis, 70% y 1,6% para bacteriemia y 96% y 4% para meningitis. Durante 2004–2015, la incidencia de salmonelosis invasiva fue más alta para los bebés de raza negra (razón de tasas de incidentes, 2,7; intervalo de confianza del 95 %, 2,6–2,8) y asiáticos (razón de tasas de incidentes, 1,8; intervalo de confianza del 95 %, 1,7–1,8) que de raza blanca.
CONCLUSIONES
La salmonelosis provoca una importante morbilidad y mortalidad infantil; el serotipo heidelberg causó la mayoría de las infecciones invasivas. Los lactantes con meningitis eran más jóvenes que aquellos con bacteriemia o gastroenteritis. La investigación sobre los factores de riesgo de infección y enfermedad invasiva podría informar los esfuerzos de prevención.
Documento de consenso de manejo de neutropenia febril en el paciente pediátrico oncohematológico de la Sociedad Española de Infectología Pediátrica (SEIP) y la Sociedad Española de Hematología y Oncología Pediátrica (SEHOP). An Pediatr (Barc). 2023;98:446-59
La neutropenia febril es una de las principales complicaciones infecciosas que sufren los pacientes pediátricos oncohematológicos, y a pesar los avances en diagnóstico y tratamiento, siguen condicionando una mortalidad y morbilidad significativa. Estos pacientes agrupan una serie de factores de riesgo de infección, donde destaca la neutropenia asociada a quimioterapia, la disrupción de barreras cutáneo-mucosas y el uso de dispositivos intravasculares. El abordaje diagnóstico y terapéutico precoz de los episodios de neutropenia febril en los pacientes oncohematológicos, ajustado a las características individuales de cada paciente, es fundamental para mejorar su pronóstico. Por ello, diseñar protocolos de abordaje, que sistematicen su atención, permite optimizar y homogeneizar su abordaje. Además, racionalizar el uso de los antimicrobianos, ajustando la duración y el espectro de los mismos, es crucial para hacer frente al incremento de resistencias a antimicrobianos.
El objetivo de este documento, elaborado entre la Sociedad Española de Infectología Pediátrica y la Sociedad Española de Hematología y Oncología Pediátrica, es dar recomendaciones de consenso sobre el manejo de la neutropenia febril en el paciente oncohematológico, respecto al abordaje inicial, terapia secuencial y de soporte e infección fúngica invasiva, que cada centro debe adaptar a las características de sus pacientes y epidemiología local.
Casos clínicos
A Painful Eruption Following Multiple Scratches From a Pet Rat. The Pediatric Infectious Disease Journal. 42(6):e218-e219, June 2023.
Una mujer de 17 años de edad se presentó en el Departamento de Emergencias (ED) con una erupción. Siete días antes, sufrió arañazos de su rata mascota. En el sitio de cada rasguño, aparecieron placas dolorosas, pruriginosas, circulares y eritematosas. El día 3 de la erupción, visitó a su médico de atención primaria, quien sospechó una infección bacteriana y la trató empíricamente con mupirocina y doxiciclina. Estas terapias fueron ineficaces. El día 5 visitó el servicio de urgencias. El examen físico reveló múltiples placas eritematosas, descamativas y circulares a lo largo del cuello, brazos y tórax. Asociado con la erupción había linfadenopatía cervical y axilar dolorosa ( Fig. 1) Sus signos vitales eran normales. Los exámenes de laboratorio que incluyeron hemograma completo, velocidad de sedimentación globular y proteína C reactiva fueron normales. Las placas se frotaron con hisopos para cultivos bacterianos y fúngicos.
Seis placas eritematosas y pruriginosas en el lado derecho del cuello de nuestro paciente.
En el cultivo fúngico creció Trichophyton mentagrophytes , que comúnmente coloniza las uñas de las ratas. El cultivo bacteriano fue negativo. Se inició tratamiento empírico con terbinafina oral y clotrimazol tópico. Después de 14 días de terapia, las placas eritematosas comenzaron a desvanecerse. La adenopatía local dolorosa persistió durante 2 semanas más.
Case Series With Streptococcus pyogenes–related Toxic Shock Syndrome in the Post-COVID Period. The Pediatric Infectious Disease Journal. 42(6):e217-e218, June 2023.
Después de que se anulen las restricciones pandémicas de la enfermedad por coronavirus 2019, se informa un aumento de las infecciones bacterianas, como las enfermedades neumocócicas invasivas y las infecciones por Streptococcus pyogenes . 1 , 2 Las infecciones estreptocócicas son frecuentes en niños y suelen tener un curso clínico leve. También puede causar infecciones invasivas potencialmente mortales, como el síndrome de shock tóxico estreptocócico (STSS). En este estudio se presentan tres pacientes con STSS que fueron seguidos en la Unidad de Cuidados Intensivos Pediátricos con crecimiento de S. pyogenes en cultivos de sangre y líquido pleural en las últimas 2 semanas.
Caso 1: Un paciente varón de 9 años ingresó con quejas de pérdida de apetito, debilidad, dolor de cabeza, vómitos dos veces al día durante 10 días, y hemorragia nasal y hematomas debajo del ojo izquierdo durante los últimos 2 días.
Salmonelosis invasiva en dos lactantes en nuestro medio: la importancia del contacto con reptiles domésticos. Enferm Infecc Microbiol Clin. 2023;41:378-9
Neurorretinitis por Bartonella henselae: a propósito de un caso. An Pediatr (Barc). 2023;98:475-6
Presentamos un paciente de 13 años con fiebre, disminución de la visión y alteración en la discriminación de los colores unilateral. La analítica y la TC craneal fueron normales. En el fondo de ojo presentaba edema de papila con edema de la retina peripapilar (fig. 1) y en la tomografía de coherencia óptica (OCT) se constató edema macular (fig. 2), compatible con neurorretinitis. El diagnóstico fue serológico (positivo para Bartonella henselae).
Migrans cutáneo, no solo es la larva. An Pediatr (Barc). 2023;98:477-8
Las lesiones por cuerpos extraños son frecuentes en pediatría. Excepcionalmente, un cabello puede ser encontrado bajo la piel, lo cual se conoce como pili migrans cutáneo (PMC)1.
Una niña de 3 años fue derivada por sospecha de larva cutánea migrans. Referían molestias plantares de una semana de evolución, y en la planta del pie derecho una estructura negra y lineal que parecía movilizarse. Presentaba una lesión subcutánea filiforme y de color negro (3,5cm longitud) en el borde medial de la planta (figs. 1 y 2). Tras la exploración se estableció el diagnóstico de PMC. Los padres optaron por seguimiento evolutivo.
Osteomielitis crónica multifocal recurrente: claves para el diagnóstico. An Pediatr (Barc). 2023;98:470-2
Se presenta una cohorte de 6 casos de osteomielitis multifocal recurrente crónica (OMCR) en niños y adolescentes, cuyas características clínicas y demográficas se resumen en la tabla 1, e imágenes radiológicas en la figura 1. Los pacientes presentaron dolor insidioso óseo o articular con hinchazón, calor y sensibilidad focales en el lugar afectado e impotencia funcional.
Para ampliar
Low yield from imaging after non-E. coli urine tract infections in children treated in primary care and emergency department. Archives of Disease in Childhood 2023;108:474-480.
Antecedentes Se recomiendan estudios por imágenes para niños seleccionados después de infecciones del tracto urinario (ITU) para buscar anomalías estructurales procesables. No -E. coli se considera de alto riesgo en muchas pautas nacionales, pero la evidencia se extrae principalmente de pequeñas cohortes de centros terciarios.
Objetivo Determinar el rendimiento de las imágenes de lactantes y niños menores de 12 años diagnosticados con su primera ITU confirmada (crecimiento único puro >100 000 ufc por ml) en atención primaria o en un servicio de urgencias sin ingreso estratificado por tipo de bacteria.
Diseño, entorno, pacientes Los datos se recopilaron de una base de datos administrativa de un servicio UTI de acceso directo en toda la ciudad del Reino Unido entre 2000 y 2021. La política de imágenes exigió ecografía del tracto renal y gammagrafías con ácido dimercaptosuccínico con tecnecio-99m en todos los niños, además de cistouretrograma miccional en bebés <12 meses .
Resultados 7730 niños (79 % niñas, 16 % menores de 1 año, 55 % de 1 a 4 años) se sometieron a imágenes después de la primera ITU diagnosticada por atención primaria (81 %) o servicio de urgencias sin ingreso (13 %). E. coli UTI produjo imágenes renales anormales en el 8,9% (566/6384). Enterococcus y KPP ( Klebsiella , Proteus , Pseudomonas ) arrojaron un 5,6 % (42/749) y un 5,0 % (24/483) con riesgos relativos de 0,63 (IC del 95 %: 0,47 a 0,86) y 0,56 (0,38 a 0,83)), respectivamente. No se encontraron diferencias cuando se estratificó por bandas de edad o modalidad de imagen.
Conclusión En este mayor grupo publicado de lactantes y niños diagnosticados en atención primaria y urgencias que no requirieron ingreso, los no -E. coli UTI no se asoció con un mayor rendimiento de las imágenes del tracto renal.
Antibiotic Exposure and Dental Health: A Systematic Review. Pediatrics. 2023 May 10:e2021056140. doi: 10.1542/peds.2021-056140
El uso de antibióticos en niños pequeños está muy extendido y puede provocar efectos adversos en la salud dental, como tinción, defectos del desarrollo y caries dental.
OBJETIVO:
Revisar sistemáticamente los efectos de la exposición a antibióticos en la primera infancia sobre la salud dental.
FUENTES DE DATOS:
Bases de datos Medline (Ovid/PubMed), Embase (Ovid) y Cochrane. El sesgo del estudio se evaluó mediante la escala de Newcastle-Ottawa.
SELECCIÓN DE ESTUDIOS:
Se incluyeron artículos en inglés que informaron la exposición a antibióticos antes de los 8 años de edad y uno o más de los resultados relevantes (caries dental, tinción intrínseca de los dientes o defectos del desarrollo del esmalte).
EXTRACCIÓN DE DATOS:
Los datos sobre la población del estudio, el diseño, el tipo de antibiótico, la medición de los resultados y los resultados se extrajeron de los estudios identificados.
RESULTADOS:
La búsqueda inicial arrojó 1003 artículos de los cuales se incluyeron 34 estudios. Cinco de los 18 estudios sobre tetraciclina describieron una relación dosis-respuesta entre la exposición a dosis de tetraciclina > 20 mg/kg por día y la tinción dental. La exposición en la primera infancia a la doxiciclina (en cualquier dosis) no se asoció con tinción dental. No hubo una asociación clara entre la exposición a antibióticos en la primera infancia y la caries dental o los defectos del esmalte.
LIMITACIONES:
En todos los estudios incluidos, las principales limitaciones y fuentes de sesgo fueron la falta de grupos de comparación, las medidas de resultado inconsistentes y la falta de ajuste para los factores de confusión relevantes.
CONCLUSIONES:
No hubo evidencia de que las formulaciones de tetraciclina más nuevas (doxiciclina y minociclina) en las dosis actualmente recomendadas produjeran efectos adversos en la salud dental. Los hallazgos con respecto a la exposición a antibióticos y los defectos de desarrollo del esmalte o la caries dental fueron inconsistentes. Se justifican más estudios prospectivos.
Military Tuberculosis in Children: Mind the Gap. The Pediatric Infectious Disease Journal. 42(6):441-442, June 2023. Se refiere MILIAR
Monocyte, Lymphocyte and Neutrophil Ratios – Easy-to-Use Biomarkers for the Diagnosis of Pediatric Tuberculosis. The Pediatric Infectious Disease Journal. 42(6):520-527, June 2023.
El cociente neutrófilos-linfocitos (NLR), el cociente neutrófilos-monocitos más linfocitos (NMLR) y el cociente monocitos-linfocitos (MLR) pueden tener un potencial diagnóstico para la tuberculosis (TB).
Métodos:
Se utilizaron datos de dos estudios multicéntricos prospectivos en Suiza, que incluyeron niños <18 años con exposición, infección o enfermedad de TB o con infección febril de las vías respiratorias bajas no tuberculosa (nTB-LRTI).
Resultados:
De los 389 niños incluidos, 25 (6,4%) tenían enfermedad de TB, 12 (3,1%) infección de TB, 28 (7,2%) estaban sanos expuestos a TB y 324 (83,3%) nTB-LRTI. La mediana (IQR) NLR fue más alta con 2.0 (1.2, 2.2) en niños con enfermedad de TB en comparación con los expuestos a TB [0.8 (0.6, 1.3); P = 0,002] y nTB-LRTI [0,3 (0,1, 1,0); p < 0,001]. La mediana (IQR) NMLR fue más alta con 1.4 (1.2, 1.7) en niños con enfermedad de TB en comparación con sanos expuestos [0.7 (0.6, 1.1); P = 0,003] y niños con nTB-LRTI [0,2 (0,1, 0,6); p < 0,001). Las curvas características operativas del receptor para detectar la enfermedad de TB en comparación con nTB-LRTI para NLR y NMLR tenían un área bajo la curva de 0,82 y 0,86, una sensibilidad del 88 % y el 88 % y una especificidad del 71 % y el 76 %, respectivamente.
Conclusión:
NLR y NMLR son biomarcadores de diagnóstico prometedores y fáciles de obtener para diferenciar a los niños con enfermedad de TB de otras infecciones del tracto respiratorio inferior. Estos resultados requieren validación en un estudio más amplio y en entornos con alta y baja endemicidad de TB.
Comparing the Etiology of Viral Acute Respiratory Illnesses Between Children Who Do and Do Not Attend Childcare. Pediatr Infect Dis J. 2023 Jun 1;42(6):443-448. doi: 10.1097/INF.0000000000003884. Epub 2023 Feb 21.
Antecedentes y objetivo:
La asistencia a guarderías es un factor de riesgo común de enfermedad respiratoria aguda ( IRA ) en niños pequeños. Nuestro objetivo era comprender mejor los virus respiratorios específicos que predominan en el cuidado infantil , lo que puede respaldar el desarrollo de estrategias de intervención y prevención de enfermedades personalizadas en entornos de cuidado infantil .
Métodos:
Utilizando datos de una cohorte prospectiva de hogares de vigilancia de IRA , evaluamos muestras de 1418 IRA notificadas por 359 niños en edad de cuidado infantil durante 6 temporadas de estudio (2012/2013 a 2017/2018). Los hisopos respiratorios se analizaron mediante la reacción en cadena de la polimerasa para detectar 9 virus respiratorios . Se utilizó un modelo de regresión logística de efectos mixtos para comparar las probabilidades de varios resultados de detección viral. Se utilizó el índice de diversidad de Shannon para comparar la riqueza (es decir, el número de especies) y la diversidad (es decir, la abundancia relativa de especies) asociadas con los virus respiratorios detectados en ambos grupos.
Resultados:
Se detectó al menos 1 virus en el 75,5% de las IRA asociadas al cuidado infantil y en el 80,1% de las IRA en el hogar. En comparación con las enfermedades entre los niños que reciben atención domiciliaria, las enfermedades en el cuidado infantil se asociaron con probabilidades significativamente más altas de detectar adenovirus (odds ratio = 1,86, intervalo de confianza del 95 % = 1,05–3,28) y metapneumovirus humano (odds ratio = 1,76, intervalo de confianza del 95 % = 1,03–3,0 ). Se encontró que el conjunto de virus asociados con las IRA en el cuidado infantil era significativamente más rico y diverso que el de los virus asociados con las IRA en el hogar ( P < 0,0001).
Conclusiones:
Los niños que asisten a guarderías experimentan un mayor riesgo de infección por adenovirus y metapneumovirus humanos y están expuestos regularmente a un grupo rico y diverso de virus respiratorios en los entornos de cuidado infantil . Nuestros resultados subrayan la necesidad de estrategias de prevención viral exhaustivas y multifacéticas en entornos de cuidado infantil .
The Contribution of Viruses and Bacteria to Childhood Community-acquired Pneumonia: 11-Year Observational Study From Norway. The Pediatric Infectious Disease Journal. 42(6):456-460, June 2023.
Los virus están asociados con la neumonía adquirida en la comunidad pediátrica (NAC), pero también son comunes en las vías respiratorias superiores de los niños sanos . Hemos determinado la contribución de virus y bacterias respiratorias comparando niños con NAC y controles hospitalarios.
Métodos:
Se incluyeron niños menores de 16 años con NAC confirmada radiológicamente (n = 715) durante un período de 11 años. Los niños ingresados para cirugía electiva durante el mismo período sirvieron como controles (n = 673). Los aspirados nasofaríngeos se analizaron para detectar 20 patógenos respiratorios mediante pruebas semicuantitativas de reacción en cadena de la polimerasa y se cultivaron para detectar bacterias y virus. Usamos regresión logística para calcular las razones de probabilidad ajustadas [aOR; intervalos de confianza (IC) del 95 %] y fracciones atribuibles a la población estimadas (IC del 95 %).
Resultados:
Se detectó al menos 1 virus en el 85% de los casos y el 76% de los controles, y mayor o igual a 1 bacteria en el 70% de los casos y controles. La presencia de virus respiratorio sincitial (VSR) (aOR, 16,6; IC 95 %: 9,81–28,2), metapneumovirus humano (HMPV) (13,0; 6,17–27,5) y Mycoplasma pneumoniae (27,7; 8,37–91,6) se asociaron más fuertemente con CAP. Para RSV y HMPV, hubo tendencias significativas entre valores de umbral de ciclo más bajos que indican cargas genómicas virales más altas y aOR más altos para CAP. Estimaciones de la fracción atribuible a la población de RSV, HMPV, virus de la parainfluenza humana , virus de la influenza y M. pneumoniaefueron 33,3% (32,2-34,5), 11,2% (10,5-11,9), 3,7% (1,0-6,3), 2,3% (1,0-3,6) y 4,2% (4,1-4,4), respectivamente.
Conclusiones:
RSV, HMPV y M. pneumoniae fueron los más fuertemente relacionados con la NAC pediátrica y representaron la mitad de todos los casos. Hubo tendencias positivas entre el aumento de las cargas genómicas virales de RSV y HMPV, y mayores probabilidades de NAC.
Epidemiology of Campylobacter spp. isolated from stool in a tertiary hospital in Cantabria, Northern Spain, from 2016 to 2020. Enferm Infecc Microbiol Clin. 2023;41:356-9
La incidencia de Campylobacter coli ha aumentado y con mayor resistencia a los antibióticos que Campylobacter jejuni.
Objetivos. Determinar la distribución epidemiológica de Campylobacter spp. en nuestra área de salud y la sensibilidad a los antibióticos comúnmente probados.
Métodos. Estudio descriptivo retrospectivo de casos de campilobacteriosis (2016-2020) recuperados de coprocultivos con el protocolo de rutina del laboratorio. La sensibilidad se probó siguiendo las recomendaciones de EUCAST.
Resultados. De 1.319 campilobacteriosis (C. jejuni 87,7%, C. coli 12,3%) se encontró una disminución en los casos de C. jejuni en 2019, y un aumento en C. coli. Se observaron diferencias estadísticamente significativas en la distribución de edad y género. Los porcentajes de resistencia han disminuido en general, con porcentajes más altos de resistencia en C. coli que en C. jejuni, siendo significativos para la eritromicina.
Conclusiones. No hay un aumento de C. jejuni ni de su resistencia, pero sí un aumento no alarmante de la incidencia de C. coli y su resistencia en nuestra área de salud.
Pseudomonas Bacteremia in Children: Clinical and Microbiologic Features and Risk Factors of Mortality: A Retrospective Cohort Study. The Pediatric Infectious Disease Journal. 42(6):479-484, June 2023.
Antecedentes: la bacteriemia por Pseudomonas se adquiere con mayor frecuencia en el hospital. El objetivo de este estudio fue investigar las características clínicas y la susceptibilidad a los antibióticos, la tasa de mortalidad y los factores de riesgo de mortalidad en niños con bacteriemia por Pseudomonas.
Métodos: Estudio de cohorte retrospectivo que incluyó niños de 18 años o menos ingresados en un hospital terciario con bacteriemia por Pseudomonas entre 2005 y 2020.
Resultados: Se identificaron un total de 196 pacientes con bacteriemia por Pseudomonas. La tasa proporcional de bacteriemia por Pseudomonas fue de 33,9/100.000 días de hospitalización. Se documentó enfermedad de base en el 81,1% de los pacientes, el 61% presentaba enfermedad hemato-oncológica. La bacteriemia por Pseudomonas estuvo relacionada con la asistencia sanitaria en 180 (91,8%) episodios. Las Pseudomonas resistentes a múltiples fármacos (MDR) representaron 16 (8,2 %) y los organismos difíciles de tratar en 3 (1,5 %) de todos los aislamientos. Treinta días de mortalidad se informó en 27 (13,8%) pacientes, todos tenían Pseudomonas aeruginosa. En el análisis de regresión multivariante, el primer modelo mostró que la edad más joven [P = 0,038, razón de probabilidades (OR) = 1,095, intervalo de confianza (IC) del 95%: 1,005-1,192] y el tratamiento antibiótico empírico inadecuado (P = 0,004, OR = 3,584 , IC 95%: 1.490-8.621) se asociaron significativamente con mayor mortalidad.
Conclusiones: Morbilidad y mortalidad significativas por bacteriemia por Pseudomonas, pero mortalidad relativamente menor que la publicada previamente. Aunque la edad joven, los aislamientos multirresistentes y el tratamiento antibiótico inadecuado se han asociado con una mayor mortalidad, estos factores, especialmente con una baja prevalencia de aislamientos multirresistentes, pueden reflejar la tasa de mortalidad inicial en huéspedes vulnerables con contacto continuo con centros de atención médica que enfrentan una infección tan grave, y más se deben hacer esfuerzos para enfatizar las prácticas de control de infecciones para prevenir una infección tan grave.
Predictive Factors to Guide Empiric Antimicrobial Therapy of Acute Hematogenous Osteomyelitis in Children. The Pediatric Infectious Disease Journal. 42(6):449-455, June 2023.
La osteomielitis hematógena aguda (OHA) es una infección grave en los niños. Las pautas de la Sociedad de Enfermedades Infecciosas Pediátricas recomiendan la terapia empírica contra el Staphylococcus aureus resistente a la meticilina ( MRSA ) en regiones donde el MRSA representa más del 10-20% de todas las osteomielitis estafilocócicas . Intentamos examinar los factores presentes en el momento del ingreso que pueden predecir la etiología y guiar el tratamiento empírico de la AHO pediátrica en una región con MRSA endémico .
Métodos:
Revisamos las admisiones con los códigos 9/10 de la Clasificación Internacional de Enfermedades para AHO de 2011 a 2020 en niños por lo demás sanos. Se revisaron las historias clínicas para conocer los parámetros clínicos y de laboratorio presentes el día del ingreso. Se utilizó la regresión logística para determinar las variables clínicas asociadas de forma independiente con (1) infección por MRSA y (2) infección por no Staphylococcus aureus .
Resultados:
Se incluyeron un total de 545 casos. Se identificó un organismo en el 77,1% de los casos y S. aureus fue el más frecuente (66,2%); El 18,9% de todos los casos de AHO fueron MRSA . Se identificaron organismos además de S. aureus en el 10,8% de los casos. PCR >7 mg/dL, absceso subperióstico, antecedentes de cualquier infección previa de piel o tejidos blandos (IPTB) y la necesidad de ingreso en la unidad de cuidados intensivos se asociaron de forma independiente con la infección por MRSA . Se utilizó vancomicina como tratamiento empírico en el 57,6% de los casos. Si se hubiera confiado en los criterios anteriores para predecir MRSA AHO, el uso empírico de vancomicina podría haberse reducido en un 25 %.
Conclusiones:
Una enfermedad grave, PCR >7 mg/dl en el momento de la presentación, absceso subperióstico y antecedentes de SSTI son sugestivos de MRSA AHO y podrían considerarse al planificar la terapia empírica. Se necesita más trabajo para validar estos hallazgos antes de una implementación más amplia.
Neurologic Manifestations of Influenza in Children. The Pediatric Infectious Disease Journal. 42(6):461-467, June 2023.
Evaluamos la manifestación neurológica de la influenza entre niños hospitalizados con influenza (neuro-gripe), comparando sus características demográficas y clínicas con niños hospitalizados sin manifestación neurológica (gripe clásica).
Métodos:
Un estudio de cohorte retrospectivo. Se incluyeron todos los niños con influenza confirmada por laboratorio (PCR), ingresados en el Centro Médico de la Universidad de Soroka (SUMC) entre 2016 y 2019.
Resultados:
En general, se identificaron 951 pacientes: 201 con neurogripe y 750 con gripe clásica. Las convulsiones (n = 125) fueron la manifestación neurológica más común de neuro-gripe ( convulsiones- gripe ): 73 convulsiones febriles simples, 45 convulsiones febriles atípicas y 7 convulsiones afebriles. Las tasas de comorbilidades neurológicas fueron significativamente más altas en la neurogripe que en la gripe clásica (13,0 % frente al 6,0 %), mientras que las comorbilidades respiratorias y cardíacas fueron menos frecuentes en la neurogripe (4,5 % y 0,5 % frente al 8,0 % y el 4,5 %, respectivamente). ). La neurogripe (en comparación con la gripe clásica) se asoció con leucocitosis (21,0 % frente a 13,0 %, P < 0,001) y niveles más bajos de proteína C reactiva (PCR) (2,4 ± 4,1 frente a 3,3 ± 5,4, P= 0,03). En particular, los pacientes con gripe clásica tenían una enfermedad respiratoria más prominente, ya que se les realizaron más radiografías de tórax (CXR) (60,5 % frente a 45,0 %, P < 0,001), tasas más altas de neumonía (27,0 % frente a 12,0 %, P < 0,001) y tratamiento antibiótico (antibacteriano) (60,0 % frente a 42,0 %, P < 0,001).
Conclusiones:
La influenza puede presentarse como una enfermedad neurológica, manifestándose principalmente con convulsiones febriles. Los niños con neurogripe tienen más comorbilidades neurológicas, lo que sugiere que la neurogripe está impulsada principalmente por factores del huésped, en lugar de factores patógenos. Las tasas relativamente más bajas de neumonía en neuro-gripe sugieren que estos pacientes ingresan en la etapa temprana de la infección por influenza , lo que desencadena la respuesta neurológica.
Respiratory syncytial virus infection in COVID-19 times: Trick or threat?. Enferm Infecc Microbiol Clin. 2023;41:319-20
Influencia de la pandemia COVID-19 sobre la epidemiología de la bronquiolitis aguda. Enferm Infecc Microbiol Clin. 2023;41:348-51
La pandemia COVID-19ha modificado la propagación de ciertos virus respiratorios causantes de bronquiolitis aguda. Analizamos la epidemiología de los ingresos por bronquiolitis durante la pandemia COVID-19 en comparación con ocho temporadas epidémicas anteriores.
Métodos
Estudio observacional ambispectivo, que incluyó lactantes con bronquiolitis ingresados en un hospital terciario durante dos períodos: pandemia COVID-19 (15 de marzo de 2020 a 31 de agosto de 2021) y pre-pandemia (1 de septiembre de 2012 a 14 de marzo de 2020). Se recogieron características demográficas, clínicas y etiología.
Resultados
Ingresaron 510 pacientes por bronquiolitis: 486 en el período pre-pandemia con una media de 61 ingresos por temporada vs. 24 durante la pandemia, observándose una reducción de ingresos del 60,7%. Durante la pandemia, el brote epidémico se inició con retraso abarcando la primavera-verano de 2021. El virus respiratorio sincitial fue el agente etiológico más frecuente en ambos períodos.
Conclusiones
Observamos un cambio estacional de la bronquiolitis durante la pandemia COVID-19, probablemente influenciado por las medidas de control frente a SARS-CoV-2.
Respiratory syncytial virus outbreak during the COVID-19 pandemic. How has it changed?. Enferm Infecc Microbiol Clin. 2023;41:352-5
La epidemiología de la infección por virus respiratorio sincitial (VRS) ha cambiado durante la pandemia de COVID-19. Nuestros objetivos fueron describir la epidemia de VRS en 2021 y compararla con las de los años previos a la pandemia.
Métodos
Estudio retrospectivo realizado en Madrid (España), en un hospital pediátrico terciario, que compara los datos epidemiológicos y clínicos de los ingresos por VRS durante 2021 y las 2 temporadas anteriores.
Resultados
Ingresaron 899 niños por infección por VRS en el período de estudio. Durante 2021, el brote alcanzó su punto máximo en junio y los últimos casos se identificaron en julio. En las temporadas anteriores se detectaron en otoño-invierno. El número de hospitalizaciones en 2021 fue significativamente menor que en temporadas anteriores. No hubo diferencias entre temporadas en cuanto a edad, sexo o gravedad de la enfermedad.
Conclusión
Las hospitalizaciones por VRS durante 2021 en España se trasladaron a verano, sin casos en otoño e invierno 2020-2021. A diferencia de otros países, los datos clínicos fueron similares entre epidemias.
Is Kawasaki Disease Caused by a Respiratory Virus?. The Pediatric Infectious Disease Journal. 42(6):468-472, June 2023.
La enfermedad de Kawasaki se caracteriza por fiebre alta, erupción cutánea, linfadenopatía cervical, inyección conjuntival, cambios en la membrana mucosa oral e hinchazón de las extremidades, seguida de descamación de la piel. A pesar de más de 50 años de estudio, ningún agente bacteriano, viral u otro agente infeccioso se ha asociado consistentemente con la enfermedad. El confinamiento y el distanciamiento social por la COVID-19 en marzo de 2020 provocaron una marcada disminución de la circulación del virus respiratorio. Esto proporcionó un "experimento de la naturaleza" para determinar si la enfermedad de Kawasaki disminuiría en paralelo.
Métodos:
Los códigos de diagnóstico de alta ICD-10 se obtuvieron de la base de datos clínicos de Vizient para la enfermedad de Kawasaki y los virus respiratorios, y se analizaron para el grupo de edad < 5 años. Los datos semanales de positividad del virus respiratorio también se obtuvieron de BioFire Diagnostics.
Resultados:
Los virus respiratorios envueltos comunes disminuyeron precipitadamente desde abril de 2020 hasta marzo de 2021 a niveles iguales o inferiores a los niveles mínimos estacionales históricos. La enfermedad de Kawasaki disminuyó aproximadamente un 40 % en comparación con 2018-2019, lo que es claramente diferente del patrón observado para los virus respiratorios envueltos. Se observó una fuerte estacionalidad para la enfermedad de Kawasaki desde 2010, y se correlacionó más estrechamente con el virus respiratorio sincitial, el metapneumovirus humano y menos con el virus de la influenza, lo que sugiere que hay un nivel de referencia de la actividad de la enfermedad de Kawasaki que aumenta durante la actividad anual del virus respiratorio pero que permanece en un cierto nivel incluso en ausencia casi total de virus respiratorios.
Conclusiones:
La sorprendente disminución de los virus respiratorios envueltos después del confinamiento y el distanciamiento social no fue acompañada por una disminución comparable en la incidencia de la enfermedad de Kawasaki , lo que sugiere una epidemiología diferente.
Antibody Persistence After Primary SARS-CoV-2 Infection and Protection Against Future Variants Including Omicron in Adolescents: National, Prospective Cohort Study. The Pediatric Infectious Disease Journal. 42(6):496-502, June 2023.
Los anticuerpos son una medida de inmunidad después de la infección primaria, lo que puede ayudar a proteger contra más infecciones por SARS-CoV-2 . También pueden proporcionar cierta protección cruzada contra las variantes del SARS-CoV-2 . Hay datos limitados sobre la persistencia de anticuerpos y, especialmente, la reactividad cruzada contra diferentes variantes del SARS-CoV-2 después de la infección primaria en niños.
Métodos:
Iniciamos una vigilancia mejorada en 18 escuelas secundarias para monitorear la infección y la transmisión del SARS-CoV-2 en septiembre de 2020. Los estudiantes y el personal proporcionaron muestras de sangre longitudinales para detectar anticuerpos contra el SARS-CoV-2 específicos de la variante utilizando ensayos de dominio de unión al receptor internos. Reclutamos a 1189 estudiantes y 1020 miembros del personal; 160 (97 estudiantes, 63 miembros del personal) dieron positivo para anticuerpos contra la nucleocápsida del SARS-CoV-2 al inicio del estudio y tenían suficiente suero para un análisis posterior.
Resultados:
La mayoría de los participantes desarrollaron anticuerpos sostenidos contra su cepa infectante [de tipo salvaje (WT)], así como anticuerpos de reacción cruzada contra las variantes alfa, beta y delta, pero en títulos más bajos que WT. El personal tenía títulos de anticuerpos significativamente más bajos contra WT como anticuerpos de reacción cruzada contra las variantes Alfa, Beta y Delta que los estudiantes (todos P < 0,01). En los participantes con suficientes sueros, solo el 2,3 % (1/43) de los estudiantes y el 17,2 % (5/29) del personal tenían anticuerpos de reacción cruzada contra la variante Omicron; también tenían títulos de anticuerpos más altos contra WT (3042,5; intervalo de confianza del 95 %: 769,0–12 036,2) que aquellos que no tenían anticuerpos de reacción cruzada contra la variante Omicron (680,7; 534,2–867,4).
Conclusiones:
Encontramos tasas muy altas de persistencia de anticuerpos después de la infección primaria con WT en estudiantes y personal. Infección con anticuerpos de reacción cruzada inducidos por WT contra las variantes alfa, beta y delta, pero no contra Omicron. La infección primaria con WT puede no tener protección cruzada contra la variante Omicron.
Clinical Outcomes of COVID-19 in Newborns and Infants: A Multicenter Experience of 576 Cases. The Pediatric Infectious Disease Journal. 42(6):515-519, June 2023.
Fondo:
La literatura que describe la presentación clínica, el curso de la enfermedad y los resultados del SARS-CoV-2 en bebés sigue siendo escasa.
Métodos:
Realizamos un estudio retrospectivo en 2 centros de referencia pediátricos importantes para evaluar las características demográficas, clínicas y de laboratorio, el manejo y los resultados de COVID-19 entre recién nacidos y bebés en los Emiratos Árabes Unidos (EAU). Los marcadores clínicos y bioquímicos fueron evaluados por su precisión en la predicción de la transferencia y muerte de la unidad de cuidados intensivos (UCI).
Resultados:
Se evaluaron un total de 576 bebés positivos para COVID-19 con una edad promedio de 164 días. La duración media de los síntomas fue de 1,48 días. La fiebre estuvo presente en el 36,5% de la cohorte, mientras que el 44,3% tenía congestión nasal. Ocho lactantes (de 575; 1,39 %) requirieron traslado a la UCI por insuficiencia respiratoria inminente y 2 requirieron ventilación invasiva. Los lactantes sintomáticos (fiebre, congestión nasal) no tenían más probabilidades de ser trasladados a la UCI (prueba de chi-cuadrado, p = 0,77). El traslado a la UCI se asoció con una mayor probabilidad de recibir antibióticos (70,6 % frente a 35,4 %; prueba de chi-cuadrado, P = 0,003). En el análisis multivariante, ninguno de los parámetros clínicos (edad, síntomas, exámenes de laboratorio) predijeron el traslado a la UCI. No se reportaron muertes durante el período de observación.
Conclusiones:
Los bebés con infección por SARS-CoV-2 tienen un curso clínico benigno con resultados favorables. Menos del 2% requiere traslado a UCI. Se requiere vigilancia clínica ya que ninguno de los parámetros de ingreso predijo el traslado a la UCI.
Risk Factors for Multisystem Inflammatory Syndrome in Children: A Case-control Investigation. The Pediatric Infectious Disease Journal. 42(6):e190-e196, June 2023.
En un estudio piloto de casos y controles de 2020 que utilizó registros médicos, informamos que los niños negros no hispanos tenían más probabilidades de desarrollar el síndrome inflamatorio multisistémico en niños (MIS-C) después del ajuste por factores sociodemográficos y condiciones médicas subyacentes. Mediante entrevistas estructuradas, investigamos los factores del paciente, el hogar y la comunidad que subyacen a la probabilidad de MIS-C.
Métodos:
Los pacientes con casos de MIS-C hospitalizados en 2021 en 14 hospitales pediátricos de EE. UU. se emparejaron por edad y centro con controles ambulatorios que dieron positivo para el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2 ) dentro de los 3 meses posteriores a la fecha de admisión. Las entrevistas con los cuidadores preguntaron sobre la raza/etnia, el historial médico y las posibles exposiciones en el hogar y la comunidad 1 mes antes de la hospitalización por MIS-C (casos-pacientes) o después de la infección por SARS-CoV-2 (controles). Calculamos los odds ratios ajustados (ORa) mediante regresión logística multivariable de efectos mixtos.
Resultados:
Entre 275 casos de pacientes y 496 controles, la raza/etnicidad, la vulnerabilidad social y los antecedentes familiares o autoinmunes de enfermedades autoinmunes/reumatológicas no se asociaron con MIS-C. En niños previamente sanos , MIS-C se asoció con antecedentes de hospitalización por una infección [ORa: 4,8; Intervalo de confianza (IC) del 95 %: 2,1–11,0]. Hacinamiento en el hogar (ORa: 1,7; IC 95 %: 1,2–2,6), asistencia a grandes eventos (ORa: 1,7; IC 95 %: 1,3–2,1), asistencia a la escuela con enmascaramiento limitado (ORa: 2,6; IC 95 %: 1,1–6,6 ), el uso del transporte público (ORa: 1,8; IC del 95 %: 1,4–2,4) y las pruebas positivas para SARS-CoV-2 en co-residentes (ORa: 2,2; IC del 95 %: 1,3–3,7) se asociaron con un aumento de MIS-C probabilidad, y el riesgo aumenta con el número de estos factores.
Conclusiones:
A partir de las entrevistas con los cuidadores, aclaramos las exposiciones del hogar y la comunidad asociadas con MIS-C; sin embargo, no confirmamos asociaciones previas entre factores sociodemográficos y MIS-C.
Bloodstream Infection in Children With Epidermolysis Bullosa. The Pediatric Infectious Disease Journal. 42(6):510-514, June 2023.
La epidermólisis ampollosa (EB) se complica con frecuencia por una infección de la piel, que puede conducir a una bacteriemia. Sin embargo, las infecciones del torrente sanguíneo (BSI) en pacientes con EB no han sido bien descritas.
Métodos:
Estudio retrospectivo de BSI en niños de 0 a 18 años con EB de una unidad de referencia nacional en España, en 2015-2020.
Resultados:
Entre 126 niños con EB, identificamos 37 episodios de BSI en 15 pacientes (14 EB distrófica recesiva, 1 EB de la unión). Los microorganismos más frecuentes fueron Pseudomonas aeruginosa (n = 12) y Staphylococcus aureus (n = 11). Cinco aislamientos de P. aeruginosa fueron resistentes a ceftazidima (42%), 4 de los cuales también fueron resistentes a meropenem y quinolonas (33%). En cuanto a S. aureus , 4 (36%) fueron resistentes a meticilina y 3 (27%) resistentes a clindamicina. En 25 (68%) episodios de BSI se habían realizado cultivos de piel en los 2 meses anteriores. Los aislamientos más frecuentes también fueron P. aeruginosa (n = 15) y S. aureus(n = 11). En 13 casos (52%), en frotis y hemocultivos creció el mismo microorganismo, con el mismo patrón de resistencia antimicrobiana en 9 aislamientos. Doce pacientes (10%) fallecieron durante el seguimiento (9 EBDR y 3 EBJ). BSI fue la causa de muerte en 1 caso. En pacientes con EBDR grave, un antecedente de BSI se asoció con una mayor mortalidad (OR 6,1, IC 95 %: 1,33–27,83, P = 0,0197).
Conclusiones:
La BSI es una causa importante de morbilidad en niños con formas graves de EB. Los microorganismos más frecuentes son P. aeruginosa y S. aureus , con altas tasas de resistencia antimicrobiana. Los cultivos de piel pueden ayudar a guiar las decisiones de tratamiento en pacientes con EB y sepsis .
Bibliografía mayo 2023
TOP TEN
UNICEF. THE STATE OF THE WORLD ’S CHILDREN 2023. For Every Child, Vaccination (informe completo).
UNICEF. ESTADO MUNDIAL DE LA INFANCIA 2023 Para cada infancia, vacunación Resumen ejecutivo.
Documento muy importante en el que se analizan y muestran de forma esquemática muchos factores relacionados con la inmunización de los niños en todo el mundo. Una de las cosas a destacar es el grado de confianza en la importancia que tienen las vacunas en la infancia en distintos países (entre ellos España) y como ha cambiado después de la pandemia.
La nueva generación de vacunas de ARN mensajero (ARNm) frente a la gripe Enferm Infecc Microbiol Clin. 2023;41:301-4
RESUMEN
En la actualidad existen múltiples tipos de vacunas frente a la gripe. La irrupción de la tecnología de ácidos nucleicos utilizada en las vacunas frente al SARS-CoV-2 hace pensar en su aplicación futura frente a esta infección. Frente a la gripe se han desarrollado 2 tipos de vacunas basadas en el ARN mensajero (ARNm): las convencionales o no replicativas y las autoamplificables o replicativas (auARNm), ambas incluidas en nanopartículas lipídicas. Los estudios en animales realizados con las primeras han mostrado su intensa capacidad para inducir anticuerpos e inmunidad celular Th-1 frente a la hemaglutinina gripal con escasos efectos secundarios. Los ensayos en humanos han mostrado una seroconversión del 87% y una seroprotección del 100%. Las vacunas auARNm han obtenido resultados en animales semejantes, pero a una concentración 64 veces inferior a la convencional. Las vacunas basadas en las plataformas de ARNm cumplen los requisitos establecidos por la OMS para vacunas de gripe de la generación siguiente.
- Hidradenitis Suppurativa in Pediatric Patients . Pediatrics. 2023 May 1;151(5):e2022061049. doi: 10.1542/peds.2022-061049.
La hidradenitis supurativa es un trastorno inflamatorio crónico de la piel que afecta principalmente las áreas con glándulas apocrinas, incluidas las axilas, la ingle y las nalgas. Se informa en hasta el 2% de las poblaciones occidentales y con una incidencia creciente en niños y adultos. Casi un tercio de los casos de hidradenitis supurativa ocurren en pacientes pediátricos y casi la mitad de los pacientes presentan síntomas iniciales en la infancia. Hasta la fecha, existen pocos estudios clínicos y guías para la hidradenitis supurativa pediátrica. Aquí, revisamos la epidemiología, la presentación clínica, las comorbilidades y el manejo de la hidradenitis supurativa pediátrica. Discutimos las barreras que contribuyen a los retrasos en el diagnóstico y el impacto físico y emocional significativo de la enfermedad en niños y adolescentes.
Delabelling penicillin allergy is not rocket science Arch Dis Child. 2023 May;108(5):329
Hasta el 10% de los niños son etiquetados como 'alérgicos a la penicilina', 1 en la mayoría de los casos incluso antes de comenzar la escuela. 2 Sin embargo, después de una evaluación integral de alergias, se encontró que alrededor del 95 % de las etiquetas de alergia a la penicilina eran incorrectas. 3 ¿ Por qué esta discordancia? En los niños, la etiqueta se puede aplicar después de la aparición de un exantema viral (en aquellos en los que los síntomas fueron desencadenados por un virus) o debido a eventos adversos no alérgicos al antibiótico que pueden depender en parte de las interacciones virales-antibióticos (por ejemplo, infección de Ebstein-Barr y amoxicilina). Además, la sensibilización a las penicilinas se desvanece...
Barriers to paediatric penicillin allergy de-labelling in UK secondary care: a regional survey Arch Dis Child. 2023 May;108(5):363-366
Los diagnósticos incorrectos de alergia a la penicilina dan como resultado el uso inadecuado de antibióticos de amplio espectro. La eliminación del etiquetado de la alergia a la penicilina inexacta promueve la administración de antimicrobianos y optimiza las prácticas de prescripción. Los objetivos fueron evaluar el conocimiento y la comprensión de los médicos pediátricos sobre la alergia a la penicilina e identificar las barreras para abordar los diagnósticos de alergia a la penicilina.
Métodos Se encuestó a médicos pediátricos de West Midlands del Reino Unido mediante un cuestionario anónimo en línea entre el 1 de agosto y el 30 de septiembre de 2021. Los dominios explorados fueron (1) enfoque de viñetas clínicas de alergia a la penicilina, (2) conocimiento del impacto de la alergia a la penicilina etiquetas, (3) frecuencia de preguntas de antecedentes centradas en la alergia y (4) barreras para abordar la alergia incorrecta a la penicilina.
Resultados Se recibieron respuestas de 307 médicos pediátricos de 12 hospitales. El sesenta y uno por ciento no recetaría un antibiótico a base de penicilina si se informara un historial familiar de alergia a la penicilina. Hubo un déficit general en la toma de un historial centrado en la alergia con solo el 36,5% preguntando sobre la confirmación del diagnóstico. La ausencia o la falta de conocimiento de una vía de derivación para la evaluación de la alergia a los antibióticos (58,6 %) y el desconocimiento de las indicaciones para las pruebas de provocación oral (55 %) fueron las barreras más comunes informadas para la eliminación del etiquetado de la alergia a la penicilina. El cincuenta y uno por ciento preferiría 'ir a lo seguro' que explorar la confirmación de la alergia a la penicilina, ya que se cree que los tratamientos alternativos estaban fácilmente disponibles.
Conclusiones La deficiencia en la historia centrada en la alergia a los antibióticos entre los médicos pediátricos destaca la necesidad de una mejor educación sobre la alergia en todos los grados clínicos. Los algoritmos pragmáticos y las vías de derivación claras podrían abordar las barreras que enfrentan los no alergólogos para desetiquetar la alergia a la penicilina incorrecta.
Congenital Syphilis: Controversies and Questions: A Global Perspective. The Pediatric Infectious Disease Journal. 42(5):e166-e169, May 2023.
Sífilis, la infección causada por la espiroqueta Treponema pallidum subsp. Pallidum , ha sido una enfermedad de interés para la salud pública durante más de 100 años. La sífilis gestacional es la segunda causa infecciosa principal de muerte fetal en todo el mundo después de la malaria. La sífilis primaria no tratada en el embarazo da como resultado un resultado adverso del nacimiento en 50% a 80% de los embarazos afectados. 1 El modelado de los datos de vigilancia centinela en 2016 indicó que la prevalencia mundial de la sífilis gestacional fue del 0,69 % (intervalos de confianza del 95 %: 0,57 %–0,81 %), lo que se tradujo en una tasa estimada de sífilis congénita de 473 (385–561)/100.000 nacidos vivos. En la región africana, estas tasas son 3 veces el promedio mundial de 1,62 % y 1377/100 000 nacidos vivos, respectivamente. 2 Desde que se informaron estas estimaciones, ha habido aumentos significativos en las notificaciones de sífilis en países de ingresos altos (HIC), que han incluido aumentos proporcionales en mujeres en edad fértil. En Australia, hubo un aumento del 90 % en los casos de sífilis notificados entre 2015 y 2020, con un aumento del 40 % entre las mujeres en edad fértil. En los Estados Unidos, un aumento del 21 % en las notificaciones totales entre 2019 y 2020 incluyó un aumento del 21 % en sífilis primaria y secundaria entre mujeres de 20 a 24 años y un aumento del 32 % entre mujeres de 25 a 30 años. 3A pesar de la disponibilidad generalizada de diagnósticos asequibles y tratamientos efectivos, la sífilis en el embarazo amenaza el logro del objetivo de desarrollo sostenible para la reducción de la mortalidad infantil a través del impacto en las tasas mundiales de nacimientos prematuros y mortinatos.
En 2007, la Organización Mundial de la Salud (OMS) lanzó una estrategia para la eliminación de la transmisión maternoinfantil (EMTC) de la sífilis para 2030, que se amplió en 2014 para incluir el VIH. El objetivo de esta revisión es presentar una perspectiva global sobre varias controversias clave en la prevención de la transmisión de la sífilis de madre a hijo y resaltar las oportunidades para la colaboración global.
CONTROVERSIA 1: OPTIMIZACIÓN DE ALGORITMOS DE DIAGNÓSTICO PARA MADRES Y LACTANTES
CONTROVERSIA 2: REEXAMEN UNIVERSAL A MUJERES EMBARAZADAS DESPUÉS DEL 3ER TRIMESTRE
CONTROVERSIA 3: EL ENFOQUE ÓPTIMO PARA EL MANEJO DE LAS PAREJAS SEXUALES
CONTROVERSIA 4: OPCIONES DE TRATAMIENTO PARA PREVENIR LA SÍFILIS CONGÉNITA
CONCLUSIONES Y RECOMENDACIONES
La sífilis gestacional es responsable de una importante carga prevenible de resultados perinatales adversos a nivel mundial y amenaza el logro de los objetivos de desarrollo sostenible sobre la mortalidad infantil. La sífilis afecta de manera desproporcionada a las poblaciones vulnerables y marginadas de todo el mundo y se ve exacerbada por factores culturales que afectan la autonomía femenina en la búsqueda de atención. Dados los recientes aumentos dramáticos en la incidencia de sífilis gestacional en los HIC, las tasas persistentemente elevadas y subnotificadas en los LMIC y las altas tasas de migración internacional, se justifica un enfoque global para resolver las controversias sobre el diagnóstico, el tratamiento y la implementación en la ETMI de la sífilis. Los esfuerzos globales para innovar frente a estos desafíos para otras enfermedades endémicas de interés para la salud pública, como el VIH, la tuberculosis y la malaria, pueden proporcionar un modelo para el éxito.
Casos clínicos
Streptococcal Toxic Shock Syndrome Following Influenza A Infection in Two Children. The Pediatric Infectious Disease Journal. 42(5):e182-e183, May 2023.
Los médicos de varios países europeos y de los Estados Unidos informaron un aumento en los casos de infecciones invasivas por estreptococos del grupo A (GAS) en niños <10 años durante el otoño y el invierno de 2022.1 Se cree que este aumento posiblemente esté asociado con una mayor circulación de virus respiratorios como la influenza.1 , 2 En este documento, informamos 2 niños con síndrome de shock tóxico estreptocócico (STSS) después de la infección por influenza A.
CASO 1
Una niña de 9 años previamente sana presentó fiebre, erupción cutánea, vómitos y diarrea el 6 de diciembre de 2022. La paciente tenía una infección por influenza documentada una semana antes de la admisión.
CASO 2
Un niño de 10 años previamente sano se presentó en nuestro hospital con fiebre, escalofríos, erupción cutánea, mialgia y diarrea el 19 de diciembre de 2022. El paciente tuvo síntomas de las vías respiratorias superiores durante 5 días.
Unusual Presentation for Unusual Location of Brain Abscess. The Pediatric Infectious Disease Journal. 42(5):e180-e181, May 2023.
El absceso cerebral es una enfermedad rara con una incidencia variable entre el 1% y el 8% de todas las lesiones ocupantes de espacio intracraneal de las cuales solo el 25% se reporta en niños. 1 , 2 El cerebelo no es un sitio común para el absceso cerebral. Shachor-Meyouhas et al 2 reportaron 28 niños con absceso cerebral y ninguno de ellos fue descrito con absceso cerebeloso. Conlleva una alta tasa de morbilidad y mortalidad si no se trata adecuadamente. 1Aquí informamos sobre un niño de 2 años de edad, previamente sano, manejado por un absceso cerebeloso. Se presentó con ataxia progresiva aguda e hipotonía axial durante 6 días precedida por una historia de fiebre intermitente durante 4 meses antes de su presentación. La pirexia de origen desconocido no fue reveladora.
Para ampliar
Viral Respiratory Tract Infections in the Immunocompromised Child. The Pediatric Infectious Disease Journal. 42(5):e170-e172, May 2023.
El compromiso inmunológico en la población pediátrica abarca una amplia gama de causas y fenotipos clínicos. Las inmunodeficiencias primarias son condiciones hereditarias que afectan el funcionamiento del sistema inmunológico. Esto puede incluir deficiencias en la función de las células B o T, la función fagocítica o el sistema del complemento, entre otras. Las inmunodeficiencias secundarias son aquellas adquiridas durante la vida causadas por factores como malignidad, medicamentos inmunosupresores, trasplante de células madre hematopoyéticas (HSCT), VIH, desnutrición y enfermedad sistémica significativa.
Las infecciones virales del tracto respiratorio son comunes en los niños y pueden presentar un cuadro clínico más grave en los inmunodeprimidos en comparación con los niños inmunocompetentes. Los virus causales comunes incluyen el virus respiratorio sincitial (RSV), el virus de la influenza, el rinovirus, el adenovirus, el metapneumovirus humano (HMPV), el bocavirus, los virus de la parainfluenza, los coronavirus, incluido el SARS-CoV-2 y otros coronavirus estacionales. Algunos virus que normalmente no causan enfermedades de las vías respiratorias en niños inmunocompetentes pueden hacerlo en niños inmunocomprometidos, como los miembros de la familia Herpesviridae.
Clínicamente, las infecciones virales respiratorias pueden manifestarse como una infección del tracto respiratorio superior (URTI), una infección del tracto respiratorio inferior (LRTI) o, con menor frecuencia, como una enfermedad diseminada. La morbilidad y mortalidad general causada por infecciones respiratorias virales en este grupo es difícil de cuantificar y difiere según la inmunodeficiencia subyacente y el agente causal.
VIRUS SINCITIAL RESPIRATORIO
El virus sincitial respiratorio (RSV) es un patógeno viral ubicuo que infecta a casi todos los niños cuando tienen 2 años de edad. Puede causar una enfermedad grave e incluso mortal tanto en niños inmunocompetentes como en aquellos con inmunodeficiencia. En 2019, fue responsable de 3,6 millones de ingresos hospitalarios con infección aguda de las vías respiratorias inferiores y de la muerte de más de 100 000 niños de 0 a 5 años en todo el mundo. 1
Una revisión sistemática reciente encontró que los niños inmunocomprometidos tienen un alto riesgo de enfermedad clínica grave por RSV. 2 En los niños que aún no han sido hospitalizados con su afección subyacente, se encontró que la infección por RSV resultó en el ingreso hospitalario en el 28 % al 58 % de los casos, y hasta el 29 % de los hospitalizados requirieron ingreso en una unidad de cuidados intensivos. 2 La mayoría de los estudios que informaron sobre la mortalidad asociada con RSV en personas con inmunodepresión encontraron tasas inferiores al 10 %; sin embargo, se han informado tasas de mortalidad de hasta el 19 % en niños que se someten a un trasplante de células madre hematopoyéticas. 2
El manejo de la infección por RSV es en gran medida de apoyo; sin embargo, hay algunos tratamientos antivirales disponibles. La ribavirina fue el primer medicamento antiviral aprobado para el tratamiento del RSV. Hay estudios que han demostrado que la ribavirina resultó en una reducción en la progresión de URTI a LRTI y una reducción en la mortalidad en niños que se sometieron a HSCT. 3 Sin embargo, también tiene toxicidades significativas. También se ha demostrado que la inmunoglobulina intravenosa (IVIG) en combinación con ribavirina mejora los resultados clínicos en adultos con HSCT cuando se inicia antes de la necesidad de ventilación mecánica. 4 Se están investigando nuevos tratamientos, con algunos medicamentos antivirales administrados por vía oral que muestran resultados prometedores en ensayos clínicos de fase 1 y 2. 5
La prevención de la infección por RSV es un área que ha sido ampliamente investigada en las últimas décadas. Palivizumab es un anticuerpo monoclonal humanizado recombinante (mAb) que se dirige a la proteína de fusión (F) del RSV. Está autorizado para la prevención de la infección por RSV en ciertos grupos de niños de alto riesgo y se administra mediante inyecciones intramusculares mensuales durante la temporada de RSV. Las recomendaciones de uso varían según el país; sin embargo, los grupos elegibles incluyen bebés con inmunodeficiencia combinada severa (SCID). 6 , 7 Palivizumab no tiene un papel en el tratamiento de la infección por RSV. 7 Otros mAbs anti-RSV están en desarrollo. 8Actualmente no hay vacunas autorizadas para la prevención del RSV. Las 4 vacunas actualmente en ensayos de fase 3 se basan en la proteína RSV F; sin embargo, sus poblaciones objetivo varían e incluyen poblaciones maternas y ancianos.
VIRUS DE LA GRIPE
El virus de la influenza es un virus respiratorio común, que causa epidemias estacionales y puede causar una enfermedad grave incluso en niños inmunocompetentes. Como los virus de influenza A y B causan epidemias estacionales que varían en severidad, la incidencia de la enfermedad y la mortalidad pueden variar ampliamente en cualquier entorno de un año al siguiente. 9 En 2018, se estimó que hubo entre 13 200 y 97 200 muertes en todo el mundo en niños menores de 5 años causadas por influenza LRTI. 9 Se ha identificado que los niños con inmunodeficiencia tienen un mayor riesgo de requerir hospitalización a causa de la influenza. 10 En 2010, en Inglaterra, la mortalidad en niños y adultos sin factores de riesgo fue de 0,4 por 100.000, y en aquellos con inmunosupresión/inmunodeficiencia fue de 20 por 100.000.11
El manejo de la infección por influenza se basa principalmente en la atención de apoyo; sin embargo, existen algunos tratamientos antivirales autorizados. Los inhibidores de la neuraminidasa se dirigen a la proteína de superficie neuraminidasa, que es esencial para la propagación del virus de la influenza entre las células in vivo. El oseltamivir y el zanamivir son los inhibidores de la neuraminidasa más utilizados. Su uso está recomendado tanto por las pautas NICE del Reino Unido como por los CDC de EE. UU. en personas que están "en riesgo", incluidas aquellas que están inmunodeprimidas. Baloxavir marboxil también está autorizado tanto en los Estados Unidos como en la Unión Europea para el tratamiento de la infección gripal en mayores de 12 años. Actúa inhibiendo la endonucleasa cap-dependiente (CEN), una enzima importante en la síntesis de ARNm viral. Hay una serie de otros medicamentos actualmente bajo investigación.12 El más avanzado de estos es el favipiravir. Este es un análogo de guanosina que interrumpe la capacidad del virus para replicarse de manera efectiva y se ha sometido a varios ensayos clínicos de fase 3. Tiene licencia para tratar la influenza en Japón, pero actualmente permanece sin licencia en el Reino Unido, la UE y los Estados Unidos.
Hay 2 tipos de vacunas ampliamente disponibles para la prevención del virus de la influenza: la vacuna contra la influenza inactivada (IIV) y la vacuna contra la influenza atenuada viva (LAIV). Las vacunas suelen ser trivalentes o tetravalentes y se reformulan anualmente para predecir las cepas que probablemente circulen y causen epidemias estacionales en el próximo año. Muchos países, incluidos el Reino Unido y los Estados Unidos, recomiendan la vacuna contra la influenza para todos los niños mayores de 2 años.
La LAIV está contraindicada en niños con inmunocompromiso severo causado por el riesgo de desarrollar una infección de influenza por la vacuna. Las recomendaciones actuales, por lo tanto, para los niños inmunocomprometidos son ofrecer IIV a todos los niños con inmunocompromiso mayores de 6 meses de edad. A los niños que no cumplen con la definición de inmunocompromiso grave pero que permanecen en un grupo de riesgo clínico se les debe ofrecer LAIV. 11
SARS-CoV-2 Y CORONAVIRUS ESTACIONALES
El SARS-CoV-2 rara vez causa una enfermedad grave en los niños, pero puede provocar una morbilidad y mortalidad significativas. Un metanálisis de la infección por SARS-CoV-2 en niños mostró que la inmunosupresión aumentaba el riesgo de muerte con una razón de probabilidad de 4,93. Esto es similar a la razón de probabilidades de 4,16 para niños con una sola comorbilidad. 13 Otro gran estudio prospectivo que incluyó a más de 1500 niños inmunocomprometidos no demostró un mayor riesgo de enfermedad grave o muerte por infección por SARS-CoV-2. 14 Varios tratamientos han demostrado ser eficaces, en diferentes grados, en el tratamiento de COVID-19 en adultos, incluidos dexametasona, remdesivir, tocilizumab y baricitinib, y ahora también se usan ampliamente en niños. 15Con tanta investigación en curso en esta área, la base de evidencia está evolucionando rápidamente y, junto con ella, el asesoramiento y la orientación brindados a las familias de niños inmunocomprometidos.
Hay una serie de vacunas ahora disponibles para la prevención de COVID-19, incluidas las vacunas de ARNm, vectorizadas con adenovirus, virales inactivadas y de subunidades de proteínas. dieciséis
Otros coronavirus humanos estacionales (p. ej., HCoV-NL63, HCoV-HKU1, HCoV-OC43 y HCoV-229E) también contribuyen a las enfermedades respiratorias en los niños. 17 Sin embargo, la morbilidad y la mortalidad causadas por estos en niños inmunocomprometidos son en gran parte desconocidas y el manejo es de apoyo.
ADENOVIRUS
Hay más de 50 serotipos de adenovirus humanos. Los diferentes serotipos muestran diferentes tropismos tisulares, siendo las manifestaciones respiratorias y gastrointestinales las más comunes. La inmunosupresión es un factor de riesgo de enfermedad grave con adenovirus, particularmente en pacientes con linfopenia de células T y trasplante alogénico de células madre. 18 La mortalidad causada por adenovirus es variable dependiendo de la causa subyacente de la inmunodeficiencia. Sin embargo, las tasas de letalidad notificadas son de hasta 50 a 60% en la infección por adenovirus diseminada en personas inmunocomprometidas.18 , 19 Se ha demostrado que el tratamiento con el antiviral cidofovir reduce la morbilidad y la mortalidad en estos pacientes. 20
OTROS VIRUS
Hay una amplia gama de otros virus que pueden causar enfermedades respiratorias en los niños. Estos incluyen, pero no se limitan a, rinovirus, bocavirus, parainfluenza y metapneumovirus humano. Todos estos virus son agentes causantes comunes de infecciones virales del tracto respiratorio en niños y pueden causar una amplia gama de síndromes clínicos similares a los del RSV y la influenza.
Las infecciones por rinovirus suelen alcanzar su punto máximo durante la primavera y el otoño en climas templados. Ha habido pocos estudios que analicen el impacto de la infección por rinovirus en pacientes inmunocomprometidos. Un estudio de infección por rinovirus en receptores de HSCT mostró una mortalidad a los 90 días por infección de las vías respiratorias superiores e inferiores del 6 % y el 41 %, respectivamente. 21 La mortalidad después de una infección del tracto respiratorio inferior con rinovirus fue similar a la causada por RSV e influenza en un modelo ajustado. 21
El virus de la parainfluenza humana consta de 4 serotipos principales, todos capaces de causar enfermedades respiratorias. El serotipo 3 es el serotipo más comúnmente aislado en la enfermedad sintomática tanto en adultos como en niños. 22 Parainfluenza URTI progresa a LRTI en 40% a 55% de los pacientes inmunocomprometidos y puede resultar en una tasa de mortalidad de hasta 37% a 50%. 22
Al igual que con muchos de los patógenos anteriores, los datos sobre el metapneumovirus humano (HMPV) en pacientes inmunocomprometidos provienen principalmente de estudios pequeños. Sin embargo, una revisión sistemática de la infección por HMPV en pacientes con TCMH y neoplasias malignas hematológicas calculó una mortalidad general por infección del 6 %. 23 Sin embargo, hubo un aumento sustancial en la mortalidad al 27% en aquellos que desarrollaron IVRI. 23
El bocavirus humano (HBoV) 1 se asocia predominantemente con infecciones del tracto respiratorio en niños y el HBoV 2−4 se detecta principalmente en heces con patogenicidad incierta. 24 El compromiso inmunológico es un factor de riesgo de enfermedad grave causada por HBoV 1 con varios estudios de casos que informan enfermedad grave en estos grupos. 24
Ninguno de los virus anteriores tiene opciones específicas de manejo o prevención y el tratamiento es de apoyo por naturaleza. Tanto la ribavirina como la IVIG se han probado para tratar varios de estos virus; sin embargo, actualmente su uso no se recomienda de forma rutinaria. Cabe señalar que en todas estas infecciones, la coinfección con patógenos bacterianos, fúngicos u otros virus es común, y esto contribuye a la mortalidad general.
VIRUS NO RESPIRATORIOS
Hay otros virus que normalmente no causan enfermedades respiratorias en el huésped inmunocompetente, pero que pueden causar una infección respiratoria grave en pacientes inmunocomprometidos. Los ejemplos incluyen el virus de la varicela zóster y el citomegalovirus. Ambos pueden causar neumonitis severa con mortalidad significativa en niños inmunocomprometidos.
CONCLUSIÓN
En resumen, existen múltiples virus que pueden causar infección respiratoria en niños inmunocomprometidos. El riesgo de enfermedad grave e incluso mortal aumenta en esta población. A pesar de su naturaleza casi ubicua entre la población pediátrica, muy pocos de estos virus tienen medidas preventivas o de manejo específicas y se necesita más investigación para reducir la carga que tienen en los niños inmunocomprometidos.
Impacto de la pandemia SARS-CoV-2 en las exacerbaciones asmática en urgencias pediátricas en España. An Pediatr (Barc). 2023;98:384-7
Los niños asmáticos fueron considerados población de riesgo tras la aparición del SARS-CoV-21; tras la alarma inicial, distintos estudios en diferentes países mostraron disminución de las exacerbaciones asmáticas durante la pandemia2–4. En España no existen datos publicados.
El grupo de Patología Respiratoria de la Sociedad Española de Urgencias de Pediatría planteó un estudio retrospectivo multicéntrico. Se analizaron las visitas mensuales por exacerbaciones asmáticas (EA) –definidas según los códigos J45.909 y J45.22 de la CIE-10– a servicios de urgencias pediátricas, el porcentaje de ingreso en planta y UCIP durante los 2 primeros años de pandemia y se relacionaron con la incidencia acumulada de infección por SARS-CoV-2 a 14 días y los diferentes periodos de aislamiento.
Se concluye que el SARS-CoV-2 no parece haber aumentado las crisis en los niños asmáticos, los ingresos ni los ingresos en UCIP. Las medidas de aislamiento introducidas para el control del SARS-CoV-2 han podido disminuir las EA en los niños. Un año después, las cifras vuelven a ser similares a las prepandémicas. Algunas de las medidas aplicadas durante la pandemia podrían considerarse para prevenir las EA en los niños, aunque se necesitan más estudios para encontrar el beneficio específico de cada una, ponderando su repercusión psicosocial.
A Hypothesis-Generating Prospective Longitudinal Study to Assess the Relative Contribution of Common Respiratory Viruses to Severe Lower Respiratory Infections in Young Children. The Pediatric Infectious Disease Journal. 42(5):396-404, May 2023.
Los virus respiratorios como el virus respiratorio sincitial (RSV), la influenza, la parainfluenza y el metapneumovirus humano son etiologías bien establecidas de infecciones agudas del tracto respiratorio inferior (ALRI, LRI-virus). Por el contrario, el adenovirus (AdV), el rinovirus/enterovirus (RV/EV) y los coronavirus humanos estacionales (CoV), denominados colectivamente AdV/RV/CoV, se detectan tanto en niños sanos como en niños con IRAB.
Métodos:
Los métodos incluyen un estudio longitudinal prospectivo de casos y controles, que evalúa la prevalencia de los virus LRI frente a AdV/RV/CoV en ALRI [neumonía alveolar adquirida en la comunidad (CAAP) y bronquiolitis] durante la hospitalización (visita 1), 7–14 días ( visita 2) y 28-35 días (visita 3) en niños de 2-17 meses. Los controles fueron niños de 2 a 27 meses hospitalizados para cirugía electiva durante las mismas estaciones respiratorias.
Resultados:
Inscribimos a 99 bebés (37 CAAP, 38 bronquiolitis y 24 controles) y obtuvimos 211 hisopos nasofaríngeos. En general, 163 (77%) tenían más o igual a 1 virus detectado; RV/EV (n = 94; 45%) y RSV (n = 71; 34%) fueron los virus detectados con mayor frecuencia. En CAAP, la prevalencia global del virus LRI fue del 78,4%, 32,4% y 5,4% en las visitas 1, 2 y 3, respectivamente; las tasas respectivas en bronquiolitis fueron 73,7%, 34,5% y 8,0%. En los controles, no se detectaron virus LRI. Por el contrario, la prevalencia general de AdV/RV/CoV fue alta entre los controles (70,8 %) y similar entre CAAP (48,6 %, 40,5 % y 40,5 %) y bronquiolitis (47,4 %, 58,6 % y 64,0 %) en todas las visitas .
Conclusiones:
Entre los casos de ALRI, los virus LRI dominaron durante la enfermedad aguda, con una disminución de la prevalencia dentro de los 28 a 35 días, lo que sugiere su papel causal. Por el contrario, la prevalencia de AdV/RV/CoV fue similar durante las 3 visitas y en los controles, lo que sugiere que el transporte de estos virus es común durante la temporada respiratoria viral. El estudio actual es relativamente pequeño y de corta duración; sin embargo, los hallazgos están respaldados por otros estudios recientes.
- Osteoarticular Involvement in Childhood Brucellosis: Evaluation of Clinical, Laboratory and Radiologic Features of 185 Cases. The Pediatric Infectious Disease Journal. 42(5):381-388, May 2023.
La brucelosis es una enfermedad zoonótica sistémica. La afectación del sistema osteoarticular (OA) es una complicación frecuente y la manifestación predominante de la brucelosis en los niños . Nuestro objetivo fue evaluar las características epidemiológicas, demográficas, clínicas y de laboratorio y radiológicas de los niños con brucelosis y cómo se relacionan con la afectación de la OA.
Métodos:
Este estudio de cohorte retrospectivo consistió en todos los niños y adolescentes consecutivos con diagnóstico de brucelosis que ingresaron en el departamento de enfermedades infecciosas pediátricas del Hospital de Investigación y Capacitación Van de la Universidad de Ciencias de la Salud entre el 1 de agosto de 2017 y el 31 de diciembre de 2018 en Turquía.
Resultados:
Se evaluaron un total de 185 pacientes con diagnóstico de brucelosis, el 50,8% tenían compromiso de OA (n = 94). Setenta y dos pacientes (76,6%) presentaron compromiso de artritis periférica, entre ellos, la artritis de cadera (63,9%; n = 46) fue la manifestación más frecuente, seguida de la artritis de rodilla (30,6%; n = 22), hombro (4,2 %; n = 3) y codo (4,2%; n = 3). Un total de 31 pacientes (33,0%) tenían afectación de la articulación sacroilíaca. Siete pacientes (7,4%) tenían brucelosis espinal. El nivel de velocidad de sedimentación globular superior a 20 mm/h al ingreso y la edad fueron predictores independientes de afectación de la OA (respectivamente, razón de posibilidades [OR] = 2,82; intervalo de confianza [IC] del 95 % = 1,41–5,64, OR por año = 1,10; IC del 95 %: 1.01–1.19). El aumento de la edad se asoció a los tipos de compromiso de la OA.
Conclusión:
La mitad de los casos de brucelosis tenían compromiso de OA. Estos resultados pueden ayudar a los médicos a realizar una identificación y un diagnóstico tempranos de la brucelosis por OA infantil que se presentan con artritis y artralgia para permitir que la enfermedad se trate a tiempo.
Letter: Remember the heart: neonatal myocarditis. Archives of Disease in Childhood 2023;108:417-419.
La presentación de un neonato con mala alimentación y dificultad respiratoria es un escenario pediátrico común. Si bien la miocarditis aguda es una causa poco común de esta presentación, el reconocimiento rápido y el apoyo de cuidados intensivos brindan a estos bebés la mejor posibilidad de supervivencia. Durante septiembre-diciembre de 2022, ocho bebés ingresaron en unidades de cuidados intensivos pediátricos (UCIP) en el suroeste de Inglaterra y el sur de Gales con miocarditis neonatal por enterovirus (NEM).
Los ocho recién nacidos se presentaron de forma aguda in extremis con alimentación reducida, taquipnea y shock cardiogénico. Dos inicialmente tenían meningitis enteroviral. Siete tenían características de laboratorio de linfohistiocitosis hemofagocítica (HLH) (tabla 1). Se detectó enterovirus en todos los pacientes. Tenían disfunción ventricular izquierda grave en la ecocardiografía inicial. El electrocardiograma demostró ondas Q generalizadas, ondas R de bajo voltaje y anomalías del segmento ST. Debido a la gravedad de su cuadro, se inició trayectoria clínica y evidencia de inflamación, inmunomodulación y terapia antiviral (cuando fue posible). Se consideró la oxigenación por membrana extracorpórea en cinco pacientes, pero se consideró inapropiada debido al mal pronóstico y muy probablemente al prolongado tiempo de recuperación. 1El uso de un dispositivo de asistencia ventricular no era una opción para los bebés de esta edad/tamaño.
Cuando se presenta un neonato que se alimenta deficientemente en asociación con dificultad respiratoria o shock, es importante considerar las causas cardíacas, especialmente en presencia de taquicardia persistente inapropiada. La presentación de las infecciones enterovirales puede ser bifásica. Los recién nacidos con una enfermedad inicial no relacionada con el corazón (p. ej., meningitis por enterovirus) pueden desarrollar posteriormente síntomas de insuficiencia cardíaca. Hemos alertado a los pediatras de la región de los casos recientes, con el consejo de considerar la miocarditis en los recién nacidos que se presentan en shock. El control de las enzimas cardíacas, la realización de electrocardiografía y ecocardiografía de forma precoz permite la identificación de la disfunción miocárdica, el correcto manejo de líquidos y el inicio de un tratamiento específico. Un conjunto mínimo de muestras para la prueba de enterovirus incluye aspirado nasofaríngeo o frotis de garganta, heces y sangre. Las características clínicas y de laboratorio de HLH deben buscarse activamente en la presentación. En el entorno de la UCIP, la administración temprana de IVIG, inmunomoduladores y agentes antivirales merece una cuidadosa consideración.7 8
Bacteremia in Children With Fever and Acute Lower Extremity Pain. Pediatrics. 2023 May 1;151(5):e2022059504.
Los hemocultivos (BCx) a menudo se obtienen en la evaluación inicial de niños con fiebre y dolor agudo en las extremidades inferiores; sin embargo, se desconoce su rendimiento en esta población. Nuestro objetivo es describir la prevalencia de la bacteriemia entre los niños que acuden al servicio de urgencias (SU) con fiebre y dolor agudo en las extremidades inferiores e identificar los predictores de bacteriemia.
MÉTODOS
Revisión transversal de niños de 1 a 18 años que acudieron al servicio de urgencias con fiebre y dolor agudo en las extremidades inferiores entre 2010 y 2020. Se excluyeron los pacientes con trauma en las 24 horas previas, comorbilidad ortopédica, estado inmunocomprometido o tratamiento previo con antibióticos. Identificamos a nuestra cohorte utilizando un modelo asistido por procesamiento del lenguaje natural con revisión manual y datos clínicos resumidos. Nuestro resultado primario fue un BCx positivo para un patógeno.
RESULTADOS
Examinamos 478 979 notas de urgencias e identificamos a 689 pacientes que cumplían con los criterios de inclusión. La mediana de edad fue de 5,3 años (rango intercuartil 2,7-8,8); El 39,5% eran mujeres. Se obtuvieron BCx del 75,9% (523/689) de los pacientes, de los cuales 510 estaban disponibles para su revisión. Los BCx fueron positivos en 70/510 (13,7 %; IC 95 %, intervalo de confianza [IC], 10,9–17,0) de niños y en 70/689 (10,2 %; IC 95 %, 8,0–12,7 %) de toda la cohorte. Los patógenos más frecuentes fueron Staphylococcus aureus sensible a la meticilina (71,6 %) y Staphylococcus aureus resistente a la meticilina (15,7 %). Los predictores de bacteriemia incluyen proteína C reactiva ≥3 mg/dl (odds ratio, 4,5; IC 95 %, 2,1–9,6) y hallazgos de exámenes de localización (odds ratio, 3,3; IC 95 %, 1,4–7,9).
CONCLUSIONES
La prevalencia de bacteriemia entre los niños que acuden al servicio de urgencias con fiebre y dolor agudo en las extremidades inferiores es alta. Se debe considerar el BCx de rutina en la evaluación inicial de esta población.
Clinical Characteristics of Pulmonary Tuberculosis in Children Tested by Xpert MTB/RIF Ultra. The Pediatric Infectious Disease Journal. 42(5):389-395, May 2023.
El ensayo Xpert MTB/rifampicina Ultra (Xpert Ultra) mejora el diagnóstico temprano de tuberculosis (TB) activa en niños. La evaluación clínica es primordial para la interpretación de cualquier prueba Xpert Ultra positiva, especialmente aquellas con bajas cantidades de ADN.
Métodos:
En este estudio, se inscribieron 391 niños con sospecha de TB que fueron evaluados con Xpert Ultra. Las características clínicas y los resultados de Xpert Ultra se analizaron más a fondo.
Resultados:
La sensibilidad y la especificidad de Xpert Ultra fueron del 45,0 % (149/331) y del 96,7 % (58/60), respectivamente. Los niños con escalas semicuantitativas más altas de Xpert Ultra mostraron porcentajes más altos de cultivo de MTB positivo, tinción de bacilos ácido-resistentes positiva, tipo de enfermedad grave, fiebre, tos y expectoración, mayor recuento de glóbulos blancos y concentraciones más altas de proteína C reactiva (todas p < 0,01). Entre 44 niños con un resultado de rastreo Xpert Ultra , no hubo diferencias en las características clínicas entre los casos confirmados y los casos de TB no confirmados.
Conclusiones:
La prevalencia de traza es relativamente alta y puede considerarse positiva en niños paucibacilares. Las presentaciones clínicas están asociadas con la carga bacteriana cuantificada por Xpert Ultra. La interpretación de los resultados de Xpert Ultra trace en función de la información clínica es importante para el diagnóstico de la TB.
QuantiFERON-TB Gold Plus Performance in Children: A Narrative Review. The Pediatric Infectious Disease Journal. 42(5):e158-e165, May 2023.
Esta revisión resume los estudios que evalúan el rendimiento de la prueba de ensayo de liberación de interferón gamma (IGRA) QuantiFERON-TB Gold Plus (QFT-Plus) para la infección por Mycobacterium tuberculosis (Mtb) en niños. La búsqueda de literatura se realizó utilizando PubMed, MEDLINE y Embase (enero de 2017 a diciembre de 2021) y los términos "niños" o "pediátrico" e "IGRA" o "QuantiFERON-TB Gold Plus". Los estudios seleccionados (N = 14; 4646 sujetos) reclutaron niños con infección por Mtb, enfermedad de tuberculosis (TB) o niños sanos con contactos domésticos de TB. La concordancia entre QFT-Plus y la prueba cutánea de la tuberculina (TST) (valores kappa) osciló entre -0,201 (sin concordancia) y 0,83 (concordancia casi perfecta). La sensibilidad del ensayo de QFT-Plus (frente al estándar de referencia de la enfermedad de TB confirmada microbiológicamente) fue del 54,5 % al 87,3 %, sin diferencia reportada en niños menores de 5 años versus mayores o iguales a 5 años de edad. En individuos menores o iguales a 18 años, la tasa de resultados indeterminados fue de 0%-33,3% (2,6% en menores de 2 años). Los IGRA pueden superar las limitaciones de la TST en niños pequeños vacunados con Bacillus Calmette-Guérin.
- The Hip of Children with Congenital Zika Syndrome: A Prospective Observational Study. J Pediatr. 2023 May;256:27-32.
Evaluar las características clínicas y radiográficas de las deformidades de la articulación de la cadera en niños con síndrome de Zika congénito (SQC) y la evolución de las deformidades de la articulación de la cadera en los lactantes afectados durante los primeros 3 años de vida.
Diseño del estudio
Este estudio observacional prospectivo evaluó los exámenes clínicos ortopédicos realizados cada 3 meses para evaluar la flexión y extensión de la cadera, la rotación lateral y medial, y la abducción y aducción, así como la longitud y el tono de los músculos de las extremidades inferiores. La radiografía semestral constaba de radiografías panorámicas anteroposteriores de pelvis con los miembros inferiores en extensión. Se utilizó el porcentaje de migración como herramienta de estudio radiográfico para medir y evaluar el desplazamiento lineal de la cadera.
Resultados
Desde noviembre de 2018 hasta marzo de 2020, seguimos a 30 niños con SCZ, de los cuales 15 (50 %) tenían radiografías pélvicas normales al ingreso; 5 (33,3%) desarrollaron desplazamiento de cadera en la segunda radiografía. Durante los exámenes radiográficos de seguimiento, 20 de los 30 niños (66,7%) fueron diagnosticados con desplazamiento y/o luxación de cadera de al menos un lado, y 10 de los 30 (33,3%) permanecieron normales. Entre 30 pacientes afectados, 13 (43,3%) tenían desplazamiento de cadera del lado derecho y 9 (30%) del lado izquierdo. El análisis de regresión logística reveló que la espasticidad ( P = 0,0033; OR, 15,9) y las anomalías oftalmológicas ( P = 0,0163; OR, 16,9) se asociaron con la luxación de cadera durante el seguimiento.
Conclusiones
El seguimiento radiográfico pélvico de todos los niños con CZS complementará el examen físico, el diagnóstico y el control de las deformidades de la articulación de la cadera.
• Monkeypox in children and adult women in Europe: Results from a flash VACCELERATE pilot survey. Enferm Infecc Microbiol Clin. 2023;41:309-11
Al 5 de agosto de 2022, la Organización Mundial de la Salud (OMS) confirmó 26 017 casos de viruela del simio humano en el brote multinacional de 2022 en curso. La mayoría de las personas eran hombres y la mediana de edad era de 37 años. 1 Se reporta un número significativo de casos entre hombres que tienen sexo con hombres (HSH). Se supone que el contacto cercano durante las relaciones sexuales puede ser la fuerza impulsora detrás de esta reciente transmisión de persona a persona en países de altos ingresos. 2
Los primeros casos de viruela del simio en humanos se informaron en la década de 1970 en las regiones endémicas de África occidental y central. Ocasionalmente, estos se han autolimitado a infecciones zoonóticas de roedores y primates a humanos. A diferencia del brote actual, se ha descrito un número desproporcionado de casos entre niños. 3 Entre 1980 y 1984, 111 de 214 pacientes (51,9%) con infecciones primarias por el clado centroafricano, de la antigua República del Zaire, actual República Democrática del Congo, tenían menos de 4 años, y 87 (40,7% ) entre los 5 y los 14 años. 4 Los machos varones jóvenes no vacunados probablemente estaban en mayor riesgo debido a su exposición a los mamíferos durante las actividades de caza y juego. 5La transmisión secundaria de persona a persona se observó predominantemente en niños. Más mujeres se vieron afectadas por infecciones secundarias, lo que sugiere una transmisión de niño a madre. 3
A medida que las infecciones de viruela del simio aumentaron en la década de 2000, parece haber una tendencia a que los adultos jóvenes de veinte años se vean afectados. 6 Esta tendencia se ha explicado por varios factores. Es importante señalar que las regiones endémicas de África tienen una población mucho más joven que la mayor parte del mundo. 7 Sin embargo, la razón principal de este cambio de edad podría estar relacionada con la presunta baja cobertura de vacunación con la vacuna contra la viruela, que podría proporcionar cierta protección cruzada contra la viruela del simio. 6 Desde que se declaró erradicado el virus de la viruela en 1980, la vacunación cesó en <30% de la población mundial. 8Si bien la mayoría de los brotes conocidos en el pasado se atribuyeron al clado de África central, el brote multinacional de 2022 es causado por el clado de África occidental menos grave. Este clado se ha convertido recientemente en un problema inesperado de preocupación para las autoridades sanitarias de África occidental, lo que sugiere cambios en la dinámica de la epidemia del virus de la viruela del simio. 6
Si bien la atención se ha centrado en los HSH, se ha escrito poco sobre otras poblaciones en riesgo. Con esta encuesta flash pretendíamos recopilar información valiosa para diseñar adecuadamente futuros estudios específicos sobre poblaciones vulnerables como niños y mujeres y la situación epidemiológica actual en Europa. Sobre todo teniendo en cuenta que los niños están experimentando más complicaciones y una mayor mortalidad. En mujeres embarazadas, la transmisión vertical también se ha asociado con muerte fetal e infección congénita. 9
Entre el 13 de julio y el 3 de agosto de 2022, 88 instituciones de 27 países europeos participaron en nuestra encuesta flash en línea sobre la prevalencia de la viruela del simio en niños y mujeres adultas en Europa (Figura 1 ).
Figura 1
Distribución de las instituciones participantes. Países de origen de las instituciones participantes: España ( n = 18 [20,5 %]), Alemania ( n = 11 [12,5 %]), Portugal ( n = 7 [8,0 %]), Italia ( n = 6 [6,8 %]), Bélgica, Grecia y Turquía ( n = 5 [5,7 %], cada uno), Israel y Suecia ( n = 4 [4,5 %], cada uno), Irlanda ( n = 3 [3,4 %], Hungría, Lituania y el Reino Unido ( n = 2 [2,3 %], cada uno), y Albania, Austria, Azerbaiyán, Bosnia y Herzegovina, Croacia, Dinamarca, Georgia, Luxemburgo, Noruega, Polonia, Rumania, Serbia, Eslovaquia y Suiza (1 [1,1 %], cada uno) MPX, viruela del simio.
En esta encuesta en línea bajo el paraguas del Consorcio VACCELERATE ( https://www.clinicalsurveys.net/uc/VACC_MPX_women_and_children/ ), se pidió a 10 instituciones participantes que proporcionaran sus números de personas evaluadas para la viruela símica y para casos confirmados localmente, así como como el número de casos confirmados a nivel nacional. El mayor número de niños evaluados se informó en Bélgica ( n = 47) y el Reino Unido ( n = 20). Sin embargo, España (1,00) y Alemania (0,33) fueron los países con mayores ratios de casos confirmados. España ( n = 226) y Bélgica ( n = 60) tuvo el mayor número de mujeres evaluadas para la viruela del mono. Entre las mujeres evaluadas, la mayor probabilidad de infección se informó en España (0,08) y Portugal (0,06).
Además, se preguntó a todas las instituciones sobre sus opciones y planes de tratamiento actuales para las infecciones de viruela del simio en niños (clasificados como bebés [0–1 año], niños pequeños [1–3 años], niños en edad preescolar [3–5 años], niñez [6–11 años], jóvenes adolescentes [12–14 años] y adolescentes [15–17 años]). De 88 instituciones que participaron en esta encuesta, cinco (5,7%) informaron casos confirmados. Una institución del Reino Unido informó la consideración del uso no indicado en la etiqueta de Imvanex® para la profilaxis posterior a la exposición a cualquier edad y tecovirimat para el tratamiento en lactantes. Dos instituciones de España y una institución de Alemania no informaron haber brindado ningún tratamiento específico y una de España no respondió a esta pregunta.
Con esta encuesta flash, nos gustaría plantear la necesidad de concienciar a poblaciones como los niños y las mujeres adultas, ya que también pueden desarrollar la infección de la viruela del simio.
- Has COVID-19 Changed Pediatric Acute Rhinosinusitis Epidemiology During the First 2 Pandemic Years?. The Pediatric Infectious Disease Journal. 42(5):412-417, May 2023.
Objetivo:
Estudiar las fluctuaciones de la carga de rinosinusitis aguda pediátrica nacional (ARS) antes y durante los primeros 2 años del coronavirus-19 (COVID), caracterizadas por períodos alternos de confinamiento y relajación, la introducción de vacunas COVID y la aparición de variantes no alfa de COVID.
Métodos:
Este fue un estudio transversal basado en la población que cubrió los 3 años anteriores a la COVID y los primeros 2 años de la COVID de una gran base de datos de la Organización de Mantenimiento de la Salud más grande de Israel. Con fines de comparación, exploramos las tendencias de carga de ARS con las de infección del tracto urinario (ITU), que no está relacionada con enfermedades virales. Identificamos a los niños menores de 15 años que presentaban episodios de IRA y ITU y los categorizamos según su edad y fecha de presentación. Los episodios promedio de ARS y UTI de los 3 años anteriores a COVID se utilizaron para calcular las razones de tasas de incidencia (TIR) de los 2 años de COVID, analizados por separado. Se exploraron las variaciones estacionales.
Resultados:
Identificamos 44.483 ARS y 121.263 episodios de ITU. Hubo una reducción sustancial en los episodios de ARS durante los años de COVID (IRR 0,36, IC del 95 %: 0,24–0,56, P < 0,001). Aunque las tasas de episodios de ITU también disminuyeron durante la COVID (IRR 0,79, IC del 95 %: 0,72–0,86, P < 0,001), la reducción de la carga de ARS fue 3 veces mayor. El grupo de edad de ARS pediátrico dominante fue entre 5 y 15 años. La mayor disminución en la carga de ARS fue durante el primer año de COVID . La distribución de episodios de ARS mostró una fluctuación estacional, con un pico durante los meses de verano durante los años de COVID.
Conclusiones:
La carga pediátrica de ARS disminuyó durante los primeros 2 años de COVID. Se observó que la distribución de episodios era durante todo el año .
Bibliografía abril 2023
Top ten
Actualización del diagnóstico y tratamiento de la tuberculosis 10.1016/j.anpedi.2023.03.011 (Pte publicación)
Más de un millón de pacientes menores de 15 años desarrollan tuberculosis (TB) anualmente en el mundo, según estimaciones de la OMS. La TB por cepas resistentes a los fármacos de primera línea alcanza al 25% de los nuevos casos en algunas regiones. Aunque España es considerada un país de baja incidencia, varios centenares de niños y adolescentes enferman de TB cada año. La importancia de la TB pediátrica ha sido minimizada durante años por la dificultad en confirmar el diagnóstico microbiológico y la escasa contagiosidad que asocia. Sin embargo, en los últimos 15 años, se han reportado mejoras relevantes en los informes epidemiológicos de la TB en niños y adolescentes, han surgido nuevos test inmunodiagnósticos, se dispone de estudios de biología molecular que permiten un diagnóstico microbiológico y una identificación de mutaciones asociadas a resistencia rápidos, han surgido nuevos fármacos antituberculosos de segunda línea, también en pediatría, y se han publicado ensayos clínicos que validan tratamientos acortados en algunos pacientes. Este documento, realizado por un grupo de expertos de la Sociedad Española de Infectología Pediátrica y la Sociedad Española de Neumología Pediátrica, actualiza y complementa las recomendaciones previas para el manejo diagnóstico y terapéutico del niño con TB en España, en base a las nuevas evidencias científicas disponibles.
Actualización del documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda y sinusitis 10.1016/j.anpedi.2023.03.003
Actualización de los documentos de consenso de OMA (2012) y sinusitis (2013) tras la introducción de las vacunas antineumocócicas en el calendario vacunal, tras los cambios derivados de las variaciones epidemiológicas, colonización por serotipos no vacunales y la aparición de resistencias. Según la mayoría de los estudios, la introducción de la vacuna antineumocócica conjugada tridecavalente (VNC-13) se ha traducido en un descenso de la colonización nasofaríngea por neumococo, con un aumento porcentual de serotipos resistentes no cubiertos. El diagnóstico de la OMA continúa siendo clínico, aunque se proponen criterios más rigurosos, apoyados en la visualización de alteraciones en la membrana timpánica y la otoscopia neumática realizada por personal entrenado. El diagnóstico rutinario de la sinusitis es clínico y la realización de pruebas de imagen está limitada al diagnóstico de complicaciones asociadas. La analgesia con paracetamol o ibuprofeno es la base del tratamiento en la OMA; la conducta expectante o la prescripción antibiótica diferida podrían ser estrategias adecuadas en pacientes seleccionados. El tratamiento antibiótico de elección en niños con OMA y sinusitis aguda con síntomas moderados-graves continúa siendo la amoxicilina a dosis altas o la amoxicilina-clavulánico en casos seleccionados. En cuadros no complicados, sin factores de riesgo y con buena evolución se proponen pautas cortas de 5-7 días. En pacientes alérgicos se debe individualizar especialmente la indicación de tratamiento antibiótico, que dependerá del estado clínico y si existe o no alergia IgE-mediada. En la OMA recurrente, la elección entre un manejo expectante, profilaxis antibiótica o cirugía se debe individualizar según las características del paciente.
Increasing incidence and severity of invasive Group A streptococcal disease in Spanish children in 2019–2022. Lancet Reg Health Eur. 2023 Feb 27;27:100597. doi: 10.1016/j.lanepe.2023.100597
En diciembre de 2022, se publicó en el Reino Unido una alerta que informaba de un aumento inusual de estreptococos del grupo A (GAS) no invasivos (principalmente amigdalitis y escarlatina) y enfermedad GAS invasiva (iGAS). Se han reportado varias muertes en niños menores de diez años en un corto período, hasta 24 en el Reino Unido.
Otros países europeos también han informado preocupaciones similares sobre el aumento de las infecciones por GAS.
PedGAS-net es una red multicéntrica española para el estudio de iGAS en pacientes ≤16 años. Hemos analizado la epidemiología, las manifestaciones y los resultados de los niños con iGAS entre el 1 de enero de 2019 y el 31 de diciembre de 2022 en 24 hospitales de PedGAS-net con el objetivo de describir los cambios en la incidencia y la gravedad (información metodológica adicional en Anexos complementarios S1 –S4 ).
• Ver contenido relacionado para este artículo
Se evaluaron 220 niños con iGAS (características en la Tabla complementaria S2 ). La mediana de edad fue de 41,2 meses (RIC: 19,3-81,0). Ochenta y nueve (40,5%) niños requirieron ingreso en cuidados intensivos. Los síndromes más frecuentes fueron neumonía (n = 66, 29,6%; 42/66 complicada con derrame pleural), seguida de infección de piel y tejidos blandos (n = 50, 22,7%), infección osteoarticular (n = 27, 12,3%) y infección primaria del torrente sanguíneo (n = 23, 10,5%). Además, veinticinco (11,4%) y diez (4,5%) niños desarrollaron síndrome de choque shock tóxico estreptocócico y fascitis necrotizante, respectivamente. La tasa de incidencia media anual de iGAS fue de 5,96 episodios/100.000 niños atendidos en urgencias/año, mostrando un descenso considerable durante la pandemia de COVID-19, con su punto más bajo en 2021.
Al comparar los episodios de iGAS en 2019 (anterior a la pandemia de COVID-19) versus 2022 (posterior a la pandemia de COVID-19) ( Tabla complementaria S2 ), encontramos un aumento impresionante de casos entre noviembre y diciembre de 2022, coincidiendo con la alerta informada en otros países . Así, en diciembre de 2022 hubo un aumento de incidencia de casi 4 veces respecto a aquellos meses con mayor número de casos en 2019 ( fig. 1 ). Sorprendentemente, esta mayor incidencia de iGAS coincidió con las semanas con la mayor circulación del virus respiratorio sincitial (VSR). Además, después de comparar varios síndromes, complicaciones y resultados ( Tabla complementaria S2) observamos que los ingresos a cuidados intensivos y los diagnósticos de neumonía fueron más frecuentes en 2022 en comparación con 2019 (48,6 % vs. 30,4 %, p = 0,013, y 36,2 % vs. 22,8 %, p = 0,050, respectivamente). Cuatro pacientes (1,8%) fallecieron dentro del período de estudio; tres de ellos en diciembre de 2022.
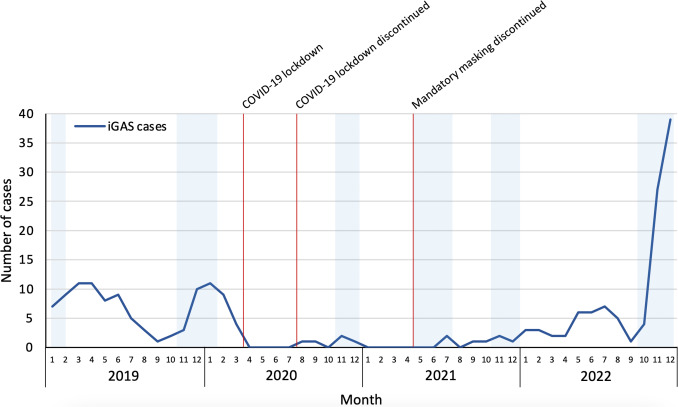
Fig. 1 Distribución mensual de la enfermedad estreptocócica invasiva del grupo A en niños entre 2019 y 2022. Las líneas rojas indican cambios notables en las medidas de salud pública para prevenir la transmisión del SARS-CoV-2. El área sombreada en azul indica epidemias de virus respiratorio sincitial en España.
En resumen, en comparación con el período previo a la pandemia de COVID-19, hemos observado un aumento significativo en la gravedad y el número de casos de iGAS en España en 2022, con una fuerte concentración en los últimos meses. Hemos visto un aumento en los casos de neumonía, lo que puede estar relacionado con la coincidencia temporal con las temporadas altamente intensas de VRS e influenza que hemos experimentado.
Estas epidemias virales respiratorias podrían explicar esta situación junto con la falta de exposición a patógenos que sufren los niños debido a su aislamiento social durante la pandemia.
No obstante, en los próximos meses se realizará un análisis de las cepas de GAS para descartar la circulación de cepas emergentes más invasivas.
Increase in Invasive Group a Streptococcal Infections in Children in the Netherlands, A Survey Among 7 Hospitals in 2022. The Pediatric Infectious Disease Journal. 42(4):e122-e124, April 2023.
Tras un aumento en las infecciones por estreptococos invasivos del grupo A (iGAS) notificables en los Países Bajos, realizamos una encuesta entre 7 hospitales. El número de casos pediátricos de iGAS fue dos veces mayor entre julio de 2021 y junio de 2022 en comparación con antes de COVID-19. Se produjo un fuerte aumento a principios de 2022, más pronunciado en <5 años y para diagnósticos de empiema y fascitis necrosante. Este reciente aumento pediátrico de iGAS amerita investigación y vigilancia.
Eventos adversos en vacunas COVID-19 en una población de 5 a 17 años: estudio de la base de datos VAERS. An Pediatr (Barc). 2023;98:310-2
La enfermedad por coronavirus 2019 (COVID-19) es una enfermedad infecciosa causada por el nuevo coronavirus que emergió a finales de 2019, el SARS-CoV-21. El 29 de octubre de 2021 la Food and Drug Administration (FDA) de Estados Unidos amplió la autorización para uso de emergencia de la vacuna COVID-19 de ARN mensajero de Pfizer-BioNTech, aprobando su utilización en niños de 5-11años con un esquema de 2dosis (10μg/0,2mL cada una) separadas por 3semanas2. Hasta diciembre de 2021 solo estaba aprobada la vacuna COVID-19 de Pfizer-BioNTech en niños de 5-17años, y en mayo de 2022 se autorizó una única dosis de refuerzo en niños de 5-11años para esta vacuna. Hay en curso ensayos de las vacunas de Moderna y de Janssen en la edad pediátrica, y los eventos adversos (EA) observados en su contexto o con el uso off-label de estas vacunas pueden haberse registrado en la base de datos del sistema de notificación de eventos adversos asociados a vacunas (Vaccine Adverse Event Reporting System [VAERS]) de Estados Unidos3. El estudio se centra en la seguridad de las vacunas frente a la COVID-19 autorizadas en Estados Unidos para su uso en niños de 5 a 17años en base a los EA notificados al VAERS.
Se llevó a cabo un estudio descriptivo observacional mediante la revisión de los EA asociados a las vacunas COVID-19 de Pfizer-BioNTech, Moderna y Janssen notificados al VAERS desde la fecha de la autorización de las vacunas hasta el 1 de diciembre de 2021. La base de datos del VAERS, disponible en su página web (https://vaers.hhs.gov/data.html), contiene notificaciones voluntarias de pacientes y profesionales de la salud, así como las notificaciones obligatorias de los fabricantes de cualquier EA tras la vacunación. La base de datos del VAERS registra hasta 5 síntomas por notificación empleando los códigos de los términos preferidos (PT) del Medical Dictionary for Regulatory Activities (MedDRA)4. Los PT del MedDRA, que no son diagnósticos médicos confirmados, no son mutuamente excluyentes.
Se creó una distribución de frecuencias, estratificando los PT más comunes por edad y fabricante. También se consideraron las notificaciones que mencionaban PT relacionados con anafilaxis, pericarditis, eventos trombóticos o fallecimiento.
La base de datos del VAERS incluía 687.402 notificaciones de EA que mencionaban alguna de las vacunas COVID-19, de las que el 2,9% hacían referencia a niños de 5 a 17años. De este total, 2.820 tenían de 5 a 11años, 8.382 de 12 a 15años y 8.659 de 16 a 17años. El 52% eran de sexo femenino, y en cuanto al fabricante, el 45,2% (n=8.973) habían recibido la vacuna de Moderna, el 42,7% (n=8.473) la de Pfizer/BioNTech y el 12,1% (n=2.415) la de Janssen. Los EA más frecuentes tanto en niños como en adolescentes fueron los escalofríos, el mareo, la fatiga y la cefalea. Por edad, en el grupo de 5-11años los EA más frecuentes fueron los escalofríos (27,2% de las notificaciones), el mareo (12,3%), la fatiga (10,3%) y la cefalea; en el grupo de 12-15 años, los escalofríos (27,4%), el mareo (17,3%), la fatiga (9,9%) y la cefalea (7,9%), y en el grupo de 16-17años, los escalofríos (35,1%), el mareo (17,1%), la fatiga (11,8%) y la cefalea (7,2%). Se registró anafilaxia en el 0,31% de las notificaciones, miocarditis o pericarditis en el 0,08% y fallecimiento en el 0,14%. La tabla 1 presenta información detallada de los EA para cada vacuna.
Tabla 1.
Efectos adversos (EA) graves y frecuentes estratificados por edad y fabricante
| 5-11 años de edad(n=2.820)a | 12-15 años de edad(n=8.382)a | 16-17 años de edad(n=8.659)a | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Janssen | Moderna | Pfizer-BioNTech | Janssen | Moderna | Pfizer-BioNTech | Janssen | Moderna | Pfizer-BioNTech | ||
Total de EA reportados | 215 | 1.705 | 900 | 1.076 | 3.447 | 3.859 | 1.124 | 3.821 | 3.714 | ||
Muerte |
| 4 (0,1%) |
|
| 7 (0,1%) |
|
| 17 (0,2%) |
| ||
Muerte | 1 (0,5%) | 2 (0,1%) | 1 (0,1%) | 1 (0,1%) | 2 (0,1%) | 4 (0,1%) | 1 (0,1%) | 6 (0,2%) | 10 (0,4%) | ||
Anafilaxia (reacción/shock) |
| 4 (0,1%) |
|
| 26 (0,3%) |
|
| 32 (0,4%) |
| ||
Reacción anafiláctica | 1 (0,5%) | 2 (0,1%) | − | 3 (0,3%) | 6 (0,2%) | 16 (0,4%) | 2 (0,2%) | 16 (0,4%) | 13 (0,4%) | ||
Shock anafiláctico | 1(0,5%) | − | − | − | − | 1 (0,0%) | − | − | 1 (0,0%) | ||
Escalofríos | 70 (32,6%) | 515 (30,2%) | 182 (20,2%) | 376 (34,9%) | 1.099 (31,9%) | 824 (21,4%) | 586 (52,1%) | 1.408 (36,8%) | 1.042 (28,1%) | ||
Mareo | 49 (22,8%) | 155 (9,1%) | 142 (15,8%) | 180 (16,7%) | 531 (15,4%) | 736 (19,1%) | 180 (16,0%) | 546 (14,3%) | 752 (28,1%) | ||
Fatiga | 14 (6,5%) | 193 (11,3%) | 84 (9,3%) | 106 (9,9%) | 344 (10,0%) | 384 (10,0%) | 142 (12,6%) | 482 (12,6%) | 401 (10,8%) | ||
Cefalea | 19 (8,8%) | 190 (11,1%) | 72 (8,0%) | 116 (10,8%) | 343 (10,0%) | 199 (5,2%) | 114 (10,1%) | 286 (7,5%) | 222 (6,0%) | ||
Miocarditis | − | − | − | − | 4 (0,1%) | 2 (0,1%) | − | − | 5 (0,1%) | ||
Dolor (generalizado) | 32 (14,9%) | 13 (0,8%) | 45 (5,0%) | 23 (2,1%) | 37 (1,1%) | 63 (1,6%) | 10 (0,9%) | 51 (1,3%) | 46 (1,2%) | ||
Pericarditis | − | − | 1 | − | − | 2 (0,1%) | − | 1 (0,0%) | 1 (0,0%) | ||
Eritema en el lugar de inyección | − | 144 (8,4%) | − | − | 67 (1,9%) | 9 (0,2%) | − | 52 (1,4%) | 3 (0,1%) | ||
Dolor en el lugar de inyección | − | 22 (1,3%) | − | 20 (1,9%) | 11 (0,3%) | 31 (0,8%) | − | 9 (0,2%) | 10 (0,3%) | ||
a
Total de notificaciones que mencionaban vacunas contra la COVID-19 en el grupo etario.
Estos resultados contribuyen a nuestro conocimiento de los EA asociados a las vacunas COVID-19 en la población pediátrica de 5 a 17años. El uso de la base de datos del VAERS conlleva ciertas limitaciones al tratarse de un sistema de notificación de salud pública pasivo, lo que puede dar lugar a sesgos de notificación, como un aumento en la notificación debido a la atención mediática de que han sido objeto las vacunas contra la COVID-195. Hasta la fecha, la investigación sobre la seguridad de estas vacunas en la población pediátrica ha sido escasa, lo que subraya la necesidad de estudios adicionales6. Aunque nuestro estudio no permitió establecer relaciones de causalidad, los resultados sugieren que las vacunas COVID-19 autorizadas en la actualidad son relativamente seguras en la población pediátrica de 5 a 17años.
Declaración ética
El VAERS cumple con todos los estándares de seguridad y de protección de datos de salud del gobierno de los Estados Unidos. El uso de la base de datos del VAERS no requiere aprobación por un consejo de revisión institucional o consentimiento informado.
Malaria in Children: Updates on Management and Prevention. The Pediatric Infectious Disease Journal. 42(4):e116-e118, April 2023.
La malaria, la enfermedad parasitaria más importante del hombre, se transmite por la picadura de mosquitos Anopheles hembra y es causada por Plasmodium falciparum , P. vivax , P. ovale wallikeri , P. ovale curtisi , P. malariae y el zoonótico P. knowlesi . Aproximadamente la mitad de la población mundial reside en regiones endémicas de malaria. Aproximadamente 241 millones de casos de paludismo y 627 000 muertes ocurrieron en todo el mundo en 2020.1 Más de la mitad de las muertes anuales por paludismo son de niños menores de 5 años, la gran mayoría causada por P. falciparum en el África subsahariana. P falciparum es el parásito de la malaria más prevalente en todas las áreas excepto en las Américas; P. vivax ahora se reconoce como la causa predominante de malaria en niños y lactantes en la región de Asia-Pacífico y las Américas, con una morbilidad y mortalidad significativas. 2 , 3 En áreas no endémicas, la malaria ocurre principalmente en viajeros que regresan, una proporción cada vez mayor de inmigrantes y refugiados, y personas que visitan a amigos y familiares en regiones endémicas. Los niños constituyen del 15% al 20% de los casos de paludismo importado en todo el mundo.
Se describen la presentación cínica, manejo terapéutico, prevención y retos futuros.
Pediatric Hepatitis and Respiratory Viruses: A Spatiotemporal Ecologic Analysis. The Pediatric Infectious Disease Journal. 42(4):276-280, April 2023.
Introducción:
A principios de 2022, se informaron grupos de hepatitis pediátrica grave en Europa y Estados Unidos. Hasta la fecha no se ha identificado la causa aunque se ha propuesto el adenovirus humano 41 en una proporción de casos. Examinamos datos de población de >11 años para grupos de hepatitis en Victoria, Australia, y si alguno estaba asociado espaciotemporalmente con la transmisión comunitaria de virus respiratorios comunes .
Métodos:
Usamos SaTScan para analizar grupos de hepatitis pediátrica y adenovirus respiratorios en Victoria. Se realizó un análisis de regresión binomial negativa para determinar cualquier asociación entre la hepatitis y los virus respiratorios en Victoria entre el 1 de julio de 2011 y el 30 de junio de 2022.
Resultados:
Se observaron varias asociaciones positivas en Victoria entre los grupos de hepatitis pediátrica y los virus respiratorios en nuestro análisis espaciotemporal. No se encontró asociación positiva con adenovirus respiratorios ni con SARS-CoV-2. Se observó un aumento de los grupos de hepatitis en 2021 y 2022, como se señaló a nivel internacional.
Conclusión:
El brote actual de hepatitis es nuevo y, aunque los virus respiratorios están ampliamente asociados con la hepatitis , es poco probable que el SARS-CoV-2 y los adenovirus respiratorios estén relacionados.
Review and future directions for PIMS-TS (MIS-C) Archives of Disease in Childhood 2023;108:e2.
El síndrome inflamatorio multisistémico pediátrico asociado temporalmente con COVID-19 (PIMS-TS), también conocido como síndrome inflamatorio multisistémico en niños (MIS-C), es una nueva afección hiperinflamatoria que comparte características con la enfermedad de Kawasaki (KD) y el síndrome de shock tóxico (TSS). ). 1–3 La mediana de edad de los niños con PIMS-TS es de aproximadamente 8 años y el sexo masculino, la obesidad y la etnia negra o asiática se asocian con un mayor riesgo. 1 2 Los niños con PIMS-TS suelen tener antecedentes de infección por SARS-CoV-2 en las semanas anteriores a la presentación. 1 2 El fenotipo clínico varía e incluye fiebre, síntomas gastrointestinales, manifestaciones cardíacas, conjuntivitis, erupciones polimorfas e insuficiencia respiratoria. 1–3La figura 1 y la tabla 1 informan los criterios de diagnóstico para PIMS-TS y las características comunes observadas en niños con la enfermedad. Los niños con PIMS-TS a menudo se parecen a los niños con KD/TSS. Muchos parecen muy mal y requieren ingreso en la unidad de cuidados intensivos pediátricos. 1 2 Las investigaciones iniciales demuestran universalmente evidencia de hiperinflamación con niveles de proteína C reactiva generalmente superiores a 100 mg/l, así como una velocidad de sedimentación globular elevada, hiponatremia, hipertrigliceridemia y dímero D y ferritina sérica elevados. 1–3 La linfopenia es común, al igual que los biomarcadores cardíacos anormales, como el péptido natriurético cerebral (BNP) elevado y la troponina. 1–3
Figura 1
Características clínicas de PIMS-TS. PCR, proteína C reactiva; PIMS-TS, síndrome inflamatorio multisistémico pediátrico asociado temporalmente a COVID-19. Péptido natriurético cerebral (BNP), proteína C reactiva (PCR)
tabla 1
Criterios diagnósticos para PIMS-TS
Los principios del manejo de PIMS-TS incluyen inmunomodulación (típicamente con inmunoglobulinas y esteroides intravenosos), atención de apoyo, manejo de complicaciones cardíacas y tromboprofilaxis. 3 4 Se desconocen los resultados a largo plazo de PIMS-TS. Los informes iniciales sugieren que, si bien la mayoría de las medidas de la función cardíaca se normalizan dentro de los 6 meses, aproximadamente la mitad de los niños tienen fatiga constante y poca tolerancia al ejercicio. 5 Muy pocos niños con infección por COVID-19 desarrollan PIMS-TS, lo que sugiere que PIMS-TS ocurre por una combinación de una predisposición genética y un sistema inmunitario aberrante...
Clinical characteristics of patients with recurrent Kawasaki disease: a nationwide cohort study of 19 456 patients with minimum 3-year follow up (22 December, 2022). Archives of Disease in Childhood 2023; 108: 307-312.
Objetivo Identificar las características clínicas de los pacientes con enfermedad de Kawasaki (EK) recurrente.
Diseño Un estudio de cohorte a nivel nacional, basado en la población, utilizando la base de datos de reclamos del Seguro Nacional de Salud de Corea entre 2013 y 2016.
Pacientes Se incluyeron un total de 19 456 pacientes menores de 5 años que fueron diagnosticados con un episodio inicial de EK. Un período de seguimiento mínimo de 3 años fue obligatorio para su inclusión.
Principales medidas de resultado Los perfiles epidemiológicos y clínicos se compararon entre pacientes con KD con y sin recurrencia.
Resultados La tasa global de recurrencia de la EK fue del 3,84 % (n = 748) y la mediana del intervalo hasta la recurrencia fue de 498 días (IQR: 257–860 días). Aproximadamente el 70% de todas las recurrencias ocurrieron dentro de los 2 años del diagnóstico inicial. Las proporciones anuales de recidiva fueron del 40%, 28%, 18%, 8% y 4% desde el primer al quinto año tras el episodio inicial, respectivamente. Las tasas de recurrencia fueron significativamente más altas en pacientes <1 año que en los de 4 a 5 años (4,65 % frente a 2,22 %) y en los que mostraron resistencia a una dosis inicial de inmunoglobulina intravenosa (IGIV) (10,00 % frente a 3,18 %). Las comorbilidades alérgicas y las complicaciones de las arterias coronarias en el episodio inicial no se asociaron con mayores tasas de recurrencia.
Conclusiones Identificamos claramente las tasas de recurrencia anual y sus intervalos desde el episodio inicial de acuerdo con los diversos factores identificados, incluida la edad joven y la resistencia a la IVIG inicial. Nuestros resultados, basados en una cohorte nacional, pueden usarse como referencia para el manejo de seguimiento en pacientes con KD y en estudios futuros.
Casos clínicos
Nowadays a New MIS-C Mimicker: Group A Streptococcal Infections. The Pediatric Infectious Disease Journal. 42(4):e129, April 2023.
Mostramos infecciones estreptocócicas graves en este informe que simularon la presentación clínica del síndrome inflamatorio multisistémico en niños (MIS-C). A principios de diciembre de 2022, los casos ingresaron simultáneamente en nuestro hospital. Nos gustaría compartir nuestro estudio considerando los casos de muerte relacionados con Streptococcus pyogenes que se han informado recientemente en muchas partes de Europa.
Paciente femenina de 8 años de edad que consulta por dolor torácico, cefalea y fiebre desde hace 3 días. Presentaba erupción maculopapular en tronco, lengua de fresa, conjuntivitis bilateral, hiperemia amigdalina y adenopatías cervicales. Los reactantes de fase aguda fueron notablemente mayores y además de la linfopenia del paciente se encontró insuficiencia renal aguda (proteína C reactiva: 503 mg/L, procalcitonina: 49 μg/L, recuento de leucocitos: 14.700 × 10 3 /μL, recuento de linfocitos : 100 × 10 3/μL). El paciente estaba recibiendo tratamiento inotrópico por hipotensión. Se realizó un prediagnóstico de shock séptico y MIS-C, y se controló en la unidad de cuidados críticos. Se iniciaron tratamientos con cefotaxima y clindamicina. Se utilizaron tratamientos con inmunoglobulina intravenosa (IGIV) (1 g/kg/d durante 2 días) y esteroides (2 mg/kg/d) cuando los anticuerpos contra el SARS-CoV-2 fueron positivos. El ecocardiograma fue normal. Se produjo Streptococcus pyogenes en el hemocultivo del caso durante el seguimiento, lo que confirmó el diagnóstico de síndrome de shock tóxico.
Una paciente de sexo femenino de 10 años se presentó con quejas de fiebre, dolor de cabeza, vómitos y debilidad durante 2 días. El paciente con aspecto de debilidad presentaba amígdalas hiperémicas y conjuntivitis bilateral. En los resultados de laboratorio al ingreso se evidenció linfopenia y aumento del péptido natriurético tipo B. En los reactantes de fase aguda, el nivel de procalcitonina fue de 3,7 μg/L y el nivel de PCR fue de 41 mg/L. El paciente presentaba afectación multiorgánica, que incluía la descripción del caso de los Centros para el Control y la Prevención de Enfermedades, por lo que se inició tratamiento para MIS-C además de antibioterapia a pesar de que no hubo aumento apreciable de marcadores inflamatorios. El paciente mostró una mejoría clínica a las pocas horas de la reanimación con líquidos y la terapia con antibióticos. Se detectó influenza en el panel viral respiratorio. Tras el aislamiento deStreptococcus pyogenes en el cultivo faríngeo durante el seguimiento, se finalizó el diagnóstico y se suspendió el tratamiento con MIS-C y se continuó con la antibioterapia dirigida.
Este informe se presentó para resaltar las infecciones estreptocócicas graves que simulan MIS-C. Hoy en día, MIS-C, que se caracteriza por fiebre, marcadores inflamatorios elevados y afectación de órganos multisistémicos, se observa en niños después de la infección por SARS-CoV-2. 1MIS-C es un diagnóstico excluyente, se debe considerar cuidadosamente el diagnóstico diferencial. Dado que se superpone con otras enfermedades prevalentes, es un proceso difícil de tratar para el médico. En casos de fiebre, afectación de órganos y marcadores inflamatorios elevados, se debe iniciar una terapia antibiótica empírica para posibles agentes bacterianos. De hecho, si la sospecha clínica es alta, la terapia con antibióticos puede extenderse. Mediante la observación cuidadosa de los resultados del cultivo, la antibioterapia puede interrumpirse antes de tiempo en los casos en que no sea necesaria.
Las infecciones virales, como la influenza, facilitan el desarrollo de la infección por estreptococos del grupo a, y este aumento puede deberse a la epidemia de influenza en el hemisferio norte.
La presencia de anticuerpos contra el SARS-CoV-2 en nuestro caso con síndrome de shock tóxico estreptocócico aumentó la sospecha de MIS-C. Sin embargo, no está claro cómo debe interpretarse la prueba de anticuerpos. Debido a la creciente prevalencia de infecciones en la comunidad, la utilidad de las pruebas de anticuerpos contra el SARS-CoV-2 parece ser limitada. 2 Por lo tanto, los casos con sospecha de MIS-C deben evaluarse desde una perspectiva amplia en términos de infecciones bacterianas. La administración tardía de antibióticos puede provocar la muerte.
Petting Zoos as an Unsuspected Source of Pediatric Infections. The Pediatric Infectious Disease Journal. 42(4):346-349, April 2023.
Los niños corren el riesgo de infectarse después de la exposición a animales en los zoológicos interactivos debido a una higiene de manos deficiente y al contacto frecuente de las manos con la superficie de la mucosa. La vigilancia de la salud pública es limitada y es probable que el riesgo de infección no se reconozca. La mayoría de las infecciones notificadas son entéricas. Aquí, describimos a dos niños con infecciones no entéricas inusuales después de la exposición al zoológico de mascotas.
Trastorno linfoproliferativo bajo apariencia de foliculitis por mascarilla An Pediatr (Barc). 2023;98:315-6
Paciente de 8 años que consultó por lesión en mejilla derecha de 4 meses de evolución, sin antecedente de picadura. Mantuvo seguimiento telefónico con su pediatra de atención primaria debido a las limitaciones de asistencia presencial por la pandemia de COVID-19. La sospecha diagnóstica inicial fue de foliculitis relacionada con el uso de mascarilla, cuyo neologismo es maskne.
Recibió tratamientos sucesivos con antibioterapia tópica (clindamicina y mupirocina) y oral (cefadroxilo) sin mejoría y con aumento progresivo del tamaño. Presentó placa de unos 3×3cm en región malar, elástica y erosionada en superficie (fig. 1). El raspado lesional con PCR de Leishmania fue negativo. Mediante biopsia se realizó el diagnóstico histológico de desorden linfoproliferativo cutáneo de células T CD4+ de pequeño/mediano tamaño (DLPCPM-CD4+) (fig. 2). Recibió tratamiento tópico con propionato de clobetasol, con mejoría de la lesión al mes de su inicio (fig. 3).
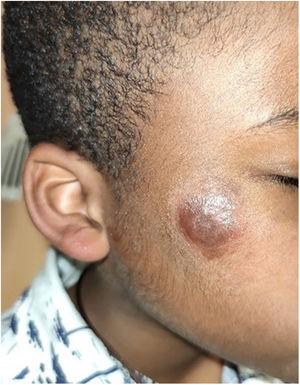
Figura 1.
Placa de 3×3cm en región malar derecha.
(0,09MB).
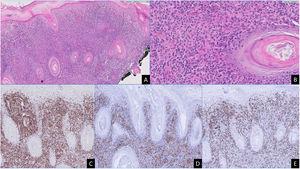
Figura 2.
Histopatología del desorden linfoproliferativo cutáneo de células T CD4+ de pequeño/mediano tamaño. A) Infiltrado linfocitario denso en dermis superficial y profunda (HE x100). B) A mayor aumento, linfocitos con moderada atipia en área perifolicular (HE x400). El infiltrado linfoide es positivo para los marcadores CD3 (C) y CD4 (D), con una población minoritaria acompañante de linfocitos CD8 (E). (C-E: x400).
(0,36MB).
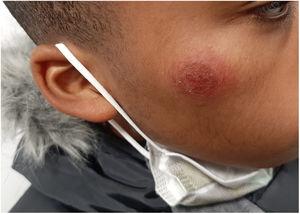
Figura 3.
Mácula hiperpigmentada con quistes de millium en superficie no infiltrada a la palpación.
(0,06MB).
El desorden linfoproliferativo cutáneo de células T CD4+ de pequeño/mediano tamaño es un linfoma cutáneo primario clasificado de manera provisional como desorden proliferativo para enfatizar su curso benigno y disuadir de tratamientos sistémicos agresivos1. En su diagnóstico diferencial se incluyen otros linfomas cutáneos T y B, procesos linfoproliferativos reactivos, pseudolinfomas y lupus tumidus2. Las opciones de tratamiento incluyen la cirugía, corticoides tópicos o intralesionales y la fototerapia1.
El uso prolongado de mascarillas en la pandemia de COVID-19 se ha relacionado con la aparición y empeoramiento de dermatosis faciales3. Su mayor prevalencia y la generalización del término maskne puede llevar a enmascarar e infradiagnosticar otras enfermedades más complejas3 o infrecuentes. Debe establecerse un adecuado diagnóstico diferencial, ya que no todo es maskne.
Neonatal Toxic Shock Syndrome-like Exanthematous Disease: A Report of Two Cases. The Pediatric Infectious Disease Journal. 42(4):e114-e115, April 2023.
La enfermedad exantemática similar al síndrome de shock tóxico (TSS) neonatal se caracteriza por exantema, trombocitopenia y fiebre en recién nacidos infectados con Staphylococcus aureus productor de toxina 1 TSS . Aunque la enfermedad es rara, debe ser conocida por los neonatólogos ya que representa un diagnóstico diferencial en neonatos con exantema y trombocitopenia. Dos recién nacidos presentados con enfermedad exantemática similar a TSS neonatal son casos europeos raros de esta enfermedad neonatal específica.
Para ampliar
Perspectivas de COVID-19 para 2023. Rev Esp Quimioter 2023; 36(2): 114-124
Las predicciones para un próximo fin de la pandemia de la Organización Mundial de la Salud deben interpretarse con precaución. La evidencia actual indica que la eficacia de una cuarta dosis de las vacunas clásicas ARNm (BNT162b2 o mRNA-1273) es baja y de corta duración para prevenir la infección de SARS-CoV-2 en su variante predominante (Omicron). No obstante, su eficacia es alta frente a la infección sintomática grave, hospitalización y muerte. Las nuevas vacunas que están siendo introducidas son bivalentes y activas frente a las variantes Omicron. Entre las potenciales nuevas vacunas que se introducirán en el próximo año, se encuentra una vacuna basada en una proteína recombinante que emula el dominio de unión al receptor de la proteína Spike en desarrollo por la compañía española Hipra, así como vacunas de administración nasal u oral. La información disponible apunta a que las vacunas frente al COVID-19 podrán administrarse asociadas a la vacunación antigripal sin particulares complicaciones. Se encuentran en investigación nuevos fármacos frente a COVID-19 tanto antivirales como anti-inflamatorios pero no parece ocurrir lo mismo con los anticuerpos monoclonales. La indicación de utilizar mascarillas en algunas circunstancias se mantendrá el próximo año en vista a la acumulación de datos científicos sobre su eficacia. Finalmente, el síndrome del COVID largo o Post-COVID puede que siga afectando a una proporción muy elevada de los pacientes que sufrieron la enfermedad, requiriendo recursos diagnósticos y terapéuticos combinados.
Comparison of Pediatric Patients With and Without Multisystem Inflammatory Syndrome Associated With COVID-19: Retrospective Cohort From Ecuador. Pediatr Infect Dis J. 2023 Apr 1;42(4):305-309. doi: 10.1097/INF.0000000000003811
El síndrome inflamatorio multisistémico en niños (MIS-C) se ha asociado con la infección por coronavirus 2 del síndrome respiratorio agudo severo en la población pediátrica atendida en la unidad de cuidados intensivos pediátricos. Nuestro objetivo fue comparar pacientes con síndrome de dificultad respiratoria aguda pediátrica (PARDS) con aquellos que también presentan un diagnóstico de MIS-C (PARDS vs. PARDS + MIS-C).
Métodos:
Ciento sesenta y siete niños (0-15 años) ingresados en la sala COVID-19 de la unidad de cuidados intensivos pediátricos de un hospital pediátrico de referencia nacional en Quito, Ecuador, de junio de 2020 a junio de 2021 que desarrollaron PARDS con o sin MIS-C . Para el diagnóstico de PARDS se utilizaron los criterios del Pediatric Acute Lung Injury Consensus Conference Group y para el diagnóstico de MIS-C se utilizaron los criterios de los Centers for Disease Control and Prevention. Además, se utilizó la puntuación PRISM para calcular el riesgo de mortalidad de los pacientes del estudio al ingreso.
Resultados:
De los 167 pacientes con PARDS, ~59% también desarrolló MIS-C. Los pacientes con PARDS + MIS-C tenían mayores riesgos que los pacientes sin MIS-C en lo siguiente: frecuencia de infecciones bacterianas asociadas (81,6 % frente a 55,1 %), riesgo de mortalidad (36,7 % frente a 11,6 %), uso de soporte respiratorio ( ventilación mecánica invasiva: 92% vs 86%), uso de vasopresores/inotropos (90,8% vs 30,4%), complicaciones renales (36,7% vs 8,7%), shock séptico (84,7% vs 20,3%), fallo multiorgánico (39,8% vs 1,4%) y mortalidad al alta (39,8% vs 4,3%). La regresión logística no logró encontrar asociación entre MIS-C y edad, raza, sexo, ≥3 signos/síntomas y ≥2 comorbilidades.
Conclusiones:
Los pacientes con PARDS + MIS-C presentaron un cuadro clínico más grave que los pacientes sin MIS-C. Los hallazgos brindan información útil para mejorar el manejo de pacientes con PARDS con y sin MIS-C en Ecuador.
Incidence Rates of Medically Attended COVID-19 in Infants Less Than 6 Months of Age. The Pediatric Infectious Disease Journal. 42(4):315-320, April 2023.
Abstract
Fondo:
Los estudios sugieren que los bebés pueden tener un mayor riesgo de enfermedad grave por coronavirus 2019 ( COVID-19 ) en relación con los niños mayores, pero existen pocos datos sobre la incidencia de episodios de COVID-19 y los factores de riesgo asociados. Estimamos las tasas de incidencia y describimos las características asociadas con los episodios de COVID-19 atendidos médicamente entre bebés menores de 6 meses de edad.
Métodos:
Analizamos datos de registros médicos electrónicos de una cohorte de bebés nacidos del 1 de marzo de 2020 al 28 de febrero de 2021. Los datos de 3 sistemas de atención médica incluyeron características demográficas, diagnósticos de hospitalización y visitas ambulatorias maternas e infantiles y síndrome respiratorio agudo severo síndrome de coronavirus 2 ( Resultados de la prueba SARS-CoV-2 ). Los episodios de COVID-19 atendidos médicamente se definieron por pruebas clínicas positivas de SARS-CoV-2 y/o códigos de diagnóstico de COVID-19 durante las visitas de atención médica. Se calcularon las tasas de incidencia no ajustadas y ajustadas por sitio por mes de edad del lactante, períodos de circulación bajos y altos de SARS-CoV-2 y diagnóstico materno de COVID-19 .
Resultados:
Entre 18.192 lactantes <6 meses de edad cuyas madres recibieron atención prenatal dentro de los 3 sistemas, 173 (1,0%) habían atendido médicamente episodios de COVID-19 . Las tasas de incidencia fueron más altas entre los bebés menores de 1 mes (2,0 por 1000 semanas-persona) y 1 mes (2,0 por 1000 semanas-persona) en comparación con los bebés mayores . Las tasas de incidencia también fueron más altas para los bebés nacidos de mujeres con COVID-19 posparto en comparación con las mujeres sin COVID-19 conocido y las mujeres diagnosticadas con COVID-19 durante el embarazo.
Conclusiones:
Los bebés de mujeres con COVID-19 posparto tenían un mayor riesgo de COVID-19 atendido médicamente que los bebés nacidos de madres que fueron diagnosticadas durante el embarazo o nunca diagnosticadas, lo que subraya la importancia de las medidas de prevención de COVID-19 para los miembros del hogar y los cuidadores para prevenir infecciones en infantes.
Multisystem Inflammatory Syndrome in American Indian/Alaska Native Children, March 2020–May 2022. The Pediatric Infectious Disease Journal. 42(4):e105-e108, April 2023.
Abstract
Describimos las características, las características clínicas y los resultados del síndrome inflamatorio multisistémico en niños entre personas indias americanas y nativas de Alaska (AI/AN) en comparación con personas blancas no hispanas. Los pacientes AI/AN con síndrome inflamatorio multisistémico en niños eran más jóvenes, más a menudo obesos y de áreas de mayor vulnerabilidad social. Una mayor proporción de pacientes AI/AN tenían compromiso respiratorio severo y shock.
Long COVID in Children and Adolescents: A Retrospective Study in a Pediatric Cohort. The Pediatric Infectious Disease Journal. 42(4):e109-e111, April 2023.
Los estudios sobre la enfermedad prolongada por coronavirus (COVID) en niños son escasos. Nuestro objetivo fue describir los síntomas persistentes e identificar los factores de riesgo para su desarrollo. En nuestra población de estudio, el 17,6% presentó COVID de larga duración, con síntomas respiratorios más frecuentes en las primeras semanas y síntomas neuropsiquiátricos a lo largo del tiempo. Las condiciones crónicas y la obesidad fueron factores de riesgo, y los adolescentes tenían un mayor riesgo de COVID prolongado. La fatiga persistente es de suma importancia. Se necesitan más estudios para aclarar los síntomas de la COVID prolongada en niños y adolescentes.
Epidemiology of Aeromonas spp. isolated from stool in a tertiary hospital in Cantabria, Northern Spain, in the last five years. Enferm Infecc Microbiol Clin. 2023;41:211-4
El papel de las especies de Aeromonas en la enfermedad gastrointestinal es muy controvertido. El objetivo de este estudio fue conocer la distribución epidemiológica de Aeromonas spp. aislada de heces en nuestra área de salud, determinar la existencia de diarrea como síntoma significativo, la identificación de especies existentes en nuestro entorno y la asociación como copatógeno.
Métodos
Se trata de un estudio descriptivo retrospectivo de aislados de Aeromonas spp. en heces (2016-2020). El protocolo para estos aislamientos incluía coprocultivo, la identificación por MALDI-TOF (VITEK®MS, bioMérieux) y la confirmación por PCR multiplex.
Resultados
Se analizaron un total de 366 aislados de Aeromonas spp., siendo Aeromonas caviae la especie más prevalente (289; 78,7%). Se identificaron un total de 58 (15,8%) coinfecciones, siendo significativamente más frecuentes en edades pediátricas (49; 84,5%) (p=0,01) y asociadas principalmente con Campylobacter spp.
Discusión
Aeromonas spp. resulta ser un patógeno gastrointestinal que se asocia con mayor frecuencia a coinfecciones en la edad pediátrica, evidenciando su aparición especialmente con Campylobacter spp.
Podemos concluir que Aeromonas spp. es un enteropatógeno que aparece con mucha frecuencia en las heces de pacientes con sintomatología digestiva tanto en nuestra área sanitaria como en otras series de casos publicadas. Circunstancia que debe tenerse en cuenta a la hora de decidir el diagnóstico de pacientes con patología gastrointestinal con paneles sindrómicos en los que no se incluya Aeromonas spp.
La aparición de Aeromonas spp. en heces de pacientes a edades tempranas, en muchos casos, se asocia a la aparición de un copatógeno primario clásico, en nuestro caso Campylobacter spp. Este hallazgo podría alertar en la búsqueda activa por técnicas moleculares de patógenos primarios si no se aíslan por coprocultivo, especialmente en aquellos casos que se asocian a diarrea, diarrea sanguinolenta o gastroenteritis aguda.
Archivist: What do you know about scrub typhus? Archives of Disease in Childhood 2023; 108: 312.
La respuesta para muchos de ustedes (incluido The Archivist ) podría ser... no mucho. Las cosas a tener en cuenta son: Orientia tsutsugamushi (una probacterium alfa gramnegativa de la familia Rickettsiaceae), el ácaro trombiculido (Chiggers en EE. el área del mundo donde es endémica, incluyendo el norte de Australia y Asia). Está en aumento y, a medida que nos movemos por el mundo con más facilidad, puede aparecer en su departamento de emergencias. Se presenta con síntomas comunes e inespecíficos; una enfermedad febril aguda con dolor de cabeza y tos, dolor muscular y síntomas gastrointestinales, a veces con confusión. Hay una tasa de mortalidad del 70% en los casos graves donde puede haber falla multiorgánica y shock. ¿Qué hacer? Recuerde su historial de viajes, busque la escara en el sitio de la picadura del ácaro. ¿Cómo tratar? Varghese GM et al . ( N Engl J Med2023;388:792–803. doi: 10.1056/NEJMoa2208449) han publicado un ensayo controlado (ECA) multicéntrico, doble ciego, aleatorizado, en 794 pacientes adultos (pero mayores de 15 años) que compara la eficacia de la doxiciclina intravenosa, la azitromicina o una combinación de ambas en el tratamiento del tifus severo de los matorrales. En el ensayo clínico de tratamiento intravenoso para el tifus de los matorrales (INTREST) que reclutó a los pacientes en siete sitios de la India, los pacientes recibieron un ciclo de 7 días de doxiciclina intravenosa, azitromicina o ambas (terapia combinada). Tuvieron un resultado primario compuesto (que se está convirtiendo en una característica más común en los ECA) de muerte por cualquier causa en el día 28, complicaciones persistentes en el día 7 y fiebre persistente en el día 5. Diagnosticaron el tifus de los matorrales en aquellos sujetos que tenían un resultado positivo en un ensayo de flujo lateral de una muestra de sangre completa o una escara.
La terapia combinada fue superior a la monoterapia. Hubo una incidencia más baja del resultado primario compuesto con el tratamiento combinado en comparación con el uso de doxiciclina (33 % y 47 %, respectivamente), para una diferencia de riesgo de −13,3 puntos porcentuales (IC del 95 % (IC), −21,6 a − 5,1; p=0,002). La incidencia con el tratamiento combinado también fue menor que con azitromicina (48 %), con una diferencia de riesgo de −14,8 puntos porcentuales (IC del 95 %, −23,1 a −6,5; p<0,001). En comparación con el grupo de doxiciclina, el tiempo hasta la eliminación del ADN bacteriano de O. tsutsugamushifue más breve tanto en el grupo de combinación (HR, 1,33; IC del 95 %, 1,09 a 1,62) como en el grupo de azitromicina (HR, 1,28; IC del 95 %, 1,05 a 1,57). Obviamente, este es un estudio de adolescentes y adultos, y los niños más pequeños no se incluyeron en el ensayo. A continuación se necesita un estudio que incluya niños. Los lectores sabrán que el uso de doxiciclina ha estado relativamente contraindicado en la primera infancia debido a problemas con la decoloración de los dientes. El consenso reciente sobre esto ha cambiado y el uso en esta situación ahora se considera razonable en niños menores de 8 años, especialmente en el contexto de una enfermedad potencialmente mortal [Gaillard T et al . Malar J 2017;16:148–148.]. Una vez que haya reconocido que su paciente tiene Scrub Typhus, ahora sabe qué hacer.
Vaccine Responses in Congenital Cytomegalovirus Infection. The Pediatric Infectious Disease Journal. 42(4):321-323, April 2023.
Hay información limitada sobre las respuestas a la vacuna en niños con infección congénita por citomegalovirus (cCMV). Estudiamos las respuestas a las vacunas contra la difteria, el tétanos, el sarampión, las paperas y la rubéola en niños de 6 años con cCMV y controles. Los niveles de anticuerpos protectores y las concentraciones medias geométricas no difirieron significativamente entre los grupos de estudio. Por lo tanto, las vacunas para niños con cCMV deben administrarse de acuerdo con los calendarios nacionales establecidos.
Trends and Changes in Influenza-associated Hospitalizations in Children During 25 Years in Finland, 1993–2018. The Pediatric Infectious Disease Journal. 42(4):332-337, April 2023.
Hay datos limitados a largo plazo disponibles sobre posibles cambios en la demografía y el manejo de niños hospitalizados con influenza .
Métodos:
Identificamos a todos los niños ≤15 años hospitalizados con influenza confirmada virológicamente en el Hospital Universitario de Turku, Finlandia, durante el período de 25 años de julio de 1993 a junio de 2018. Los datos sobre variables clínicas, comorbilidades y manejo se recuperaron directamente de los registros médicos. Las tasas de hospitalización basadas en la población se calcularon utilizando las bases de datos anuales oficiales de los niños que viven en el área de captación del hospital.
Resultados:
Entre 1993–1998 y 2013–2018, la mediana de edad de los niños aumentó de 1,3 años a 3,3 años ( P < 0,0001). La proporción de niños menores de 2 años disminuyó del 65,2 % al 36,8 %, mientras que la proporción de niños de 6 a 15 años aumentó del 13,0 % al 36,2 % ( p < 0,0001 para ambos). Las tasas de hospitalización basadas en la población disminuyeron un 49 % en niños de 1 año de edad (razón de tasas de incidencia, 0,51; intervalo de confianza del 95 %: 0,27–0,92; P = 0,018) y aumentaron un 194 % en niños de 6 a 15 años ( razón de tasas de incidencia, 2,94; intervalo de confianza del 95 %: 1,70–5,32; P< 0,0001). La mediana de la duración de la hospitalización se redujo de 2,0 días (rango intercuartílico [IQR], 1,0–4,0) a 1,0 día (IQR, 1,0–2,0; P < 0,0001).
Conclusiones:
Durante los 25 años, la mediana de edad de los niños hospitalizados aumentó en 2 años, mientras que la duración de la hospitalización se acortó.
Impacto de la pandemia de COVID-19 en la salud mental de la población general y de los trabajadores sanitarios Rev Esp Quimioter 2023; 36(2): 125-143
La Fundación de Ciencias de la Salud ha reunido a un grupo multidisciplinar alrededor de una serie de preguntas sobre el impacto de la pandemia de COVID-19 en la salud mental de la población en general y de grupos específicos de dicha población, particularmente los trabajadores sanitarios.
En la población general, los trastornos mentales más prevalentes han sido la ansiedad, los trastornos del sueño y los trastornos afectivos, fundamentalmente la depresión. Se ha producido un aumento considerable de la conducta suicida, especialmente en mujeres jóvenes y varones mayores de 70 años. Se ha incrementado el abuso de alcohol y los consumos de nicotina, cannabis y cocaína.
Por el contrario, ha disminuido el consumo de los estimulantes sintéticos durante los periodos de confinamiento. Respecto a las adicciones sin sustancia, el juego de apuestas quedó muy limitado, el consumo de pornografía experimentó un incremento notable y hubo un aumento de la compra compulsiva y del uso de videojuegos.
En cuanto a grupos particularmente vulnerables hay que destacar el de los adolescentes y el de los enfermos con trastornos del espectro autista. Los sanitarios han sido un grupo especialmente vulnerable, en particular los que estuvieron expuestos durante las primeras fases de la pandemia. El sexo femenino, el ser enfermera, la proximidad a los pacientes con COVID-19, el ejercicio en un medio rural y padecer enfermedades psiquiátricas u orgánicas previas, fueron algunos de los factores más frecuentemente repetidos en diversos estudios en este grupo de población. Depresión, ansiedad y estrés post-traumático fueron los trastornos más frecuentes.
Los medios de comunicación han mostrado un buen grado de conocimiento sobre estos problemas y los han tratado con frecuencia. Desde el prisma de la ética, las situaciones de crisis, como la vivida, han desencadenado claudicaciones no solo físicas sino también morales.
Bibliografía marzo 2023
Top ten
Cambios en la epidemiología de las infecciones en niños. ¿Existe la deuda inmunitaria?, ¿solo para los virus respiratorios?- An Pediatr (Barc). 2023;98:155-6.
Management of patients with suspected or confirmed antibiotic allergy. Executive summary of guidance from the Spanish Society of Infectious Diseases and Clinical Microbiology (SEIMC), the Spanish Society of Allergy and Clinical Immunology (SEAIC), the Spanish Society of Hospital Pharmacy (SEFH) and the Spanish Society of Intensive Medicine and Coronary Care Units (SEMICYUC). Enferm Infecc Microbiol Clin. 2023;41:181-6
Pediatric Eosinophilia: A Review and Multiyear Investigation into Etiologies . J Pediatr. 2023 Feb;253:232-237.e1. doi: 10.1016/j.jpeds.2022.09.048.
Identificar la etiología de la eosinofilia periférica en una gran población pediátrica y desarrollar un algoritmo de diagnóstico para ayudar a guiar el diagnóstico y el tratamiento de la eosinofilia periférica en la población pediátrica ambulatoria.
Diseño del estudio
Realizamos una revisión retrospectiva de las historias clínicas de los niños que acudieron al Texas Children's Hospital en Houston con eosinofilia periférica entre el 1 de enero de 2011 y el 31 de diciembre de 2019. La eosinofilia se clasificó como leve (recuento absoluto de eosinófilos [AEC] >500 y <1500 células/μL) , moderada (AEC >1500 y <4500 células/μL), o severa (AEC >4500 células/μL). Se recopiló información demográfica y datos de diagnóstico.
Resultados
Se evaluaron un total de 771 pacientes menores de 18 años. La causa más frecuente de eosinofilia fue la alergia (n = 357; 46%), siendo la atopia (n = 296) y la reacción a fármacos (n = 54) las subcausas más frecuentes. Esto fue seguido por etiología desconocida (n = 274; 36%), causas infecciosas (n = 72; 9%) y trastornos eosinofílicos (n = 47; 6%). Muchos pacientes con una causa desconocida (n = 202; 74 %) tuvieron pruebas de seguimiento limitadas o nulas.
Conclusiones
Más información sobre la etiología de la eosinofilia pediátrica y los datos del estudio podrían ayudar a identificar las causas. Este estudio proporciona información importante sobre la evaluación de la eosinofilia en la población pediátrica de EE. UU., incluido un algoritmo de diagnóstico para guiar a los pediatras de atención primaria.
Towards Shorter, Child-Friendly Regimens for Treatment of Tuberculosis Disease and Infection in Children. The Pediatric Infectious Disease Journal. 42(3):e77-e79, March 2023.
La tuberculosis (TB) es una de las principales causas de morbilidad y mortalidad en niños y adolescentes a nivel mundial. 1 Si bien los niños generalmente experimentan mejores resultados del tratamiento con menos toxicidad relacionada con los medicamentos que los adultos cuando reciben tratamiento para la enfermedad o infección de TB, la duración de los regímenes de tratamiento comunes plantea un desafío para la implementación de una atención de la TB adaptada a los niños. Someterse al tratamiento de la enfermedad de la TB, que anteriormente oscilaba entre 6 meses para la TB sensible a los medicamentos y hasta 2 años para la TB multirresistente (MDR-TB), es un aislamiento social y, a menudo, interrumpe la escolarización de niños y adolescentes. El tratamiento preventivo de la TB más común. que se ha utilizado durante décadas tiene una duración de 6 meses, lo que contribuye a la baja aceptación y, por lo tanto, a la pérdida de oportunidades para la prevención. Los cambios recientes a los regímenes recomendados tienen el potencial de mejorar aún más los resultados del tratamiento de la enfermedad de TB al tiempo que reducen las consecuencias sociales colaterales, así como también aumentan en gran medida la adopción y finalización de TPT. 2–4
Casos clínicos
Eruptive Hypomelanosis: An Under-Recognized Viral Exanthem. J Pediatr. 2023 Mar;254:106. doi: 10.1016/j.jpeds.2022.06.040
Una niña de 8 años, por lo demás sana, se presentó con antecedentes de erupción cutánea asintomática de 2 semanas de evolución. Una semana antes del inicio presentó fiebre leve, dolor de garganta y coriza por lo que recibió tratamiento sintomático sin secuelas significativas. También se obtuvo un historial de quejas similares en algunos de sus amigos de la escuela. Las lesiones no se asociaron a ninguna diátesis atópica, dermatosis inflamatorias previas, ingesta de fármacos o hallazgo sistémico sugestivo. En el examen cutáneo, se observaron múltiples máculas hipopigmentadas discretas y parches de tamaño variable (0,5-1,5 cm) sin ningún cambio en la superficie, distribuidos simétricamente que afectaban las caras dorsal y ventral de los miembros inferiores bilaterales ( Figura, A y B ). Se observaron algunas lesiones dispersas similares en los brazos y el tronco. Otros sitios mucocutáneos, incluidas las palmas de las manos y las plantas de los pies, no se vieron afectados. El examen de otros sistemas de órganos fue insignificante.
Para ampliar
Clinical and Biologic Characteristics of Kingella kingae-Induced Septic Arthritis of the Knee in Young Children. The Pediatric Infectious Disease Journal. 42(3):195-198, March 2023.
Trasfondo y objetivos:
Se presume que la artritis séptica de la rodilla es la forma más frecuente de infección osteoarticular inducida por Kingella kingae . Este estudio tuvo como objetivo informar sobre el curso clínico, los parámetros biológicos y los resultados de las investigaciones microbiológicas entre los niños con artritis séptica de rodilla inducida por K. kingae . También evaluó la capacidad de los criterios modificados de Kocher-Caird para predecir la artritis séptica de rodilla inducida por K. kingae .
Métodos:
Se revisaron las historias clínicas de 51 niños menores de 4 años con artritis de rodilla inducida por K. kingae confirmada o altamente probable. Se recopilaron datos sobre las cinco variables en el algoritmo de predicción de Kocher-Caird de uso común (temperatura corporal, negativa a cargar peso, leucocitosis, velocidad de sedimentación de eritrocitos y nivel de proteína C reactiva).
Resultados:
Los pacientes con artritis de rodilla inducida por K. kingae generalmente presentan un cuadro clínico levemente anormal y niveles séricos normales o casi normales de reactantes de fase aguda. Los datos sobre las cinco variables estaban disponibles para todos los niños : 7 niños tenían cero predictores; 8, 20, 12 y 4 niños tenían 1, 2, 3 y 4 predictores, respectivamente; ningún niño tenía 5 predictores. Esto dio un promedio de 1,96 factores predictivos y una probabilidad posterior de ≤ 62,4 % de artritis infecciosa en esta cohorte pediátrica.
Conclusiones:
Debido a que las características clínicas de la artritis de rodilla inducida por K. kingae se superponen con muchas otras afecciones que afectan a esta articulación, el algoritmo de predicción de Kocher-Caird no es lo suficientemente sensible para detectar de forma eficaz la artritis séptica de rodilla inducida por K. kingae . Excluir la artritis de rodilla inducida por K. kingae requiere realizar ensayos de amplificación de ácido nucleico en hisopos orofaríngeos y líquido articular de aquellos niños pequeños que presentan derrame de la rodilla , incluso en ausencia de fiebre, leucocitosis o una puntuación alta de Kocher-Caird.
Diagnosing Kingella kingae in Pediatric Chest Wall Infections. The Pediatric Infectious Disease Journal. 42(3):e100-e101, March 2023.
Leí con interés el informe reciente de 7 pacientes pediátricos con osteomielitis de costilla diagnosticada en 2 grandes centros médicos israelíes. 1 Cinco pacientes tenían entre 5 y 14 meses de edad, y los restantes tenían 132 y 153 meses. En el niño mayor de la serie se aisló Staphylococcus aureus del drenaje de un absceso de la pared torácica, mientras que en los otros 6 niños no se pudo determinar el agente causal. Los hemocultivos fueron negativos en los 7 niños, y una muestra de biopsia de costilla y una la aspiración con aguja no produjo organismos. 1 Con excepción del paciente con infección estafilocócica, no fueron necesarios procedimientos quirúrgicos mayores y todos los niños se recuperaron con terapia antibiótica.
Sorprendentemente, la sección de discusión no mencionó la posibilidad de una infección por Kingella kingae no revelada entre los 5 bebés y niños pequeños y, a pesar del extenso estudio de diagnóstico, no se buscó el organismo. Desde principios de la década de 1980, se han detectado infecciones de la pared torácica causadas por K. kingae en más de 20 niños, todos menos uno menor de 2 años. 2–4 La presentación de la enfermedad fue similar a la descrita en la serie de casos 1 de Sorek et al e involucró las costillas, el esternón o las articulaciones esternocostal y esternoclavicular. 2–4
Kingella kingae se transmite de manera asintomática en la orofaringe en 10 a 12 % de los niños pequeños, desde donde ingresa al torrente sanguíneo y se disemina a los tejidos articulares y óseos y al endocardio. 2 El organismo es notoriamente exigente y los cultivos bacteriológicos tradicionales en medios sólidos suelen ser negativos. 2 La detección de Kingella kingae requiere la amplificación por reacción en cadena de la polimerasa del gen universal 16S rRNA o el operón rtx específico de la especie y los genes groEl (también conocido como cpn60 ) o mdh en exudados óseos y articulares y/o muestras orofaríngeas. 2El uso de estos métodos moleculares en los últimos años ha resultado en el reconocimiento de K. kingae como la etiología principal de las infecciones del sistema esquelético en pacientes de 6 a 48 meses de edad. 2 La presentación clínica de las infecciones pediátricas de la pared torácica puede simular afecciones médicas graves, como sarcoma de Ewing o histiocitosis, e infecciones causadas por Mycobacterium tuberculosis, Actinomyces israelii o micosis profundas. 1 Por lo tanto, establecer un diagnóstico sólido es fundamental para el manejo del paciente. Se recomienda encarecidamente el uso de pruebas sensibles de amplificación nucleica para buscar la escurridiza K. kingae en niños pequeños que presentan sospechas de infecciones de la pared torácica.
Tendencias en la hospitalización por infección del tracto urinario en la población pediátrica de España en el período 2000-2015. An Pediatr (Barc). 2023;98:175-84
Objetivo: Analizar las tendencias en la hospitalización por infección del tracto urinario (ITU) en menores de 0-14 años en España en el período 2000-2015.
Métodos: Estudio retrospectivo observacional realizado por medio del conjunto mínimo básico de datos hospitalario con códigos de la Clasificación Internacional de Enfermedades (CIE-9). Se incluyeron todos los ingresos por cistitis, pielonefritis e ITU de localización no especificada en niños menores de 15 años. Se recogieron datos sobre el sexo, edad, tipo de alta, diagnóstico principal, comorbilidades, estancia hospitalaria y coste total. Se calcularon tasas crudas de hospitalización por 1000 habitantes menores de 15 años y se llevó a cabo un análisis de regresión segmentada para identificar tendencias temporales.
Resultados: En el período 2000-2015, hubo 124.696 ingresos en niños menores de 15 años. De este total, el 72,97% tenían de 0 a 1 año y el 60,12% recibió un diagnóstico de ITU no especificada, el 39,27% de pielonefritis, y el 0,52% de cistitis. La tasa bruta de hospitalización por ITU osciló entre 1,24 en 2000 y 0,98 en 2015. La tasa de hospitalización por ITU fue mayor en niñas que en niños. El análisis de regresión segmentada mostró una tendencia decreciente en la tasa de hospitalización por ITU, con un porcentaje de cambio anual medio (PCAM) del −1,5% (IC 95%: −2,4 a −0,6). Los cambios observados fueron mayores en niñas (PCAM −1,8; IC 95%: −2,5 a −1,0) y en el grupo de 7 a 10 años (PCAM −5,9; IC 95%: −6,7 a −5,2).
Conclusiones: La tasa de hospitalización asociada a infección urinaria en pacientes menores de 15 años en España descendió durante el período 2000-2015. Las mayores tasas se dieron en niñas y en menores de 2 años.
Impacto de la pandemia de COVID-19 en las infecciones bacterianas invasivas en urgencias. An Pediatr (Barc). 2023;98:228-9
Durante la pandemia por el SARS-CoV-2 hubo una disminución de las consultas en los servicios de urgencias de pediatría (SUP) a nivel internacional1. Las medidas de protección adoptadas se acompañaron de una disminución de la incidencia de las infecciones bacterianas invasivas (IBI) transmitidas por vía respiratoria, como las causadas por S. pneumoniae, N. meningitidis y H. influenzae2,3. Otras IBI (por E. coli y S. agalactiae), más propias de niños más pequeños, no mostraron ese descenso3. Para nuestro conocimiento, estas variaciones no han sido analizadas en nuestro entorno ni tampoco se ha analizado si durante la pandemia varió la probabilidad de que un niño atendido en un SUP fuera diagnosticado de una IBI.
El objetivo principal de este estudio es analizar el impacto de la pandemia por el SARS-CoV-2 en la epidemiología de las IBI en SUP y en la probabilidad de que un niño menor de 14 años previamente sano que acude al SUP sea diagnosticado de una IBI.
The Quality and Management of Penicillin Allergy Labels in Pediatric Primary Care. Pediatrics. 2023 Mar 1;151(3):e2022059309. doi: 10.1542/peds.2022-059309.
CONTEXTO Y OBJETIVOS: La etiqueta de alergia a penicilina es la más común de las etiquetas de alergias a medicamentos. El objetivo de este estudio fue describir cualitativamente el etiquetado de alergia a penicilina y su manejo en el contexto de pediatría de atención primaria.
MÉTODOS: Revisión retrospectiva de una base de datos de 18.015 niños nacidos desde el 1 de enero de 2010 hasta el 30 de junio de 2020 seleccionados aleatoriamente de una de una cohorte de pacientes ambulatorios de la red del Texas Children´s Pediatrics y del Children´s Hospital of Philadelphia, de los cuales 500 presentaban la etiqueta de alergia a penicilina. Se determinó la clasificación del riesgo de la alergia a penicilina (“sin alergia”, “bajo riesgo”, “moderado o alto riesgo”, “riesgo severo”, “inclasificable”) basándose en la documentación extraída (1) la pestaña de alergias (2) las notas electrónicas de los programas de atención sanitaria. Los eventos de remisión de la alergia o re-exposición a penicilina fueron registrados.
RESULTADOS: La mitad de las alergias a penicilina fueron “inclasificables” basándose en la documentación extraída de la pestaña de alergias. La información para la clasificación del riesgo fue concordante entre la pestaña de alergias y las notas electrónicas de los programas de atención sanitaria (Cohen’s ĸ = 0.35 ± 0.02). Los médicos de atención primaria derivaron a 84 de los 500 (16.8%) niños a un alergólogo, pero sólo 54 (10.8%) fueron finalmente vistos en una clínica de alergología. Todos los niños que se sometieron a un test cutáneo (25 de 25) lo superaron. La eliminación de la etiqueta de alergia a la penicilina fue poco común (69 de 500, 12.9%) pero ocurrió con más frecuencia después de una cita en alergología (26 de 54, 48%) que sin esta (43 de 446, 9.6%, P < .001). Los niños desetiquetados por sus médicos de atención primaria fueron igual de susceptibles a tolerar después antibióticos de la familia de las penicilinas como aquellos desetiquetados por un alergólogo (94% vs 93%, p= .87).
CONCLUSIONS: La documentación acerca de la alergia a penicilina incluida en la pestaña de alergias no resultó informativa, y los niños fueron derivados a alergólogos con muy poca frecuencia. Estudios cualitativos futuros deberían mejorar la documentación sobre la alergia a penicilina y aumentar el acceso a los servicios de alergología.
Inappropriate Methods May Lead to Misleading Conclusions From the Meta-analysis of Observational Studies. The Pediatric Infectious Disease Journal. 42(3):e100-e101, March 2023.
Leímos el artículo de Renko y sus colegas con gran interés. 1Este artículo aborda un aspecto importante y relevante de la infección del tracto urinario (ITU) para los pediatras. Los autores de este artículo revisaron y sintetizaron sistemáticamente los datos sobre los factores de riesgo de ITU en niños. Se incluyeron veinticuatro estudios en el metanálisis. Los autores encontraron que la circuncisión y la lactancia materna reducen el riesgo de ITU, y la ingesta deficiente de líquidos, la micción poco frecuente y el sobrepeso u obesidad aumentan el riesgo de recurrencia de ITU en los niños. Más importante aún, los autores también observaron que el estreñimiento y el reflujo vesicoureteral de alto grado no aumentan el riesgo de infecciones urinarias recurrentes. En general, este artículo aborda un tema importante para los médicos, pero encontramos algunos problemas metodológicos que pueden afectar la validez de los hallazgos de este metanálisis.
Por lo general, se recomienda que la búsqueda bibliográfica sea exhaustiva (al menos 2 o 3 bases de datos electrónicas bibliográficas) antes de realizar un metanálisis. Las revisiones sistemáticas de estudios observacionales requieren una búsqueda bibliográfica aún más sólida. 2 , 3Los autores realizaron una búsqueda bibliográfica solo en 1 base de datos (PubMed); por lo tanto, existe la posibilidad probable de que se hayan pasado por alto pocos estudios, lo que pone a esta revisión sistemática en mayor riesgo de sesgo de publicación. En este artículo, los autores no informaron el sesgo de publicación, que no se discutió bajo las limitaciones. Se pasan por alto algunos estudios perdidos (Gondim et al. 2018, Shaikh et al. 2016, Conway et al. 2007 y Cho et al. 2005) que evalúan los factores de riesgo de ITU. El RVU de alto grado y la disfunción vesical-intestinal (BBD, por sus siglas en inglés) son 2 factores de riesgo ampliamente reconocidos e informados para la ITU. Aun así, el presente metanálisis no pudo demostrar estos factores de riesgo de recurrencia de la ITU, ya que la búsqueda bibliográfica no fue extensa y no se realizaron estudios.
En el modelo actual de estratificación del riesgo para la recurrencia de la ITU, la edad, el sexo, la gravedad del RVU, la BBD y el estado de la circuncisión se consideran factores importantes. 4 Sin embargo, los autores de este metanálisis no evaluaron la edad y el sexo como factores de riesgo y no mostraron los otros 2 factores (BBD y RVU) como predictores de riesgo de ITU recurrente en niños. Del mismo modo, también se pasan por alto algunos estudios (Ellison et al. 2018, Dubrovsky et al. 2015, Braga et al. 2015, Alsaywid et al. 2010, Nayir et al. 2001) que evalúan el estado de la circuncisión como factor de riesgo de ITU. 5 Es probable que estos hallazgos se deban a una búsqueda bibliográfica deficiente y a un proceso de selección de estudios inapropiado.
Los autores mencionan una baja heterogeneidad en el texto, pero no se ha informado para la mayoría de los factores de riesgo excepto I 2 -7,5% para el estado de circuncisión. Además, los autores no informan explícitamente lo que se consideró anomalías renales congénitas graves, ya que lo utilizaron como uno de los criterios de exclusión. Aunque incluyeron estudios con RVU de grado IV y V, creemos que estas limitaciones podrían haberse discutido mejor en la sección de limitaciones porque pueden haber tenido un impacto significativo en el hallazgo de este metanálisis.
Differences in the Clinical Characteristics of Kawasaki Disease Between Older and Younger Children (2015-2019): A Single-Center, Retrospective Study . J Pediatr. 2023 Feb;253:266-269. doi: 10.1016/j.jpeds.2022.09.056
El objetivo de este estudio fue investigar las diferencias en las características clínicas de la enfermedad de Kawasaki entre niños mayores y menores.
Diseño del estudio
Este estudio retrospectivo examinó a 405 niños con la enfermedad de Kawasaki ingresados en el Hospital del Norte de Yokohama de la Universidad de Showa entre 2015 y 2019.
Resultados
Los pacientes elegibles se clasificaron en los grupos de mayor edad (≥3,0 años, n = 169) y más joven (<3,0 años, n = 236). Se encontró erupción cutánea en un número significativamente menor de casos (112 [66,3 %] frente a 229 [97,0 %], p < 0,001 en el grupo más joven). La linfadenopatía cervical fue más frecuente en niños mayores (153 [90,5 %] frente a 165 [69,9 %], p < 0,001) y en la enfermedad de Kawasaki incompleta (3 o 4 hallazgos) (34 [20,1 %] frente a 25 [10,6 %], p = 0,0078). El diagnóstico se retrasó más en los niños mayores (mediana: 5,0 días frente a 4,0 días, p = 0,003) que en el grupo más joven. Además, la fiebre que no respondía a una sola inmunoglobulina intravenosa fue más frecuente y la duración de la fiebre fue significativamente más prolongada en el grupo de mayor edad (48 [28,4 %] frente a 47 [19,9 %], P = .0479).
Conclusiones
La enfermedad de Kawasaki debe sospecharse en niños mayores de 3 años con linfadenopatía cervical y fiebre, a pesar de la ausencia de erupción cutánea. Además, la enfermedad de Kawasaki incompleta, la fiebre que no se resuelve con una infusión intravenosa única de inmunoglobulina y la tendencia a retrasar el inicio del tratamiento son más comunes en niños mayores de 3 años.
Sustainability of Interventions to Increase Guideline-Concordant Durations of Antibiotic Therapy for Children with Acute Otitis Media . J Pediatr. 2023 Feb;253:292-296.e2. doi: 10.1016/j.jpeds.2022.09.004
Dos intervenciones pragmáticas de bajo coste (cambio en las opciones en el registro de salud electrónico; cambio en el registro de salud electrónico más educación más retroalimentación comparando la prescripción con los pares) para mejorar la prescripción de antibióticos de corta duración concordantes con las guías para niños de 2 años y mayores con otitis media aguda fueron muy eficaces y los resultados se mantuvieron 18 meses después de la interrupción de los componentes activos de las intervenciones.
Challenges in the Clinical Recognition of Acute Flaccid Myelitis and its Implications J Pediatr. 2023 Feb;253:55-62.e4. doi: 10.1016/j.jpeds.2022.09.012.
Objetivos
Explorar los desafíos en el diagnóstico de mielitis flácida aguda (AFM) y evaluar las características clínicas y los paradigmas de tratamiento asociados con el bajo reconocimiento.
Diseño del estudio
Este fue un estudio multicéntrico retrospectivo de pacientes pediátricos (≤18 años) que fueron diagnosticados con AFM de 2014 a 2018 utilizando la definición de caso de los Centros para el Control y la Prevención de Enfermedades.
Resultados
En el 72% de los casos (126 de 175), la AFM no se consideró en el diagnóstico diferencial inicial (n = 108; 61,7%) y/o el paciente no fue derivado para cuidados agudos (n = 90; 51,4%) en el hospital en el encuentro clínico inicial, y esto no mejoró con el tiempo. Aunque muchas características de la presentación fueron similares en los diagnosticados inicialmente con AFM y en los que no; la enfermedad previa, el estreñimiento y los reflejos diferían significativamente entre los 2 grupos. Los pacientes con un diagnóstico inicial sin AFM requirieron soporte ventilatorio con mayor frecuencia (26,2 % frente a 12,2 %; OR, 0,4; IC del 95 %, 0,2-1,0; P = 0,05). Estos pacientes recibieron tratamiento inmunomodulador más tarde (3 días frente a 2 días después del inicio de los síntomas neurológicos; IC del 95 %, −2 a 0; P = 0,05), en particular inmunoglobulina intravenosa (5 días frente a 2 días; IC del 95 %, −4 a −2; P < 0,001).
Conclusiones
El reconocimiento tardío de AFM es preocupante debido al riesgo de descompensación respiratoria y la necesidad de monitorización en cuidados intensivos. Un diagnóstico inicial sin AFM se asoció con un tratamiento retrasado que podría tener un impacto clínico, particularmente a medida que surgen nuevas opciones de tratamiento.
Dual-Toxin (“Bivalent”) Infant Botulism in California, 1976-2020: Epidemiologic, Clinical, and Laboratory Aspects J Pediatr. 2023 Feb;253:8-13.
Objetivo
Evaluar las consecuencias del botulismo infantil que resultan de las cepas de Clostridium botulinum que producen 2 serotipos de toxina botulínica, denominados "bivalentes".
Diseño del estudio
Las investigaciones epidemiológicas utilizaron un cuestionario estándar. Las cepas de Clostridium botulinum se aislaron mediante métodos estándar. Los serotipos de neurotoxina botulínica (BoNT) y las cantidades relativas de toxinas producidas se identificaron mediante el bioensayo estándar en ratones. Los subtipos de BoNT y las ubicaciones genómicas se identificaron mediante secuenciación de nucleótidos de ADN.
Resultados
Treinta casos bivalentes de botulismo infantil ocurrieron en los 45 años (1976-2020), lo que representa el 2,0 % de todos los casos de botulismo infantil de California, en las 3 regiones geográficas del sur de California, el sur del Valle Central y el centro del norte de California. Las combinaciones de serotipos de toxinas fueron Ba (n = 22), Bf (n = 7) y Ab (n = 1). Más pacientes con enfermedad causada por cepas bivalentes de C botulinum Ba y Bf necesitaron intubación endotraqueal al ingreso hospitalario, 60,0% (18/30), que pacientes con enfermedad causada por cepas monovalentes de BoNT/B, 34,3% (152/443). Las cepas C botulinum Ba y Bf produjeron BoNT/B5 y BoNT/A4 o /F2. La cepa Ab produjo BoNT/A2 y /B1. Todos los grupos de genes de toxinas estaban en plásmidos.
Conclusiones
El botulismo infantil causado por cepas bivalentes de C botulinum ocurre esporádicamente y en diversos lugares de California. Los pacientes afectados con cepas bivalentes Ba y Bf carecían de características epidemiológicas distintivas, pero parecían estar más gravemente paralizados al presentarse en el hospital que los pacientes con enfermedad causada únicamente por BoNT/B. Estas cepas bivalentes produjeron los subtipos A2, A4, B1, B5 y F2 de BoNT, y todos los grupos de genes de toxinas estaban en plásmidos.
Acid Suppression and Antibiotics Administered during Infancy Are Associated with Celiac Disease J Pediatr. 2023 Mar;254:61-67.e1. doi: 10.1016/j.jpeds.2022.10.013.
Para investigar por qué ciertas personas en riesgo desarrollan la enfermedad celíaca (CD), examinamos la asociación de los inhibidores de la bomba de protones (IBP), los antagonistas de los receptores de histamina-2 (H2RA) y las recetas de antibióticos en los primeros 6 meses de vida con diagnóstico de EC en la niñez temprana.
Diseño del estudio
Se realizó un estudio de cohorte retrospectivo utilizando la base de datos del Sistema de Salud Militar. Se identificaron niños con acta de nacimiento desde el 1 de octubre de 2001 hasta el 30 de septiembre de 2013. Se consultaron los registros de prescripción de pacientes ambulatorios para las prescripciones de antibióticos, PPI y H2RA en los primeros 6 meses de vida. Se utilizó la regresión de riesgos proporcionales de Cox para calcular el cociente de riesgos instantáneos (HR) de desarrollar EC en función de la exposición al medicamento. Los códigos de Modificación Clínica de la Clasificación Internacional de Enfermedades, Novena Revisión identificaron a los niños con una visita ambulatoria por EC.
Resultados
Hubo 968 524 niños que cumplieron los criterios de inclusión con 1704 casos de EC en este grupo. La mediana de seguimiento de la cohorte fue de aproximadamente 4,5 años. Los IBP (HR, 2,23; IC del 95 %, 1,76-2,83), los H2RA (HR, 1,94; IC del 95 %, 1,67-2,26) y los antibióticos (HR, 1,14; IC del 95 %, 1,02-1,28) se asociaron con una mayor riesgo de EC.
Conclusiones
Existe un mayor riesgo de desarrollar EC si se prescriben antibióticos, PPI y H2RA en los primeros 6 meses de vida. Nuestro estudio destaca factores modificables, como la administración de medicamentos, que pueden cambiar el riesgo infantil de EC.
Treatment of Cystic Echinococcosis in Children: A Single Center Experience. The Pediatric Infectious Disease Journal. 42(3):175-179, March 2023.
Antecedentes: el tratamiento de la equinococosis quística (EC) es complicado y depende de las características de los quistes, los factores del huésped y los posibles eventos adversos del tratamiento. Evaluamos las características del tratamiento de EC infantil.
Métodos: Estudio de cohorte retrospectivo, 2005-2021, que presenta nuestra experiencia en el tratamiento de niños con EC. Comparamos el uso de intervenciones terapéuticas en asociación con la ubicación, el tamaño y el número de quistes. Además, evaluamos la tasa de complicaciones después de esas intervenciones.
Resultados: Sesenta y seis niños tenían CE; El 97% eran beduinos. En general, se identificaron 183 quistes en 74 órganos: hígado (n = 47, 64 %), pulmones (n = 23, 31 %), cerebro, paraovario, riñón y peritoneo (otros agrupados, n = 4, 5 % ). La media ± desviación estándar del tamaño del quiste más grande (por paciente) fue de 6,6 ± 3,2 cm. El tratamiento con albendazol se administró al 94% de los EC, mientras que la monoterapia con albendazol se utilizó en el 27% (n = 18, incluidos 4 casos con quistes extrahepáticos). Las intervenciones quirúrgicas incluyeron drenaje/punción, aspiración, inyección y reaspiración (PAIR; n = 20), realizadas principalmente en EC-hepático (40% vs. 4% en EC-pulmonar, y 0% en EC-otro), escisión y drenaje (n = 34) y escisión completa (n = 10), realizada principalmente en otras-EC (50% vs. 26% y 4% en EC-pulmonar y EC-hepática, respectivamente). El tamaño más grande del quiste se asoció con la escisión completa en comparación con la monoterapia con albendazol. El número de quistes no se asoció con la intervención elegida. Se registró fiebre después del 39% de las intervenciones quirúrgicas. Las complicaciones quirúrgicas locales fueron relativamente raras.
Conclusiones: La ubicación y el tamaño de los quistes afectaron la elección del tratamiento entre los pacientes con EC. Los procedimientos con drenaje tuvieron una tasa relativamente más alta de complicaciones, incluida la recurrencia. La monoterapia con albendazol puede ser una opción terapéutica viable en casos seleccionados de EC.
Climate Change and Vectorborne Diseases. The Pediatric Infectious Disease Journal. 42(3):211, March 2023.
Climate Change and Vectorborne Diseases. N Engl J Med 2022; 387:1969-1978Los efectos del cambio climático están muy extendidos y se están intensificando rápidamente, y en gran parte son provocados por las emisiones de gases de efecto invernadero provenientes de la quema de combustibles fósiles. 1 Las temperaturas medias globales ya han aumentado 1,1 °C desde 1900, 1 y la mayor parte del cambio se ha producido en los últimos 50 años. La extensión del cambio es más extrema en las regiones montañosas y polares ( Figura 1 ), y las temperaturas en las regiones tropicales se están acercando a los límites térmicos de muchos organismos. Dadas las políticas y acciones actuales, se espera un calentamiento de 2,5 °C a 2,9 °C o más para fines de este siglo. 2
Figura 2.Vías entre los combustibles fósiles y el aumento de los gases de efecto invernadero y las enfermedades transmitidas por vectores.
El calentamiento y otras manifestaciones del cambio climático, incluidos los cambios en las precipitaciones, con mayores inundaciones en algunas áreas y sequías en otras, tienen implicaciones importantes para las enfermedades transmitidas por vectores a través de sus efectos sobre los patógenos, vectores y huéspedes, así como sobre nuestra capacidad para prevenir y tratar estas enfermedades
Asymptomatic SARS-CoV-2 Infection by Age: A Global Systematic Review and Meta-analysis. Pediatr Infect Dis J. 2023 Mar 1;42(3):232-239.
Antecedentes: las infecciones asintomáticas por SARS-CoV-2 han generado preocupación por las políticas de salud pública para el manejo de epidemias. Esta revisión sistemática y metanálisis tuvo como objetivo estimar la proporción específica de edad de personas infectadas por SARS-CoV-2 asintomáticas a nivel mundial por año de edad.
Métodos: Realizamos búsquedas en PubMed, Embase, medRxiv y Google Scholar el 10 de septiembre de 2020 y el 1 de marzo de 2021. Incluimos estudios realizados de enero a diciembre de 2020, antes de la vacunación de rutina contra COVID-19. Debido a que esperábamos que la relación entre la proporción de asintomáticos y la edad no fuera lineal, se utilizó una regresión logística multinivel de efectos mixtos (descomposición QR) con un spline cúbico restringido para modelar las proporciones de asintomáticos en función de la edad.
Resultados: Se incluyeron un total de 38 estudios en el metanálisis. En total, 6556 de 14,850 casos se informaron como asintomáticos. La estimación general de la proporción de personas que se infectaron con el SARS-CoV-2 y permanecieron asintomáticas durante la infección fue del 44,1 % (6556/14 850, IC del 95 %: 43,3 %-45,0 %). La proporción asintomática prevista alcanzó su punto máximo en niños (36,2 %, IC del 95 %: 26,0 %-46,5 %) a los 13,5 años, disminuyó gradualmente con la edad y fue más bajo a los 90,5 años (8,1 %, IC del 95 %: 3,4 %-12,7 %). ).
Conclusiones: dadas las altas tasas de portación asintomática en adolescentes y adultos jóvenes y su papel activo en la transmisión del virus en la comunidad, se necesita una mayor vigilancia y estrategias de salud pública entre estas personas para prevenir la transmisión de enfermedades.
QT Interval Prolongation and Second-line Antituberculosis Medicines in Children: An Update and Practical Considerations for Noncardiologists. The Pediatric Infectious Disease Journal. 42(3):e80-e83, March 2023.
Se sabe que muchos de los medicamentos nuevos y reutilizados que ahora forman la columna vertebral de los regímenes de tratamiento de la tuberculosis resistente a la rifampicina (RR-TB) causan la prolongación del intervalo QT . En muchos entornos con alta carga de TB, el acceso a cardiólogos con experiencia en la interpretación de ECG es limitado. Por lo tanto, los médicos responsables del cuidado de los niños con TB-RR ahora deben tener conocimientos sobre la evaluación y el manejo de este efecto adverso en los niños . Aquí, brindamos una descripción general concisa de la prolongación del intervalo QT relacionada con los medicamentos , el estado actual del conocimiento sobre la prolongación del intervalo QT de los medicamentos actuales contra la TB en niños, los desafíos en entornos de alta carga y una guía práctica para los médicos no cardiólogos que atienden a niños con TB-RR.
Carta a la Editora de Anales de Pediatría (Barc) sobre el trabajo de Salinas-Salvador y colaboradores «Estudio retrospectivo sobre la efectividad y seguridad de la pauta antibiótica reducida a 5-7 días en la faringoamigdalitis aguda estreptocócica comparada con la pauta clásica de 10 días». An Pediatr (Barc). 2023;98:244-5
Tras leer con atención el trabajo de Salinas-Salvador et al. Estudio retrospectivo sobre la efectividad y seguridad de la pauta antibiótica reducida a 5-7 días en la faringoamigdalitis aguda estreptocócica comparada con la pauta clásica de 10 días1, realizado en 2 cupos de pediatría de un centro de salud en Zaragoza, junio-2016 a abril-2020, valoramos que está en la tendencia actual de plantear una pauta reducida de tratamiento antibiótico de la faringoamigdalitis por estreptococo betahemolítico del grupo A (EBHGA; en inglés GAS).
Recientemente hemos revisado la historia del declive de la fiebre reumática aguda (FRA) en entornos con adecuado sistema de salud pública2. Durante el siglo xx en los países llamados desarrollados su incidencia descendió significativamente hasta virtualmente desaparecer. Pero la FRA continúa siendo un problema importante de salud en países de bajos ingresos y también en zonas marginales de países de medianos y altos ingresos. Puesto que no conocemos exactamente las razones del declive histórico de la FRA, no se pueden anticipar completamente los posibles resultados de cualquier relajación en la política antibiótica. En cualquier caso, esto sería inapropiado para esas poblaciones en las que los riesgos de FRA y cardiopatía reumática continúan elevados.
Un tratamiento de 5-7 días para faringitis estreptocócica evita generalmente las complicaciones supurativas1, pero no erradica la bacteria. Hay que tener esto en cuenta en población de riesgo, o cuando se precisa erradicar EBHGA. Hay que estar vigilantes por si se presentan brotes de enfermedad.
Estamos asistiendo en esta estación de otoño de 2022 a un posible aumento de infecciones estreptocócicas…
Actualidad bibliográfica febrero 2023
Top Ten
Programas de optimización del uso de antibióticos (PROA) en pediatría de atención primaria. An Pediatr (Barc). 2023;98:136.e1-136.e11
La resistencia a antibióticos supone una amenaza para la salud pública a nivel mundial. Su estrecha relación con el consumo de antibióticos hace necesaria la adopción de medidas para optimizar su uso. Los programas de optimización del uso de antibióticos (PROA) se diseñan para mejorar los resultados clínicos de los pacientes con infecciones, minimizar los efectos adversos asociados a su uso y garantizar la administración de tratamientos costo-eficientes. En la práctica clínica pediátrica el uso inadecuado de antibióticos es una realidad. Es por ello que los PROA deben incluir objetivos y estrategias específicos dirigidos a familias y pediatras. La implementación de estos programas requiere la implicación de instituciones, profesionales y población, adaptándolos a las características de cada ámbito asistencial. La atención primaria (AP) pediátrica presenta unas peculiaridades organizativas y asistenciales (hiperdemanda e inmediatez, escasos recursos profesionales especializados, dificultades en el acceso a la formación continuada y a la retroalimentación informativa) que exigen el diseño de medidas y estrategias propias para conseguir los objetivos fijados, que incluyan medidas estructurales, organizativas, de flujo de información y de formación continuada. Es necesario que estos programas alcancen a todos los profesionales, abordando la formación continuada, las herramientas de apoyo a la prescripción y el acceso a pruebas diagnósticas, con la adecuada coordinación interniveles. Se debe evaluar periódicamente el impacto de las distintas acciones en los objetivos planteados. La información generada debe revertir a los profesionales para que puedan adaptar su práctica clínica a la consecución óptima de los objetivos.
El virus de la gripe ha acompañado al ser humano desde tiempo inmemorial, en forma de epidemias anuales y pandemias ocasionales. Se trata de una infección respiratoria con múltiples repercusiones sobre la vida de las personas a nivel individual y social, así como una importante sobrecarga para el sistema sanitario. El presente documento de consenso surge de la colaboración de diversas sociedades científicas españolas implicadas en la atención de la infección por virus de la gripe. Las conclusiones extraídas se han fundamentado en las evidencias de mayor calidad disponibles en la literatura científica y, en su defecto, en la opinión de los expertos convocados. En el documento de consenso se abordan los aspectos clínicos, microbiológicos, terapéuticos y preventivos (respecto de la prevención de la transmisión y en relación con la vacunación) de la gripe, tanto para población pediátrica como para adultos. Este documento de consenso pretende ayudar a facilitar el abordaje clínico, microbiológico y preventivo de la infección por virus de la gripe y, consecuentemente, a disminuir sus importantes consecuencias sobre la morbimortalidad de la población.
Acute Rheumatic Fever: Recent Advances. The Pediatric Infectious Disease Journal. 42(2):e42-e44, February 2023.
La fiebre reumática aguda (ARF, por sus siglas en inglés) es una respuesta autoinmune retardada a una infección por estreptococo A que resulta en una enfermedad inflamatoria multisistémica. La afectación cardíaca en la enfermedad aguda puede conducir a la cardiopatía reumática (RHD). El daño crónico de la válvula cardíaca puede predisponer a insuficiencia cardíaca, arritmia, accidente cerebrovascular y muerte prematura. 1 Durante los últimos 50 años, la enfermedad casi ha desaparecido de los países de altos ingresos; sin embargo, esta enfermedad devastadora sigue siendo una de las principales causas de morbilidad y mortalidad temprana en los países de ingresos bajos y medianos, impulsada por factores socioeconómicos, incluido el hacinamiento en el hogar. 1 , 2La ARF y sus secuelas a largo plazo RHD afectan a más de 40 millones de personas en todo el mundo y representan más de 300 000 muertes al año, aunque la carga real de la enfermedad probablemente se subestima debido a diagnósticos erróneos y notificación insuficiente. 1 , 2 La IRA afecta más comúnmente a los jóvenes con las tasas más altas en niños de 5 a 14 años, y casi el 80 % de los casos nuevos ocurren en personas menores de 25 años. 2
Esta breve revisión resume el progreso reciente en el diagnóstico, manejo y prevención de la IRA, con referencia a la necesidad de más investigación para abordar las barreras para el diagnóstico y manejo de la IRA y la RHD en SPI, destacada por un caso ilustrativo de Timor-Leste.
Effectiveness of a Meningococcal Group B Vaccine (4CMenB) in Children. February 2, 2023 N Engl J Med 2023; 388:427-438 DOI: 10.1056/NEJMoa2206433
Desde septiembre de 2015, la vacuna antimeningocócica del serogrupo B (4CMenB; Bexsero) ha estado disponible para compra privada en España. Se realiza estudio para comprobar su efectividad.
MÉTODO
Estudio caso y control a nivel nacional para evaluar la efectividad de 4CMenB en la prevención de la enfermedad meningocócica invasiva en niños. El estudio incluyó todos los casos de enfermedad meningocócica invasiva confirmados por laboratorio en niños menores de 60 meses entre el 5 de octubre de 2015 y el 6 de octubre de 2019 en España. Se comparó el estado de vacunación con 4CMenB de los pacientes de casos y controles con el uso de regresión logística condicional multivariable.
RESULTADOS
Comparamos 306 casos de pacientes (243 [79,4%] con enfermedad del serogrupo B) con 1224 controles. Un total de 35 casos (11,4%) y 298 controles (24,3%) habían recibido al menos una dosis de 4CMenB. La efectividad de la vacunación completa con 4CMenB (definida como la recepción de al menos 2 dosis, administradas de acuerdo con las recomendaciones del fabricante) fue del 76 % (intervalo de confianza [IC] del 95 %, 57 a 87) contra la enfermedad meningocócica invasiva causada por cualquier serogrupo, y la vacunación parcial fue 54% (IC 95%, 18 a 74) efectiva. La vacunación completa resultó en una efectividad del 71 % (95 % CI, 45 a 85) contra la enfermedad meningocócica del serogrupo B. La eficacia de la vacuna con al menos una dosis de 4CMenB fue del 64 % (IC del 95 %, 41 a 78) contra la enfermedad del serogrupo B y del 82 % (IC del 95 %, 21 a 96) contra la enfermedad que no pertenece al serogrupo B. Con el uso del sistema genético de tipificación de antígenos meningocócicos, se detectaron cepas del serogrupo B que se esperaba que estuvieran cubiertas por 4CMenB en 44 casos de pacientes, ninguno de los cuales había sido vacunado.
CONCLUSIONES
La vacunación completa con 4CMenB resultó eficaz en la prevención de la enfermedad invasiva por meningococos del serogrupo B y no B en niños menores de 5 años
Casos clínicos
Transient Erythroblastopenia of Childhood With Exanthema Subitum Caused by Human Herpesvirus 7 The Pediatric Infectious Disease Journal. 42(2):e48-e49, February 2023.
La eritroblastopenia infantil transitoria (TEC) es la aplasia de glóbulos rojos adquirida más común en la población pediátrica. Afecta a niños pequeños de entre 6 meses y 3 años y se caracteriza por anemia de moderada a grave con reticulocitopenia y disminución de precursores eritroides en la médula ósea. 1 Aunque esta enfermedad afecta principalmente a las células de la estirpe eritroide, se observa neutropenia concomitante en alrededor del 20 % de los casos. 2 TEC se diagnostica retrospectivamente por su curso clínico autolimitado. Prácticamente todos los casos se resuelven espontáneamente dentro de las dos semanas a los 3 meses desde el inicio 1 , mientras que algunos casos graves requieren una transfusión de glóbulos rojos para la recuperación.
La patogenia de la TEC es heterogénea. Estudios previos indicaron que ciertos mecanismos inmunológicos estaban involucrados en la supresión de la eritropoyesis observada en TEC. 2 Por otro lado, el agrupamiento estacional de TEC sugiere la participación de infecciones virales en su patogénesis. 3 Los posibles agentes causantes de la TEC se han reducido a varios virus, incluido el herpesvirus humano 6 (HHV-6), 1 , 4 , 5 echovirus 11, 6 y citomegalovirus. 7
Presentamos un caso de TEC en una paciente de 14 meses de edad que desarrolló simultáneamente exantema súbito causado por herpesvirus humano 7 (HHV-7).
PIMS Mimicking Cystic Fibrosis in Infants. The Pediatric Infectious Disease Journal. 42(2):e57-e58, February 2023.
El PIMS o síndrome inflamatorio multisistémico pediátrico es una entidad patológica recientemente descrita asociada a la enfermedad por COVID-19, que según la Organización Mundial de la Salud se caracteriza por la presencia de fiebre, hipotensión/shock cardíaco, lesión miocárdica, niveles elevados de N-terminal péptido natriurético cerebral prohormonal o troponina, dímeros D elevados, problemas gastrointestinales y evidencia de inflamación sistémica (niveles altos de proteína C reactiva o procalcitonina) y evidencia de exposición reciente al virus SARS-COV-2. Todos estos signos deben aparecer en pacientes menores de 19 años. 1 A continuación presentamos el caso de una lactante de sexo femenino nacida a las 40 semanas de gestación con un peso al nacer de 3100 g.
A Severe Case of Post-COVID-19 Reactive Infectious Mucocutaneous Eruption in a Pediatric Patient The Pediatric Infectious Disease Journal. 42(2):e54-e55, February 2023.
Se han descrito manifestaciones mucosas de COVID-19 con diferentes presentaciones tanto en adultos como en niños. 1 , 2
La erupción mucocutánea infecciosa reactiva (RIME, por sus siglas en inglés) es un término propuesto recientemente para describir los casos de mucositis posinfecciosa, que generalmente es precedida por síntomas similares a los de la gripe. 3 Se considera una entidad distinta de condiciones similares, como el síndrome de Stevens-Johnson, ya que tiene una afectación predominante de las mucosas en lugar de manifestaciones cutáneas, y el curso suele ser más leve. 4 RIME se ha informado más comúnmente con infecciones por Chlamydophila pneumoniae, Metapneumovirus, Parainfluenza, Rhinovirus, Enterovirus e Influenza. Recientemente, también se ha informado que la infección por coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2) es un desencadenante y, en este caso, las lesiones mucocutáneas pueden ocurrir de 4 días a 12 semanas después de los síntomas de infección por COVID-19. 5
Para ampliar
Intravenous immunoglobulin for the treatment of Kawasaki disease. Cochrane Database of Systematic Reviews 2023, Issue 1. Art. No.: CD014884. DOI: 10.1002/14651858.CD014884.pub2.
Se buscaron ensayos controlados aleatorizados (un tipo de estudio en el que los participantes se asignan al azar a uno de dos o más grupos de tratamiento) que compararan el tratamiento de la enfermedad de Kawasaki con IgIV con el tratamiento con otro medicamento u otra pauta. Se encontraron 31 estudios con un total de 4609 participantes. Los estudios compararon la IgIV con aspirina, otra pauta de IgIV, infliximab o prednisolona. Todos los estudios informaron sobre anomalías de las arterias coronarias, pero no todos informaron sobre los otros desenlaces de interés de esta revisión: efectos adversos, síndromes coronarios agudos (como un infarto de miocardio), duración de la fiebre, necesidad de tratamiento adicional, duración de la estancia hospitalaria y mortalidad. Cuando fue necesario, se combinaron los datos de los estudios incluidos.
Conclusiones de los autores:
Los ECA incluidos investigaron varias comparaciones, y el escaso número de eventos observados durante los períodos de estudio limitó la detección de efectos. La certeza de la evidencia varió de moderada a muy baja debido a dudas relacionadas con el riesgo de sesgo, la imprecisión y la inconsistencia. La evidencia disponible indicó que los regímenes de IgIV a dosis alta probablemente se asocien con un menor riesgo de formación de AAC en comparación con los regímenes de AAS o de IgIV a dosis media o baja. No hubo diferencias clínicamente significativas en la incidencia de efectos adversos, lo que sugiere que hay pocas dudas acerca de la seguridad de la IgIV. En comparación con el AAS, las dosis altas de IgIV probablemente redujeron la duración de la fiebre, pero se detectó poca o ninguna diferencia en la necesidad de tratamiento adicional. En comparación con la IgIV a dosis media o baja, se podría reducir la duración de la fiebre y la necesidad de tratamiento adicional. No se pudieron establecer conclusiones con respecto a los síndromes coronarios agudos, la mortalidad o la duración de la estancia hospitalaria, ni sobre la comparación de IgIV versus prednisolona. Los hallazgos de esta revisión concuerdan con las recomendaciones de las guías actuales y con la evidencia de estudios epidemiológicos a largo plazo.
Glucocorticoids for croup in children. Cochrane Database of Systematic Reviews 2023, Issue 1. Art. No.: CD001955. DOI: 10.1002/14651858.CD001955.pub5.
Se incluyeron dos estudios nuevos con 1323 niños, para un total de 45 estudios con 5888 niños de cero a 18 años publicados entre 1964 y 2021. Los tres tipos de glucocorticoides utilizados en los nuevos estudios fueron la budesonida, la dexametasona y la prednisolona. El estudio más reciente comparó la eficacia de la budesonida y la dexametasona. El otro estudio nuevo comparó la eficacia de la dexametasona y la prednisolona, así como una dosis pequeña de dexametasona (0,15 mg/kg) frente a 0,60 mg/kg de dexametasona. Se añadieron los datos del nuevo estudio que comparó las dosis de dexametasona con los estudios incluidos anteriormente que analizaron la misma comparación.
Conclusiones
No ha cambiado la evidencia de que los glucocorticoides reducen los síntomas de la laringotraqueobronquitis a las dos horas, acortan la estancia hospitalaria y reducen la tasa de nuevas visitas a consulta o (re)ingresos en comparación con el placebo (tratamiento falso). Una pequeña dosis de dexametasona de 0,15 mg/kg podría ser tan eficaz como la dosis estándar de 0,60 mg/kg. Se necesitan más estudios para reforzar la evidencia de la efectividad de la dexametasona a dosis bajas de 0,15 mg/kg para tratar la laringotraqueobronquitis. Se concluye que los glucocorticoides son eficaces en el tratamiento de la laringotraqueobronquitis en niños.
Pneumonia in Children During the 2019 Outbreak in Xiamen, China .The Pediatric Infectious Disease Journal. 42(2):87-93, February 2023.
Comprender la epidemiología regional y las características clínicas de la neumonía por adenovirus en niños hospitalizados durante el brote de adenovirus respiratorios de 2019 en China.
Métodos:
Analizamos la tendencia epidemiológica del adenovirus en niños hospitalizados por infecciones agudas del tracto respiratorio inferior en Xiamen en 2019. El adenovirus se identificó mediante la detección directa de anticuerpos fluorescentes. Durante las temporadas pico de la epidemia de adenovirus, se obtuvieron 170 muestras positivas para adenovirus para la tipificación molecular y se recopilaron los datos clínicos.
Resultados:
Entre los 9890 niños hospitalizados por infección aguda del tracto respiratorio inferior, 609 (6,2%) dieron positivo para adenovirus. La tasa de detección de adenovirus fue significativamente mayor en niños que en niñas (9,5 % frente a 4,6 %, P <0,05). La actividad de adenovirus aumentó notablemente entre abril y agosto con una prevalencia de 7,3% a 12,4%. Durante la temporada de brotes, el tipo 7 representó el 70,6 %, seguido del tipo 3 (28,8 %) y el tipo 4 (0,6 %). De los 155 casos de neumonía por adenovirus, la mediana de edad fue de 3,0 años (rango: 4 meses a 9 años), 153 (98,7 %) presentaron fiebre con una duración media de la fiebre de 9,04 ± 5,52 días, 28 (16,5 %) presentaron sibilancias, 93 (60%) presentaron consolidación segmentaria o lobular con atelectasia y 13 (8,4%) derrame pleural. Cuarenta y seis (29,6%) casos desarrollaron neumonía grave, 7 (4,1%) requirieron ventilación mecánica y 2 (1,2%) fallecieron. La edad más joven, la duración más prolongada de la fiebre y el pico de fiebre más alto se observaron con mayor frecuencia en los casos graves ( P <0,05). Veinticinco (16,2%) tenían proteína C reactiva ≥ 40 mg/L y 91 (58,7%) tenían procalcitonina ≥ 0,25 mg/L.
Conclusiones:
Los tipos de adenovirus 7 y 3 causaron el brote de neumonía por adenovirus en niños de la comunidad desde finales de la primavera hasta el verano de 2019 en Xiamen. La mayoría de las neumonías por adenovirus se parecen a las neumonías bacterianas. La incidencia de neumonía grave fue alta cuando predominó predominantemente el tipo 7. El adenovirus tipo 7 fue más frecuente en los casos graves que en los no graves.
Role of Noroviruses in Sporadic Acute Gastroenteritis Cases from Children Attending a Large Referral Children’s Hospital in Buenos Aires City, Argentina . The Pediatric Infectious Disease Journal. 42(2):94-98, February 2023.
Los norovirus (NV) son reconocidos como la principal causa de gastroenteritis aguda esporádica y epidémica en todo el mundo, en todos los grupos de edad. Si bien existe un conocimiento creciente de que las NV son responsables de muchos brotes de gastroenteritis aguda en Argentina, los estudios para estimar la prevalencia en casos esporádicos son escasos.
Métodos:
Se realizó un estudio descriptivo, observacional y transversal en niños menores de 5 años con gastroenteritis aguda que acudieron a la consulta externa del Hospital del Niño “Ricardo Gutiérrez” (RGCH) de la Ciudad de Buenos Aires entre junio de 2017 y junio de 2021. Sociodemográficas, clínicas y epidemiológicas se registraron los datos. Las muestras de heces fueron analizadas y genotipadas para norovirus. Se evaluó la asociación entre la detección de norovirus y variables demográficas y clínicas.
Resultados:
Se incluyeron un total de 350 niños con diarrea aguda, de los cuales se recogieron muestras de heces para 332 (94,9%). Se detectó norovirus en 81 casos (24,4%). Los vómitos y la diarrea moderada/grave fueron más frecuentes en los niños positivos para norovirus que en los negativos para norovirus. Sin embargo, la presencia de diarrea acuosa y antecedentes de vacunación contra el rotavirus se asociaron significativamente con la etiología del norovirus. GII y GII.4 fueron los genogrupos y genotipos detectados con mayor frecuencia, respectivamente.
Conclusiones:
Las NV se detectaron con alta frecuencia, principalmente en niños entre 6 meses y 2 años, lo que refuerza la hipótesis de un escenario recientemente actualizado de predominio de norovirus sobre rotavirus. La diarrea acuosa, la vacunación completa contra el rotavirus y los vómitos son 3 parámetros clave que deben hacer sospechar una posible gastroenteritis por norovirus. La vigilancia continua y activa de los norovirus en este grupo de edad es importante porque los niños representan un grupo prioritario para el diseño y desarrollo de vacunas contra los norovirus.
Epidemiology of bacteremia in a pediatric population – A 10-year study . Enferm Infecc Microbiol Clin. 2023;41:85-91
Con la introducción generalizada de las vacunas conjugadas meningocócicas y neumocócicas, la prevalencia y la etiología de las infecciones bacterianas invasivas han cambiado. Nuestro objetivo fue revisar todos los casos de bacteriemia en un departamento de pediatría de nivel II durante un período de 10 años en la era de la vacuna conjugada posneumocócica.
Métodos
Revisamos todos los hemocultivos (HC) positivos obtenidos en nuestro departamento entre 2007 y 2016. Los resultados se clasificaron como contaminantes, patógenos potenciales o patógenos confirmados, según la especie, el número de HC positivos en el episodio y la historia clínica de los pacientes. Se recopilaron datos demográficos y clínicos de pacientes con patógenos identificados.
Resultados
Se identificaron un total de 638 HC positivos (6,6% del total de HC); se consideró que 120 (1,2%) representaban una bacteriemia verdadera. El microorganismo identificado con mayor frecuencia fue Streptococcus pneumoniae (29,2%), con una disminución en el número de casos entre 2008 y 2015. Staphylococcus aureus fue el segundo aislado más común (19,2%); El 21,7% eran resistentes a la meticilina. Escherichia coli fue el aislado más común en niños menores de 3 meses.
Conclusión
Encontramos una tasa de bacteriemia verdadera similar a la de estudios recientes. Aunque el Streptococcus pneumoniae sigue siendo el microorganismo más común, su prevalencia puede estar disminuyendo. El seguimiento de datos microbiológicos como este tiene implicaciones en la práctica, especialmente en la prescripción local de antibióticos.
Increasing Prevalence of Pediatric Community-acquired UTI by Extended Spectrum β-Lactamase-producing E. coli: Cause for Concern . The Pediatric Infectious Disease Journal. 42(2):106-109, February 2023.
La resistencia a los antimicrobianos y las infecciones emergentes de espectro-β-lactamasa (BLEE) son una preocupación creciente en la salud pública. A pesar de la prevalencia cada vez mayor de infecciones urinarias por E. coli BLEE adquiridas en la comunidad (CA) , hay pocos datos sobre los perfiles de resistencia a los antibióticos de esta cepa bacteriana en la población pediátrica. Revisamos el perfil de resistencia a los antibióticos y la tendencia creciente en la presentación pediátrica de ITU por E. coli BLEE en nuestro hospital pediátrico.
Métodos:
Este estudio retrospectivo revisó los datos extraídos de la base de datos de enfermedades infecciosas de nuestro hospital pediátrico para todos los pacientes en cuyo urocultivo creció ESBL- E. coli desde el 01/2015 hasta el 01/2021. Se recopiló información demográfica y resultados de pruebas de susceptibilidad antimicrobiana para ESBL- E. coli aislados de CA-UTI. Se informan los cambios anuales en la resistencia a los agentes antimicrobianos y el cambio porcentual anual promedio en la presentación de IU por E. coli -BLEE durante el período de estudio.
Resultados:
Del 01/2015 al 01/2021, 6403 cultivos de orina en nuestro hospital desarrollaron E. coli . De estos, 169 cultivos de orina de 135 niños desarrollaron ESBL- E. coli . La población de estudio fue 57% masculina (77) con una edad media de 6,9± 6,2 años y multiétnica. CA-UTI por E. coli productora de ESBL representó el 2,62 % del total de E. coli ITU dentro del período de estudio y aumentó del 0,97 % en 2015 al 3,54 % en 2020 en un promedio de 0,51 % cada año.
Conclusiones:
Estos hallazgos demuestran un aumento en las UTI por E. coli CA-ESBL en niños. Observamos que la mayoría de los aislamientos demostraron resistencia a múltiples fármacos. Dado que las infecciones urinarias por E. coli CA-ESBL se asocian con una hospitalización prolongada y una mayor morbilidad, nuestros hallazgos destacan la tendencia creciente en las infecciones urinarias por E. coli CA-ESBL pediátricas .
Fluctuations in Pediatric Acute Otitis Media Burden During the First Two COVID-19 Years in Israel . The Pediatric Infectious Disease Journal. 42(2):146-151, February 2023.
Estudiar las fluctuaciones de la carga de otitis media aguda pediátrica (OMA) antes y durante los primeros dos años de COVID, que se caracterizaron por medidas para reducir la propagación de enfermedades transmitidas por el aire. Se utilizó la infección del tracto urinario (ITU) como infección de comparación.
Métodos:
Este fue un estudio transversal que abarcó tres años anteriores a COVID (1 de marzo de 2017 a 29 de febrero de 2020) y los dos primeros años de COVID (1 de marzo de 2020 a 28 de febrero de 2021 y 1 de marzo de 2021 a 28 de febrero de 2022). Los registros se recuperaron de la base de datos de Clalit Health Services, la organización de mantenimiento de atención médica más grande de Israel. Los niños de 0 a 15 años con episodios de OMA y ITU se clasificaron según la edad (1>, 1 a 4, 5 a 15 años). Recopilamos datos demográficos, estacionalidad, complicaciones de OMA, prescripciones de antibióticos e infecciones recientes de COVID-19. Se utilizaron las tasas promedio de OMA/ITU de los tres años anteriores a la COVID en comparación con los dos años de la COVID para calcular los índices de tasas de incidencia (TIR).
Resultados:
Identificamos 1.102.826 OMA y 121.263 episodios de ITU. La mediana de edad en el momento del diagnóstico de OMA fue de 2,0 años (RIC, 1,1–4,1). El predominio masculino, la edad de presentación y el grupo de edad dominante de 1 a 4 años no cambiaron durante los años de COVID. Si bien las tasas de episodios de ITU disminuyeron durante los años de COVID (IRR 0,76, IC 95 %, 0,68–0,84, P < 0,001), la reducción en las tasas de episodios de OMA fue >2 veces (IRR 0,46, IC 95 %, 0,34–0,63, P < 0,001). La mayor disminución se observó entre los niños de 1 a 4 años durante el primer año de COVID (β = −1938 episodios de OMA/100 000 niños, IC del 95 %, −2038 a −1912, P < 0,001). La infección reciente por COVID-19 se asoció con una baja morbilidad por OMA (IRR 0,05, IC del 95 % 0,05–0,05, p < 0,001).
Conclusiones: La carga de OMA disminuyó sustancialmente durante el primer año de COVID, pero casi alcanzó los niveles prepandémicos durante el segundo año.
En respuesta al artículo «Estudio retrospectivo sobre la efectividad y seguridad de la pauta antibiótica reducida a 5-7 días en la faringoamigdalitis aguda estreptocócica comparada con la pauta clásica de 10 días». An Pediatr (Barc). 2023;98:152-4
En respuesta al artículo «Estudio retrospectivo sobre la efectividad y seguridad de la pauta antibiótica reducida a 5-7 días en la faringoamigdalitis aguda (FAA) estreptocócica comparada con la pauta clásica de 10 días» publicado ahead of print en la revista Anales de Pediatría en el mes de julio de 2022, por Salinas Salvador B et al.1, nos gustaría comentar que la disminución en la duración del tratamiento antibiótico en la FAA estreptocócica es una estrategia de suma importancia, que debería ser adecuadamente estudiada en nuestro medio debido a la baja incidencia de fiebre reumática —incidencia estimada 1/100.000 habitantes— que existe en los países desarrollados2. Con este objetivo, en el año 2020 diseñamos un ensayo clínico fase III, de no inferioridad, para evaluar la eficacia y seguridad de pautas cortas ambulatorias de amoxicilina en niños con FAA estreptocócica, que fue la ganadora de la beca INVEST-AEP. El proyecto ha sido incluido en el Registro Español de Ensayos Clínicos (REEC) (identificador 2021-004143-24) y tiene un ámbito multicéntrico con 4 hospitales incluidos.
Bibliografía enero 2023
Top ten
Enferm Infecc Microbiol Clin. 2023;41:40-5
El diagnóstico de la borreliosis de Lyme (BL) se basa en la historia epidemiológica, las manifestaciones clínicas y los hallazgos microbiológicos de las etapas temprana diseminada y tardía de la enfermedad. En relación a este hecho, han aparecido recientemente técnicas diagnósticas microbiológicas que, lejos de facilitar el diagnóstico y el manejo clínico-terapéutico de los pacientes con BL, están generando confusión. Por ello, los expertos y representantes de las sociedades científicas españolas [Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC), Sociedad Española de Neurología (SEN), Sociedad Española de Inmunología (SEI), Sociedad Española de Infectología Pediátrica (SEIP), Sociedad Española de Reumatología (SER) y Academia Española de Dermatología y Venereología (AEDV)] han presentado el documento de síntesis tras revisar la epidemiología, el espectro clínico, las técnicas disponibles para el diagnóstico de la infección por Borrelia burgdorferi, así como las opciones terapéuticas y preventivas de BL. De manera consensuada, se ofrecen recomendaciones para el diagnóstico microbiológico, así como recomendaciones que respaldan el manejo terapéutico y la profilaxis de la infección.
Vacunación antigripal sistemática en población pediátrica. An Pediatr (Barc). 2023;98:1-2.
Cobertura y adherencia a la vacunación frente a la gripe en menores de 15 años con condiciones de riesgo en la Comunidad de Madrid. An Pediatr (Barc). 2023;98:3-11
Introducción. La vacunación antigripal está especialmente indicada en población infantil con riesgo de complicaciones o enfermedad grave. El objetivo de este estudio es describir el porcentaje de vacunación frente a la gripe en menores de 15 años con condiciones de riesgo en la Comunidad de Madrid, así como analizar los factores asociados a la adherencia vacunal a lo largo de tres campañas de vacunación.
Material y métodos. Estudio observacional, transversal, de base poblacional de niños/as de seis meses a 14 años y con condiciones de riesgo que tuvieran indicación de vacunación antigripal al inicio de la campaña 2018-2019. Se emplearon registros poblacionales electrónicos. Se describió el porcentaje de vacunados durante tres campañas consecutivas. Se analizó mediante análisis bivariado y multivariado la asociación de la adherencia vacunal con variables demográficas, socioeconómicas y condiciones de riesgo.
Resultados. La cobertura vacunal fue del 15,6% en la campaña 2018-2019. La adherencia a la vacunación fue del 65,9%. Se asociaron a una mayor adherencia edad ≥ 3 años, fundamentalmente de 6-10 años (ORa=1,63; IC 95% [1,43-1,85]) y presentar más de una condición de riesgo, especialmente ≥ 3 (ORa=1,80; IC 95% [1,00-3,26]). La enfermedad más asociada fue diabetes mellitus (ORa=2,15; IC 95% [1,74-2,65]). Las personas extranjeras presentaron menor adherencia (ORa=0,43; IC 95% [0,36-0,51]). No se encontraron diferencias en la adherencia según sexo ni nivel socioeconómico.
Conclusiones. La adherencia y cobertura vacunal se encuentran en niveles subóptimos. La adherencia a la vacunación antigripal se asocia a características demográficas y clínicas. Es necesario establecer estrategias para incrementar la vacunación en población infantil, con mayor implicación de profesionales y formación de progenitores.
Efectividad de la vacuna antigripal para prevenir la gripe grave. An Pediatr (Barc). 2023;98:60-2
La Organización Mundial la Salud, el Consejo Europeo y las recomendaciones del Comité Asesor de Vacunas de la Asociación Española de Pediatría, contemplan entre otras situaciones, la vacunación anual de la gripe como la forma más eficaz de prevenir la enfermedad y sus consecuencias, sobre todo en aquellos niños que presenten enfermedades crónicas que requieren cuidado médico continuo1,2.
La efectividad vacunal de la vacuna de la gripe puede tener una gran variabilidad cada temporada dependiendo de la concordancia entre las cepas vacunales y las circulantes, por lo que es importante conocerla año tras año. El objetivo de nuestro estudio fue conocer la efectividad de la vacuna de la gripe de la temporada 2017/2018 para la prevención de casos graves de gripe en la población pediátrica en un hospital general de agudos de 385 camas. Se realizó un estudio observacional de casos y controles. Se incluyeron todos/as los/las pacientes ingresados/as en el hospital al menos 24h que tuvieron gripe confirmada por laboratorio, de ambos sexos y comprendidos entre el grupo de edad de 0 a 14 años. Se consideraron casos aquellos que cumplieron los criterios de caso hospitalizado confirmado de gripe, definidos según el Sistema de Vigilancia de la Gripe en España3:
En conclusión, la efectividad de la vacunación antigripal proporcionó una mayor protección contra la infección en población pediátrica y redujo la gravedad de la gripe en los pacientes hospitalizados. Estos hallazgos deberían tenerse en cuenta para lograr una cobertura de vacunación mayor en los grupos de riesgo, con el objetivo final no solo de disminuir los casos de gripe, sino también la gravedad de la enfermedad.
Archivist: Short courses of antibiotics for community acquired pneumonia . Archives of Disease in Childhood 2023;108:52.
El archivero sugiere que los médicos consideren estas sólidas recomendaciones basadas en evidencia de alta calidad para un curso corto de antibióticos cuando se trata la NAC, especialmente en niños menores de 5 años. Cuando las guías internacionales actualicen sus recomendaciones, esta revisión sistemática necesita consideración. Para los investigadores, el próximo desafío debe ser organizar un ECA centrado en niños de 5 a 10 años..
Calendario de inmunizaciones de la Asociación Española de Pediatría: recomendaciones 2023. An Pediatr (Barc). 2023;98:58.e1-58.e10
Como cada año, el Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) actualiza sus recomendaciones de inmunización en niños, adolescentes y embarazadas residentes en España.
Se mantiene el esquema 2+1 en lactantes (dos, cuatro y 11 meses), incluyendo prematuros, para vacunas hexavalentes (DTPa-VPI-Hib-HB) y neumocócica conjugada 13-valente.
A los seis años de edad, refuerzo con DTPa-VPI a los que recibieron la pauta 2+1 con hexavalentes siendo lactantes, y, en la adolescencia, Tdpa, una dosis. En gestantes, Tdpa en cada embarazo, preferentemente entre las semanas 27 y 32, aunque si hay riesgo de parto pretérmino se puede desde la semana 20 de gestación.
Todos los lactantes deben recibir vacunas contra rotavirus (dos o tres dosis) y meningococo B (2+1).
Todos los niños de entre seis y 59 meses deben ser vacunados anualmente contra la gripe, además de los grupos de riesgo desde los 6 meses.
MenACWY debe administrarse a los 12 meses de edad y a los adolescentes entre 12 y 18 años que no la hayan recibido.
Se mantienen las recomendaciones sobre SRP (12 meses y tres a cuatro años) y varicela (15 meses y tres a cuatro años), procurando en la segunda dosis el uso de la vacuna tetravírica (SRPV).
Las recomendaciones para el uso de las vacunas contra la COVID-19 en la edad pediátrica se actualizarán periódicamente en la web del CAV-AEP.
Vacuna contra el virus del papiloma humano (VPH) indicada para todos los adolescentes, independientemente del género, a los 12 años.
Como novedades, se incluyen la recomendación de uso de nirsevimab sistemático en recién nacidos y lactantes menores de seis meses como inmunización pasiva contra el virus respiratorio sincitial (VRS), y se aglutinan las hexavalentes en un solo apartado.
Casos clínicos
Images in paediatrics: BCG reactivation in an infant with multisystem inflammatory syndrome in children Archives of Disease in Childhood 2023;108:24-25.
Bilateral Marcus Gunn jaw-Winking Syndrome in a Neonate with Congenital Neurosyphilis. J Pediatr. 2023 Jan;252:223-224. doi: 10.1016/j.jpeds.2022.09.023.
Exantema posvacunal: urticaria multiforme y púrpura trombocitopénica. An Pediatr (Barc). 2023;98:70-1
Varón de 15 meses con exantema de varios días de evolución. Antecedente de 1.ª dosis vacunal de varicela 14 días antes. Presentaba excelente estado general, edema palpebral y de pies, y exantema generalizado con 2 tipos de elementos: 1) máculas eritematosas, con aspecto de habón/placa según zonas, con centro violáceo y otras pálido, sin vesícula, ni necrosis central (fig. 1), y 2) petequias diseminadas (fig. 2). El hemograma mostró 30.000 plaquetas/μl; resto de series, reactantes de fase aguda y estudio de virus negativos.
Para ampliar
Increase in invasive group A streptococcal infection notifications, England, 2022. Euro Surveill. 2023;28(1):pii=2200942. https://doi.org/10.2807/1560-7917.ES.2023.28.1.2200942
Esta temporada se están observando aumentos en la infección invasiva por estreptococos del grupo A (iGAS) y muertes asociadas, particularmente en niños, por encima de los niveles estacionalmente esperados (772 notificaciones notificadas en las semanas 37 a 48 en 2022) en toda Inglaterra. Los diagnósticos de infección por iGAS a partir de muestras del tracto respiratorio inferior en niños menores de 15 años aumentaron al 28% en noviembre de 2022. Se ha alertado a los médicos sobre el aumento excepcional de la incidencia, incluido el número inusual de niños que presentan empiema pulmonar.
Better Comprehension of Primary Pyogenic Spinal Infections- The Pediatric Infectious Disease Journal. 42(1):e39-e40, January 2023.
Hace algunos años, la espondilodiscitis infantil se utilizaba para describir un continuo de infecciones piógenas primarias de la columna vertebral (IPPV), desde la discitis hasta la osteomielitis vertebral, incluyendo la espondilodiscitis con sus ocasionales abscesos de partes blandas asociados. No obstante, la fisiopatología de las IPSP es cada vez más clara y menos controvertida. La teoría que sugería que la espondilodiscitis era una afección inflamatoria autolimitada se considera ahora completamente obsoleta. A mejor comprensión de los procesos fisiopatológicos ha permitido diferenciar las formas de PPSI infantil según la edad de los pacientes, el desarrollo de su sistema inmunitario, un mejor conocimiento de su etiología bacteriana y la vascularización de sus vértebras y discos. Las diferentes formas clínicas formas clínicas de PPSI se han clasificado de diversas formas que los médicos y pediatras deben conocer.
Increase in invasive group A streptococcal (Streptococcus pyogenes) infections (iGAS) in young children in the Netherlands, 2022. Euro Surveill. 2023;28(1):pii=2200941. https://doi.org/10.2807/1560-7917.ES.2023.28.1.2200941
En 2022 se observó en los Países Bajos un aumento de más del doble en el número anual de infecciones por estreptococos invasivos del grupo A (iGAS) notificables en comparación con la media anual en los años previos a la pandemia de COVID-19. Este aumento fue aún mayor en los niños de 0 a 5 años, con 42 notificaciones de iGAS en este grupo de edad en 2022. Describimos aquí la situación epidemiológica de las infecciones por iGAS en 2022 utilizando varias fuentes de datos complementarias.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
Early and intense epidemic of respiratory syncytial virus (RSV) in Denmark, August to December 2022. Euro Surveill. 2023;28(1):pii=2200937. https://doi.org/10.2807/1560-7917.ES.2023.28.1.2200937
En otoño de 2022, Dinamarca fue testigo de la segunda epidemia fuera de temporada del virus respiratorio sincitial (VRS) tras las amplias medidas preventivas sociales aplicadas contra la pandemia de la enfermedad por coronavirus (COVID-19) durante 2020 y 2021. Los ingresos alcanzaron el doble del nivel de las temporadas anteriores a la pandemia. Se vieron afectados especialmente los lactantes menores de 6 meses, pero también los adultos mayores de 45 años. La epidemia actual está dominada por el subtipo B del VRS, a diferencia de la gran epidemia estival de VRS de 2021, dominada por el subtipo A del VRS.
Epidemiologic Changes Caused by the Preventive Measures for the Coronavirus Disease 2019 Pandemic: An Additional Challenge for Pediatricians. J Pediatr. 2023 Jan;252:225-226.e1. doi: 10.1016/j.jpeds.2022.10.001.
comentario, elaborado por el Grupo de Trabajo de Pediatría Social de la Asociación Europea de Pediatría, Unión de Sociedades y Asociaciones Nacionales de Pediatría, informa y analiza brevemente datos de la literatura y el impacto de las medidas preventivas, establecidas en varios países para contener la enfermedad por coronavirus 2019 (COVID-19), sobre la epidemiología estacional de diversas enfermedades infecciosas pediátricas. El propósito del artículo es dar a conocer este fenómeno epidemiológico antropogénico y enfatizar la importancia de estar adecuadamente capacitados para enfrentar adecuadamente este nuevo desafío en su práctica.
Las medidas preventivas adoptadas para contener la pandemia de COVID-19 han cambiado la propagación de la infección por SARS-CoV-2 y también el patrón estacional predecible de muchas enfermedades virales endémicas en los niños.
Las medidas preventivas han incluido el uso de mascarillas universales, cierre de escuelas, restricciones de viajes, prohibiciones de reuniones masivas y otras medidas de salud pública y de retiro físico para controlar la COVID-19. Antes de 2020, fuera de las áreas tropicales, el RSV y los virus de influenza no pandémicos tenían su pico epidémico en invierno en los hemisferios norte y sur. En climas templados, los enterovirus circulaban de verano a otoño, según patrones cíclicos y epidemiológicos establecidos.
La pandemia de COVID-19 alteró estos patrones y, en muchas regiones del mundo, la circulación habitual de estos virus estuvo ausente durante más de un año solo para reaparecer inesperadamente.
Una baja incidencia sin precedentes de infecciones virales respiratorias se registró en 2020. En particular, no hubo un aumento típico de invierno en las hospitalizaciones pediátricas relacionadas con RSV.
Sin embargo, luego de la reducción de las medidas de COVID-19, se ha observado un aumento no estacional de infecciones virales respiratorias en muchas áreas templadas del mundo, como en Europa y los Estados Unidos, donde los factores climáticos, incluida la temperatura, la humedad y la radiación ultravioleta. , puede desempeñar un papel en la propagación viral.
En muchos países europeos, hubo una ausencia total de casos de RSV durante el otoño/invierno de 2020/21, y se observó un resurgimiento de casos entre estaciones durante mayo-junio de 2021, con picos epidémicos que afectaron a varios grupos de edad, incluidos niños pequeños, en particular los de barrios con nivel socioeconómico más bajo.
Después del colapso de la circulación mundial de influenza a principios de 2020, se produjeron brotes no estacionales de influenza A en la primavera-verano de 2022 en el hemisferio norte, aunque la cepa B permaneció ausente.
La infección por enterovirus D68, sospechosa de causar una enfermedad similar a la poliomielitis llamada mielitis flácida aguda, no ocurrió en 2020; sin embargo, el virus reapareció en el otoño de 2021 en Europa fuera de los ciclos esperados de 2 años.
Los patrones de retorno de estos brotes virales han sido heterogéneos entre ubicaciones, poblaciones y entre diferentes patógenos, lo que dificulta cualquier predicción.
Aunque muchas infecciones, y la morbilidad y mortalidad asociadas, se previnieron con las medidas tomadas para prevenir la infección por COVID-19, esto resultó en una menor exposición a virus endémicos y creó una brecha inmunológica en grupos susceptibles de personas que evitaron la infección y la respuesta posterior para protegerse de la infección futura.
La disminución de la vacunación infantil que se ha producido en algunos entornos puede haber contribuido a esta brecha inmunitaria frente a enfermedades prevenibles mediante vacunación, como la gripe, el sarampión, la varicela y, en algunos países, la poliomielitis.
El efecto acumulativo de nuevas cohortes de nacimiento susceptibles que disminuyen la inmunidad con el tiempo con una exposición reducida a virus endémicos comunes y tasas de vacunación retrasadas en algunos entornos amplían esta brecha de inmunidad y aumentan el potencial de futuros brotes de virus endémicos.
Infections in Pediatric Patients With Burn Injury: 6 Years of Experience. The Pediatric Infectious Disease Journal. 42(1):8-12, January 2023.
Este estudio tuvo como objetivo determinar la frecuencia de infecciones del torrente sanguíneo y de heridas y sus posibles factores de riesgo en niños hospitalizados con lesiones por quemadura.
Métodos: Realizamos este estudio descriptivo retrospectivo desde 2015 hasta 2021. Los sujetos de estudio fueron todos los pacientes pediátricos hospitalizados en la unidad de quemados, de quienes se aislaron microorganismos ya sea de muestras de hemocultivo o cultivo de heridas.
Resultados: Detectamos un total de 142 microorganismos de 97 muestras de hemocultivo y 45 muestras de cultivo de heridas. De los 115 pacientes, 44 (38,3%) eran mujeres y 71 (61,7%) eran hombres, con una mediana de edad de 21 meses (rango intercuartílico: 14-39 meses). Las bacterias grampositivas fueron los agentes causantes más frecuentes de infecciones del torrente sanguíneo en pacientes con quemaduras (54,6 %), seguidas de las bacterias gramnegativas (32,9 %) y los hongos (12,3 %). Las bacterias gramnegativas fueron el agente causal más común de infecciones de heridas (86,7%). La hospitalización prolongada se correlacionó positivamente con la extensión del área de superficie quemada ( P : 0,031), grado de quemadura ( P : 0,001), uso de catéter venoso central ( P : 0,028), y estancia en unidad de cuidados intensivos ( P : 0,044). Los factores de riesgo independientes para la bacteriemia por gramnegativos y las infecciones de heridas por gramnegativos fueron la extensión del área de superficie quemada ( p : 0,018), el grado de quemadura ( p : 0,024) y la estancia en la unidad de cuidados intensivos ( p : 0,023). El factor de riesgo independiente para la fungemia fue la hospitalización prolongada ( P : 0,026).
Conclusiones: Para reducir las infecciones, sería beneficioso minimizar los procedimientos invasivos utilizando un enfoque multidisciplinario, especialmente en pacientes que tienen una gran área de superficie quemada y se espera que tengan una estadía prolongada en el hospital.
Clinical Analysis of Chronic Active Epstein–Barr Virus Infection Involving the Gastrointestinal Tract. The Pediatric Infectious Disease Journal. 42(1):13-19, January 2023.
La infección crónica activa por el virus de Epstein-Barr (CAEBV) es una enfermedad intratable y progresiva. Las células T o las células NK infectadas por EBV pueden proliferar e infiltrarse en múltiples órganos. El CAEBV combinado con afectación gastrointestinal es una enfermedad clínica rara que no ha sido bien descrita y, en ocasiones, puede simular clínicamente una gastroenteritis o una enfermedad inflamatoria intestinal.
Métodos: Este fue un estudio observacional que incluyó a todos los pacientes pediátricos con CAEBV que fueron tratados en el Hospital Infantil de Beijing, Universidad Médica de la Capital, desde junio de 2017 hasta junio de 2021. Los pacientes se dividieron en el grupo de casos y el grupo de control según si estos pacientes tenían afectación GI. Se observaron las manifestaciones clínicas de los niños, exámenes de laboratorio y ultrasonido, tratamiento y pronóstico.
Resultados: Setenta y dos pacientes se inscribieron en este estudio. Quince pacientes tenían afectación gastrointestinal, incluidos 11 hombres y 4 mujeres, lo que representa el 20,8 %, con una mediana de edad de inicio de 3,71 (0,64-14,47) años. La manifestación clínica más frecuente al inicio fue la diarrea (13/15). La ecografía gastrointestinal mostró neumatosis intestinal, hinchazón de leve a moderada del mesenterio y epiplón circundantes y realce en la ecografía. Las características endoscópicas fueron hiperemia, edema y úlceras de características morfológicas variables. El examen anatomopatológico mostró infiltración de linfocitos con ARN pequeño (+) codificado por EBV, y las ubicaciones comunes de afectación fueron el colon (n = 6) y el antro gástrico (n = 3). La mediana de tiempo de seguimiento fue de 13,26 (0,31-51,89) meses. Diez pacientes sobrevivieron, y 5 pacientes fallecieron (incluido 1 que murió por perforación intestinal a causa de enterocolitis necrosante). En comparación con el grupo de control, el grupo de casos tenía niveles más altos de alanina aminotransferasa, aspartato aminotransferasa y copias de EBV-DNA en sangre entera ( P = 0,038, 0,040 y < 0,001) y menor actividad de células asesinas naturales ( P < 0,001). La tasa de supervivencia global a 3 años del grupo de casos fue significativamente menor que la del grupo de control (59,3 % ± 12,9 % frente a 79,4 % ± 4,9 %, P = 0,021).
Conclusión: La incidencia de CAEBV con compromiso GI fue baja. La localización más frecuente de afectación fue el colon. CAEBV con afectación GI tuvo un mal pronóstico. Los pacientes con niveles elevados de copias de ADN del EBV en sangre completa al principio de su enfermedad tenían más probabilidades de desarrollar afectación GI.
Chronic Active Epstein-Barr Virus Infection With Central Nervous System Involvement in Children: A Clinical Study of 22 Cases. The Pediatric Infectious Disease Journal. 42(1):20-26, January 2023.
Analizar las características clínicas, el tratamiento y el pronóstico de la infección crónica activa por el virus de Epstein-Barr (CAEBV) con afectación del sistema nervioso central (SNC) en niños.
Métodos: Los pacientes con CAEBV admitidos en el Beijing Children's Hospital, Capital Medical University, se inscribieron en este estudio desde enero de 2017 hasta diciembre de 2020. Se dividieron en un grupo del SNC y un grupo sin SNC en función de la presencia de afectación del SNC.
Resultados: Veintidós pacientes desarrollaron enfermedad del SNC, lo que representa el 23,9 % (22/92) de los pacientes con CAEBV en el mismo período. De estos, solo 2 de 22 pacientes presentaron inicialmente síntomas neurológicos en el grupo del SNC y todos mejoraron después del tratamiento. El examen del líquido cefalorraquídeo (LCR) demostró una concentración de proteínas y un número de células normales en todos los pacientes con afectación del SNC. Solo 7 pacientes fueron positivos para ADN-EBV en LCR. Veintiún pacientes tenían anomalías en la neuroimagen, como anomalías en la señal de la sustancia blanca, encefalografía o calcificación. En el grupo del SNC, 7 (31,8%) pacientes fallecieron, incluidos 5 que murieron por linfohistiocitosis hemofagocítica activa, 1 murió por causas no relacionadas y 1 murió por insuficiencia respiratoria causada por la progresión de la enfermedad linfoproliferativa pulmonar después del trasplante. P = 0,027). La linfohistiocitosis hemofagocítica (HLH) es un factor de riesgo independiente de afectación del SNC en pacientes con CAEBV (OR = 2,946, IC 95%: 1,042-8,335, P = 0,042). En comparación con el grupo sin SNC, las cargas de EBV-DNA en sangre y la proporción de linfocitos T CD4+/CD8+ en el grupo con SNC fueron mayores ( P < 0,001), mientras que los niveles de fibrinógeno y la actividad de las células asesinas naturales (NK) fueron menores ( P = 0,047). Los niños con CAEBV tenían más probabilidades de desarrollar enfermedades del SNC con baja actividad de las células NK (actividad de las células NK < 14,00 %, P = 0,023) o niveles elevados de alanina aminotransferasa (ALT) (niveles de ALT > 40 U/L, P = 0,032).
Conclusión: El CAEBV con compromiso del SNC tiene manifestaciones clínicas inespecíficas, datos de laboratorio, neuroimagen pero tiene peor pronóstico. Los niveles de fibrinógeno en sangre y la actividad de las células NK en niños CAEBV con compromiso del SNC son más bajos que en aquellos sin compromiso del SNC. Por el contrario, las cargas de EBV-DNA en sangre y la proporción de linfocitos T CD4+/CD8+ son más altas. Los niños con CAEBV que presentaron HLH, actividad de células NK <14,00 %, ALT sérica >40 U/L y cargas elevadas de ADN-EBV en sangre son propensos a desarrollar enfermedades del SNC.
Invasive Pneumococcal Disease in High-risk Children: A 10-Year Retrospective Study. The Pediatric Infectious Disease Journal. 42(1):74-81, January 2023.
A pesar de la disponibilidad de vacunas antineumocócicas conjugadas, los niños con condiciones de alto riesgo siguen siendo vulnerables a la enfermedad neumocócica invasiva (ENI). Este estudio buscó describir la prevalencia de la ENI, la vacunación y los resultados entre los niños de alto riesgo.
Métodos: Utilizamos los códigos de alta y microbiología de la Clasificación Internacional de Enfermedades 10 para identificar a los pacientes hospitalizados por ENI en un gran hospital pediátrico desde el 1 de enero de 2009 hasta el 31 de diciembre de 2018. Los pacientes se consideraron de alto riesgo si tenían: inmunodeficiencia primaria, asplenia, trasplante, malignidad activa, enfermedad de células falciformes, implante coclear, síndrome nefrótico, enfermedad pulmonar crónica, fístula de líquido cefalorraquídeo, VIH o uso de terapia inmunosupresora.
Resultados: En total, 94 pacientes de alto riesgo fueron hospitalizados por ENI. Las condiciones de alto riesgo más comunes incluyeron malignidad (n = 33, 35 %), trasplante de órganos sólidos o de médula ósea (n = 17, 18 %) y enfermedad de células falciformes (n = 14, 15 %). La bacteriemia fue la presentación más frecuente (n = 81, 86 %), seguida de neumonía (n = 23, 25 %) y meningitis (n = 9, 10 %). No se produjeron muertes. De 66 pacientes con estado de vacunación antineumocócica conocido, 15 (23 %) no estaban vacunados y 51 (77 %) recibieron al menos una dosis de una vacuna antineumocócica; 20 recibieron las cuatro dosis recomendadas de vacuna antineumocócica conjugada (PCV). Solo tres niños recibieron PPSV23. De 20 niños con inmunización parcial o nula (<3 dosis), el 70% (14) de los episodios de ENI se debieron a serotipos prevenibles por vacunación. De 66 serotipos de ENI conocidos, el 17% (n = 11) estaban cubiertos por PCV13, el 39% (n = 26) estaban cubiertos por la PPSV23 y el 39% (n = 26) eran serotipos no vacunales.
Conclusiones: A pesar de la disponibilidad de vacunas neumocócicas efectivas, la ENI persiste entre los niños con condiciones de alto riesgo. Mejorar la vacunación contra PCV13 y PPSV23 podría reducir significativamente la ENI; la mayoría de los episodios se debieron a serotipos prevenibles por vacunación en pacientes inmunizados de forma incompleta.
Seroprevalencia de citomegalovirus en mujeres embarazadas en Madrid: primer paso para un cribado sistemático. Enferm Infecc Microbiol Clin. 2023;41:55-6
La infección por citomegalovirus (CMV) es la infección congénita más frecuente en los países industrializados. Se estima una prevalencia mundial del 0,67% 1 , aunque estos valores varían dependiendo de los países, siendo del 0,48% en España 2 .
El CMV congénito produce una gran morbimortalidad; un 20% de recién nacidos sintomáticos desarrollan sordera neurosensorial y retraso psicomotor, y un 4% fallecen. Además, un 13% de los recién nacidos asintomáticos desarrollan secuelas a largo plazo 3 .
A pesar de que en España no se recomienda el cribado serológico durante el embarazo, en los últimos años se han producido novedades diagnósticas y terapéuticas que han reabierto este debate45.…
Actualmente se están ensayando nuevas opciones terapéuticas en la gestante para prevenir la infección fetal 8 . Así, un ensayo clínico aleatorizado y controlado con placebo muestra una disminución significativa en las tasas de infección fetal en aquellas gestantes infectadas en el primer trimestre que recibieron tratamiento con valaciclovir (11% vs. 48%; p = 0,020) 5 . Además, diferentes grupos han estudiado el papel de la gammaglobulina hiperinmune y, aunque hay dudas sobre su eficacia, existe un estudio que evidencia un beneficio en la transmisión de la infección al feto empleando dosis altas quincenales (7,5% vs. 35,2% en el grupo de control histórico) 9 .
Sin embargo, cabe destacar que el conocimiento del estatus serológico solamente aporta información útil para detectar y tratar primoinfecciones por CMV en la gestante. Por este motivo resulta esencial invertir esfuerzo en mejorar las técnicas serológicas para el diagnóstico de las reinfecciones/reactivaciones, ya que estas pueden causar también enfermedad grave en el feto 2 .
Además, el cribado serológico en el primer trimestre nos permitiría recordar las recomendaciones de prevención primaria, que deben trasmitirse a todas las gestantes en la primera consulta, independientemente de su status serológico, dada la posibilidad de primoinfecciones y reinfecciones. Por último, permitiría detectar las infecciones congénitas con riesgo de secuelas a largo plazo 10 , garantizando un adecuado seguimiento de los niños infectados.
A Re-emergence of Subacute Sclerosing Panencephalitis in the United Kingdom. The Pediatric Infectious Disease Journal. 42(1):82-84, January 2023.
Se informaron nuevos casos de panencefalitis esclerosante subaguda pediátrica y en adultos entre 1996 y 2020 según un registro establecido en el Reino Unido sin evidencia de subestimación infradeterminación utilizando un sistema de vigilancia pediátrica separado. Después de 15 años sin casos pediátricos adquiridos en el Reino Unido, surgieron 3 casos a partir de 2017 después del aumento del sarampión. El modelo sugirió que esto estaba en línea con las notificaciones de sarampión, la notificación insuficiente de sarampión confirmado por laboratorio o un mayor riesgo de panencefalitis esclerosante subaguda.
La reaparición de la PES es un duro recordatorio de que el sarampión no es una enfermedad leve. Para prevenir nuevos casos de SSPE, es esencial una cobertura vacunal del sarampión oportuna y sostenida ≥ 95%, siendo necesario revertir los recientes descensos en la cobertura.
Clostridioides difficile Infection in Children—An Update. The Pediatric Infectious Disease Journal. 42(1):e35-e37, January 2023.
La infección por Clostridioides difficile (CDI) sigue siendo una enfermedad infecciosa asociada a la asistencia sanitaria que supone una carga significativa tanto para los pacientes pediátricos como para los adultos, especialmente en aquellos con comorbilidades subyacentes. En los últimos años, la evolución de los conocimientos sobre la enfermedad su manejo diagnóstico y terapéutico.
Las últimas directrices de consenso elaboradas que abordan aspectos pediátricos específicos fueron publicadas en 2018 por la Academia Americana de Pediatría, la Sociedad de Enfermedades Infecciosas de América y la Sociedad de Epidemiología Sanitaria de América.1
En las actualizaciones para pacientes adultos, las recomendaciones tanto en Estados Unidos como en Europa revisiones relevantes.2,3 Sin embargo, para los niños aún está pendiente la necesaria reevaluación investigación pediátrica específica y muchas sugerencias se extrapolan de estudios en pacientes adultos.1 El siguiente artículo resume la información actualizada y un enfoque práctico para el tratamiento de la infección pediátrica por C. difficile (IDPC).
CONCLUSIÓN
Las infecciones por Clostridioides difficile, especialmente las adquiridas en la comunidad, están aumentando tanto en niños como en adultos y causan una alta carga de enfermedad.
El diagnóstico de la CDI en niños sigue siendo desafiante debido a la alta tasa de colonización asintomática, especialmente en niños pequeños, así como la alta incidencia de coinfecciones. Un enfoque diagnóstico sistemático, basado en la edad del niño así como en los factores de riesgo y las enfermedades preexistentes, deberían facilitar la toma de decisiones sobre cuándo, a quién y cómo realizar las pruebas. Hasta ahora, la vancomicina o el metronidazol han seguido siendo la medicación de primera línea en niños debido a las pruebas científicas, la experiencia clínica y los costes, pero cabe esperar que las directrices para niños se adapten en un futuro próximo. Se necesitan estudios adicionales centrados en pacientes pediátricos para definir un tratamiento médico estándar para niños con CDI, ya que estudios recientes han confirmado la seguridad y eficacia de la vancomicina y la fidaxomicina en niños. Para la IDCp (infección pediátrica por C. difficile) recurrente múltiple, el TFM (trasplante de microbiota fecal) .puede ser una opción de tratamiento alternativa eficaz.
Clostridioides difficile Infection in Hospitalized Pediatric Patients: Comparisons of Epidemiology, Testing, and Treatment from 2013 to 2019. J Pediatr. 2023 Jan;252:111-116.e1. doi: 10.1016/j.jpeds.2022.08.030.
Comentario en: Contemporary observations on clostridioides difficile infection in hospitalized children and adolescents. J Pediatr. 2023 Jan;252:1-2. doi: 10.1016/j.jpeds.2022.11.017. Es
Health and Vaccination Status of Unaccompanied Minors After Arrival in a European Border: Correspondence- The Pediatric Infectious Disease Journal. 42(1):e39, January 2023.
Nos gustaría comentar la publicación "Estado de salud y vacunación de los menores no acompañados tras su llegada a un país fronterizo europeo (UASC): A Cross-sectional Study (2017-2020).1 "El estudio, según Carreras-Abad et al, puso de manifiesto la necesidad de programas de cribado y vacunación para los UASC en Europa, en particular en las naciones fronterizas".1 La relevancia del cribado en menores asintomáticos se pone de manifiesto por el hecho de que los protocolos deben modificarse en función del origen geográfico y que la ausencia de síntomas no descarta necesariamente la infección. A la luz de la actual pandemia de COVID-19, Carreras-Abad et al. afirmaron que estos programas son prioridades de salud pública y no deben pasarse por alto1.
Better Comprehension of Primary Pyogenic Spinal Infections- The Pediatric Infectious Disease Journal. 42(1):e39-e40, January 2023.
Hace algunos años, la espondilodiscitis infantil se utilizaba para describir un continuo de infecciones piógenas primarias de la columna vertebral (IPPV), desde la discitis hasta la osteomielitis vertebral, incluyendo la espondilodiscitis con sus ocasionales abscesos de partes blandas asociados. No obstante, la fisiopatología de las IPSP es cada vez más clara y menos controvertida. La teoría que sugería que la espondilodiscitis era una afección inflamatoria autolimitada se considera ahora completamente obsoleta. A mejor comprensión de los procesos fisiopatológicos ha permitido diferenciar las formas de PPSI infantil según la edad de los pacientes, el desarrollo de su sistema inmunitario, un mejor conocimiento de su etiología bacteriana y la vascularización de sus vértebras y discos. Las diferentes formas clínicas formas clínicas de PPSI se han clasificado de diversas formas que los médicos y pediatras deben conocer.
La presencia viral asintomática en los primeros años de vida precede a la recurrencia de las infecciones del tracto respiratorio The Pediatric Infectious Disease Journal. 42(1):59-65, enero de 2023.
Fondo:
Las infecciones del tracto respiratorio (ITR) en los bebés a menudo son causadas por virus. Aunque el virus respiratorio sincitial (RSV), el virus de la influenza y el metapneumovirus humano (hMPV) pueden considerarse los virus más patógenos en los niños, el rinovirus (RV) también se encuentran a menudo en bebés asintomáticos. Poco se sabe sobre las consecuencias para la salud de la presencia viral, especialmente en las primeras etapas de la vida. Nuestro objetivo fue examinar la dinámica de (a) la presencia viral sintomática y relacionar la detección viral temprana con la susceptibilidad a las ITR en los bebés.
Métodos:
En una cohorte prospectiva de nacimiento de 117 bebés, analizamos 1304 muestras nasofaríngeas obtenidas de 11 momentos de muestreo regulares consecutivos y durante las ITR agudas durante el primer año de vida para 17 virus respiratorios mediante PCR cuantitativa. Las asociaciones entre la presencia viral, el (sub)tipo viral, la carga viral, la co-detección viral y los síntomas se probaron mediante modelos de ecuación de estimación generalizada (GEE).
Resultados:
RV fue el virus más detectado. RV se asoció negativamente [GEE: odds ratio ajustada (aOR) 0,41 (95 % IC 0,18–0,92)], y hMPV, RSV, parainfluenza 2 y 4 y coronavirus humano HKU1 se asociaron positivamente con una ITR aguda. Sin embargo, la infección RV asintomática en los primeros años de vida se asoció con una mayor susceptibilidad y recurrencia de las ITR más adelante en el primer año de vida (análisis de supervivencia de Kaplan-Meier: P = 0,022).
Conclusiones:
Los virus respiratorios, incluidos los coronavirus humanos estacionales, a menudo se detectan en bebés y suelen ser asintomáticos. La presencia de RV en la vida temprana está, aunque negativamente asociada con una ITR aguda, asociada con la susceptibilidad futura y la recurrencia de las ITR. Se necesitan más estudios sobre posibles mecanismos ecológicos o inmunológicos para comprender estas observaciones.
Social communication skill attainment in babies born during the COVID-19 pandemic: a birth cohort study. Arch Dis Child. 2023 Jan;108(1):20-24. doi: 10.1136/archdischild-2021-323441. Epub 2022 Oct 11.
Este estudio compara a los niños antes de la COVID-19 con una cohorte nacida durante un período de confinamiento y descubre que el último grupo tiene habilidades de comunicación social menos avanzadas que el primero. La razón puede deberse a una exposición limitada a la experiencia de comunicación social.
Sexually transmitted infections in suspected child sexual abuse . Arch Dis Child. 2023. PMID: 35383037 (5 April, 2022)
Pyuria in Children with Diabetic Ketoacidosis. J Pediatr. 2023 Jan;252:204-207.e2. doi: 10.1016/j.jpeds.2022.08.054. Epub 2022 Sep 6.
La lesión renal aguda ocurre con frecuencia durante la cetoacidosis diabética pediátrica (CAD). Revisamos los análisis de orina de 561 niños con CAD; se detectó piuria en el 19 % en general y en el 40 % de los niños con análisis de orina más completos (≥3 análisis de orina) durante la CAD.
Coste efectividad de la estrategia de cribado de citomegalovirus en recién nacidos mayores de 34 semanas de bajo peso para la edad gestacional. An Pediatr (Barc). 2023;98:41-7
Introducción
El citomegalovirus (CMV) es una de las infecciones congénitas más frecuentes, con una prevalencia del 0,3-2,4%. En España, al no formar parte del cribado gestacional, se realiza screening de los recién nacidos con factores de riesgo y, en muchos centros, de los que presentan bajo peso para la edad gestacional (BPEG). Para ello se realiza, generalmente, determinación de Polymerase Chain Reaction (PCR) del virus en orina y/o ecografía transfontanelar en busca de imágenes compatibles.
El objetivo del estudio es evaluar el rendimiento de la PCR de CMV en orina y ecografía transfontanelar, en recién nacidos >34 semanas asintomáticos, sin factores de riesgo, con BPEG. El objetivo secundario es evaluar el coste-efectividad.
Material y métodos
Estudio observacional, descriptivo y retrospectivo, entre enero y diciembre de 2019, en un hospital de tercer nivel (IIIC). Incluye recién nacidos >34 semanas, sin factores de riesgo con BPEG, con PCR de CMV en orina y/o ecografía transfontanelar realizada.
Resultados
Se incluyeron en el estudio 259 pacientes. Se dividió la muestra en grupo 1 (pacientes con percentil menor de 10 para talla, peso y perímetro cefálico [53 pacientes, 20,5%]) y grupo 2 (percentil menor de 10 para peso [206 pacientes, 79,5%]). En el grupo 1 se objetivó mayor incidencia de prematuridad tardía, embarazo gemelar, ingreso y consumo de drogas ilegales durante el embarazo. Se realizaron 186 PCR de CMV en orina y 223 ecografías transfontanelares, siendo más frecuente la realización de ambas pruebas en el grupo 1 (p=0,002). Se obtuvo un único resultado positivo en orina en el total de la muestra (0,54%) (grupo 2), sin alteraciones en la ecografía y sin sintomatología a lo largo de su evolución. Se encontraron 2 ecografías transfontanelares alteradas con hallazgos no relacionados con infección congénita por CMV. Se realizó un estudio de coste-efectividad, en el cual el coste del total de ecografías transfontanelares y CMV en orina realizadas en nuestra muestra ascendió a 17.000€, para detección de un caso positivo asintomático.
Conclusiones
En nuestra población no parece coste efectivo realizar pruebas de cribado de infección congénita por CMV a recién nacidos a término, y casi a término asintomáticos, cuyo único factor de riesgo es BPEG. Sería necesario ampliar la muestra a otras poblaciones.